Ohnmacht ohne Grund. Ursachen plötzlicher Ohnmacht - Methoden zur Hilfe bei Synkopen
Oft werden wir Zeugen, wie ein Mensch plötzlich bewusstlos wird. Wie soll man sich in dieser Situation verhalten und was hat sie verursacht? Wir werden darüber weiter sprechen. Beachten Sie unbedingt den Unterschied zwischen Ohnmacht und Bewusstlosigkeit. Was sollte die Nothilfe für eine Person sein?
Was ist Ohnmacht?
Ohnmacht ist keine Krankheit. Es kann ein Symptom einer Krankheit sein, und selbst dann nicht immer. Dies ist nur ein plötzlicher Bewusstseinsverlust als Folge einer verminderten Durchblutung des Kopfes. Das Bewusstsein wird gleichzeitig spontan wiederhergestellt.
Ohnmacht kann sein:
- Epileptiker.
- Nicht epileptisch.
Nach einer Epilepsie eine sehr lange Zeit der Rückkehr des Opfers in einen normalen Zustand.
Nicht-epileptische Synkope umfasst:
- Krampfhaft. Muskelzuckungen gesellen sich zur üblichen Ohnmacht.
- Einfache Ohnmacht.
- Lipotomie. Leichte Ohnmacht.
- arrhythmische Form. Es passiert mit einigen Arten von Arrhythmien.
- Orthostatische Ohnmacht. Mit einem scharfen Wechsel von horizontal nach vertikal.
- Bettolepsie. Synkope, die während einer Zeit einer chronischen Lungenerkrankung auftritt.
- Angriffe fallen lassen. Sehr unerwartete Stürze, während die Person das Bewusstsein nicht verlieren darf.
- Vasodepressor-Synkope. Es passiert in der Kindheit.
Symptome einer Synkope
Ohnmacht kann unerwartet auftreten. Aber manchmal gibt es vorher einen Ohnmachtszustand.
Die ersten Symptome sind:
- Unerwartete Schwäche.
- Verdunkelung in den Augen.
- Es gibt Geräusche in den Ohren.
- Blässe.
- Das Schwitzen nimmt zu.
- Taubheit der Gliedmaßen.
- Kann durch Übelkeit gestört werden.
- Gähnen.
Ohnmacht - ein kurzfristiger Bewusstseinsverlust - passiert einer Person meistens in dem Moment, in dem sie steht. Im Sitzen passiert das viel seltener. Und in der Regel verschwinden die Symptome der Ohnmacht, wenn sich die Position des Körpers ändert.

Ohnmacht wird am häufigsten von Symptomen vegetativ-vaskulärer Störungen begleitet. Nämlich:
- Das Gesicht wird blass.
- Kalte Glieder.
- Das Schwitzen nimmt zu.
- Es gibt einen schwachen Puls.
- Der Blutdruck fällt stark ab.
- Die Atmung ist schwach, flach.
- In diesem Fall reagieren die Pupillen auf Licht und die Sehnenreflexe bleiben erhalten.
In diesem Zustand kann eine Person von wenigen Sekunden bis zu 2-5 Minuten sein. Längerer Ohnmachtsanfall kann vermehrten Speichelfluss oder krampfhaftes Zucken der Muskeln, Gliedmaßen und Gesichtsmuskeln verursachen.
Faktoren, die Ohnmacht verursachen
Die Ursachen für Ohnmacht und Bewusstlosigkeit sind sehr ähnlich:

Manchmal kann eine Ohnmacht nahtlos in einen Bewusstseinsverlust übergehen. Was ist das, werden wir weiter betrachten.
Was passiert, wenn Sie das Bewusstsein verlieren
Die Person stürzt plötzlich und reagiert nicht auf äußere Reize wie:
- Leichte Schläge.
- Laute Stimmen.
- Kalt oder warm.
- Klappt.
- Chips.
- Schmerz.
Dieser Zustand ist das Ergebnis einer Funktionsstörung des Nervensystems. Wenn eine Person ausreichend lange bewusstlos ist, gilt dies bereits als Koma.

Bewusstseinsverlust wird unterteilt in:
- Kurzfristig. Dauert von 2 Sekunden bis 2-3 Minuten. In solchen Fällen ist keine besondere ärztliche Betreuung erforderlich.
- Hartnäckig. Dieser Zustand kann schwerwiegende Folgen für den Körper haben. Und wenn Sie nicht rechtzeitig für die notwendige medizinische Versorgung sorgen, kann dies eine Gefahr für das Leben und die Gesundheit des Opfers darstellen.
Manifestationen von Bewusstseinsverlust sind einer Ohnmacht sehr ähnlich.
Ursachen von Bewusstseinsverlust
Es gibt mehrere Gründe, die zu Bewusstseinsverlust führen:
- Unzureichende Blutversorgung des Gehirns.
- Mangelnde Ernährung für das Gehirn.
- Unzureichender Sauerstoffgehalt im Blut.
- Probleme bei der Arbeit des Herz-Kreislauf-Systems. Herzrhythmusstörung, Herzinfarkt.
- Atherosklerotische Plaques in den Gefäßen des Gehirns.
- Das Vorhandensein von Thromben.
- Ziemlich lange niedriger Blutdruck.
- Plötzliche Veränderung der Körperhaltung. Zum Beispiel, wenn Sie plötzlich aus einer sitzenden Position aufstehen.
- Schockzustände:
- Anaphylaktisch.
- Allergisch.
- ansteckender Schock.
10. Komplikationen bei schweren Krankheiten.
11. Anämie.
12. Pubertätsstadium der Entwicklung.
13. Vergiftung mit Sauerstoffoxid.
14. Kopfverletzung.
15. Epilepsie.
16. Schlaganfall.

17. Scharfer Schmerz.
18. Nervöse Anspannung, Schlafmangel, Überarbeitung.
Die Ursachen für Ohnmacht und Bewusstlosigkeit bei Männern und Frauen sind unterschiedlich.
Frauen erleben Bewusstseinsverlust aufgrund innerer Blutungen, gynäkologischer Erkrankungen, wenn die Schwangerschaft mit Pathologien, übermäßiger Emotionalität oder einer zu strengen Diät verläuft.
Bei Männern führen Alkoholvergiftungen und schwere körperliche Anstrengung häufiger zu Bewusstlosigkeit.
Ohnmacht und Bewusstlosigkeit: Was ist der Unterschied?
Sie unterscheiden sich in Ursachen und möglichen Folgen. Bei einer Ohnmacht ist die Ursache also eine Abnahme des Blutvolumens, das zum Gehirn fließt, was mit einem starken Blutdruckabfall einhergeht.
Bei einem Bewusstseinsverlust von mehr als 5 Minuten kann es zu schweren Schäden am Gehirngewebe kommen, die das Leben der Person beeinträchtigen. Die Ursachen für solche Zustände können Herzerkrankungen, Epilepsie, Schlaganfall sein.
Diese beiden Zustände unterscheiden sich in ihrer Dauer. Die Ohnmacht dauert also meistens einige Sekunden, aber nicht länger als 5 Minuten. Als Bewusstlosigkeit gilt eine Dauer von mehr als 5 Minuten.
Oben haben wir die Gründe für Ohnmacht und Bewusstlosigkeit untersucht. Was ist der Unterschied und wie die Erholung verläuft, werden wir weiter untersuchen.
Nach einer Ohnmacht werden alle Reflex-, physiologischen und neurologischen Reaktionen schnell wiederhergestellt.
Nach Bewusstlosigkeit ist die Erholung der oben genannten Reaktionen sehr langsam oder sie werden überhaupt nicht wiederhergestellt. Es hängt von der Zeit ab, die die Person in einem bewusstlosen Zustand verbracht hat. Je länger es dauert, desto schwieriger ist es, sich zu erholen. Es wird auch von der Krankheit selbst betroffen sein, dh die Ursache für den Bewusstseinsverlust.
Wenn eine Person in Ohnmacht fällt, gibt es in der Regel keinen Gedächtnisverlust sowie keine Veränderungen während des EKGs.
Nachdem eine Person aufwacht, erinnert sie sich möglicherweise nicht mehr daran, was passiert ist, und höchstwahrscheinlich sind auch Veränderungen im EKG sichtbar.
Ursachen tiefer Ohnmacht
Ein paar Worte über tiefe Ohnmacht. Dies ist ein plötzlicher Bewusstseinsverlust. Die mangelnde Durchblutung des Gehirns trägt zu einem schlechten Stoffwechsel und der Versorgung mit Sauerstoff und Glukose bei.
Die Gründe für diesen Zustand können folgende sein:
- Eine Abnahme der Durchblutung des Gehirns kann die Folge solcher Krankheiten sein:
- Arrhythmie.
- Herzinsuffizienz.
- Verletzung der Herzfunktion bei körperlicher Anstrengung.
2. Unzureichende Sauerstoffversorgung des Gehirns oder Hypoxie. Kann bei schweren Infektionen der oberen Atemwege auftreten.
3. Ein starker Abfall des Blutzuckerspiegels.
Eine tiefe Synkope mit Bewusstseinsverlust ist eine große Gefahr, da sie zu einer Oxidation des Gehirns führen kann.
In diesem Fall sollten Sie sofort einen Arzt aufsuchen und eine vollständige Untersuchung des Körpers durchführen.
Diagnose nach Bewusstlosigkeit oder Ohnmacht
Nachdem Erste Hilfe bei Ohnmacht und Bewusstlosigkeit geleistet wurde und die Person zur Besinnung gekommen ist, müssen die möglicherweise auftretenden Symptome analysiert werden.
Es lohnt sich, darauf zu achten:

Viele Gefahren können mit Ohnmacht und Bewusstlosigkeit einhergehen. Was der Unterschied bei der Entwicklung von Folgen ist, hängt von vielen Faktoren und dem Vorhandensein bestimmter Krankheiten im Körper ab. Zum Beispiel:
- Eine Ohnmacht bei Diabetes mellitus, die durch einen starken Blutzuckerabfall verursacht wird, kann ins Koma fallen.
- Im Falle einer Kohlenmonoxidvergiftung verliert das Opfer das Bewusstsein, eine Hirnhypoxie setzt ein und die Myokardmuskelkontraktion wird gehemmt.
- Bewusstlosigkeit nach oder während des Trainings ist ein Signal für eine schwere Herzpathologie.
- Eine hohe Wahrscheinlichkeit von Herzpathologien besteht bei älteren Menschen während des Bewusstseinsverlusts.
- Schwere Herzkrankheiten werden durch Unterbrechungen seiner Arbeit signalisiert und vor einer Ohnmacht von mehr als 5 Sekunden.
- Bei Bewusstlosigkeit können auftretende Krämpfe nicht nur auf Epilepsie, sondern auch auf eine durch Herzerkrankungen verursachte zerebrale Ischämie hinweisen.
- Wenn eine Person kardiovaskuläre Pathologien hat, sollte Bewusstseinsverlust als sehr ernstes Symptom angesehen werden.
- Wenn der Patient einen Herzinfarkt hatte und Angina pectoris, Kardiomegalie und Symptome einer unzureichenden Blutversorgung hat, kann eine Ohnmacht tödlich sein.
Bei einem kurzfristigen Bewusstseinsverlust, Ohnmacht, müssen Untersuchungen durchgeführt werden, um die Ursache dieses Zustands zu klären. Was - wir werden weiter überlegen:
- Um eine vegetativ-vaskuläre Dystonie auszuschließen, ist eine Konsultation mit einem Neurologen erforderlich.
- Die Konsultation eines Therapeuten ist erforderlich, um eine Hypotonie auszuschließen oder eine Therapie gegen Bluthochdruck zu verschreiben.
- Ultraschall, EKG, Herz-Holter zur Feststellung von Herzpathologien.
- Ultraschall, Dopplerographie zur Untersuchung von Hirngefäßen zur Erkennung von Pathologien.
Bei Bewusstlosigkeit sind folgende Untersuchungen erforderlich:
- Bluttest zur Bestimmung der Menge an Hämoglobin und roten Blutkörperchen.
- Zur Untersuchung der Lunge ist eine Röntgenaufnahme erforderlich.
- Lassen Sie sich auf Allergene testen und suchen Sie bei Verdacht auf allergisches Asthma einen Allergologen auf.
- Unterziehen Sie sich einer Spirographie, um die äußere Atmung zu beurteilen.
Es ist erwähnenswert, dass, wenn bei einem Patienten unter 40 Jahren eine Ohnmacht auftritt und das Kardiogramm keine Anomalien aufweist, die Ursache entlang der neurologischen Linie gesucht werden muss. Wenn das Kardiogramm des Herzens nach 40 keine Anzeichen einer Schädigung aufweist, muss dennoch mit einer vollständigen Untersuchung begonnen werden.
Folgen von Ohnmacht und Bewusstlosigkeit
Solche Veränderungen im Gesundheitszustand können nicht ignoriert werden.
Ohnmacht und Bewusstlosigkeit können für eine Person unterschiedliche Folgen haben. Die Unterschiede bestehen darin, dass Ohnmacht in leichter Form spurlos vorübergehen kann und Bewusstseinsverlust ein gefährliches Symptom jeder Krankheit sein und eine Lebensgefahr darstellen kann.
Aber in jedem Fall ist es ratsam, nach dem Vorfall einen Arzt aufzusuchen. Daher besteht bei einer Ohnmacht die große Gefahr, dass die Zunge herausfällt, was die Atemwege blockieren kann und die Person an Erstickung sterben wird. Bei einem Schädel-Hirn-Trauma besteht bei Bewusstlosigkeit das Risiko, schwere gefährliche Komplikationen zu entwickeln, sowie das Risiko von Koma und Tod.
Bei Bewusstlosigkeit oder Ohnmacht treten Stoffwechselstörungen im Hirngewebe auf. Dies kann die Arbeit des Gehirns beeinträchtigen, nämlich das Gedächtnis verschlechtert sich, es können psychische Störungen auftreten und die Aufmerksamkeit nimmt ab. Und natürlich kann es die Arbeit aller inneren Organe beeinträchtigen. Je länger der bewusstlose Zustand, desto gefährlicher für das Leben, da irreversible Prozesse im Gehirngewebe auftreten können. Daher sollte bei Ohnmacht und Bewusstlosigkeit rechtzeitig Erste Hilfe geleistet werden. Dazu später mehr.
Hilfe für Verletzte
Überlegen Sie, was Erste Hilfe bei einem Zustand wie Ohnmacht und Bewusstlosigkeit ist: Was der Unterschied ist, ist schwer zu beantworten. Die Hilfeleistung erfolgt in beiden Fällen auf nahezu gleiche Weise.
Wie wir bereits beschrieben haben, erlebt eine Person vor der Ohnmacht die ersten Symptome, das heißt, sie hat einen Zustand vor der Synkope:
- Scharfe Schwäche.
- Das Gesicht wird blass.
- Pupillen erweitern.
- Schweiß tritt auf.
Wenn Sie diese Anzeichen an diesem Punkt bemerken, müssen Sie der Person helfen. Was soll getan werden:
- Finden Sie einen Platz, um die Person in eine sitzende Position zu bringen.
- Senken Sie Ihren Kopf unter Ihre Knie.
Mit diesen Maßnahmen verbessern wir die Durchblutung des Kopfes und verhindern Ohnmacht, da wir ihre Ursache beseitigen.
Was sollten die Maßnahmen bei Ohnmacht, Bewusstlosigkeit sein:
- Es ist notwendig, das Vorhandensein eines Pulses an der Halsschlagader und die Reaktion der Pupillen auf Licht zu überprüfen.
- Legen Sie das Opfer in eine horizontale Position, während die Beine über die Höhe des Kopfes angehoben werden sollten. Diese Aktion stellt den Blutfluss zum Kopf sicher.
- Wenn eine Person erbrochen hat, muss sie auf die Seite gelegt werden.
- Befreien Sie den Mund von Erbrochenem und verhindern Sie, dass die Zunge in den Rachen sinkt.
- Enge Kleidung lockern oder lockern.
- Sorgen Sie für einen guten Luftzugang.
Wenn dies eine einfache Ohnmacht ist, reichen diese Handlungen aus, damit die Person zur Besinnung kommt. Wenn dies nicht ausreicht, müssen Wiederbelebungsmaßnahmen eingeleitet werden.
- Es ist notwendig, einen äußeren Einfluss auf das Gehirn auszuüben, um das gesamte System zu starten. Verwenden Sie dazu in der Regel:
- Ammoniak.
- Kaltes Wasser. Sie kann sich ins Gesicht spritzen.
- Leichte Streicheleinheiten auf den Wangen.
2. Wenn keine der oben genannten Maßnahmen geholfen hat, sollten Sie einen Arzt rufen.
3. Wenn Puls und Atmung ausbleiben, sollten sofort künstliche Beatmung und Herzdruckmassage begonnen und bis zum Eintreffen des Krankenwagens fortgesetzt werden.

Nachdem eine Person zur Besinnung gekommen ist, kann sie nicht sofort aufstehen, da die Blutversorgung noch nicht vollständig wiederhergestellt ist. Es besteht die Gefahr, dass die Ohnmacht erneut auftritt. An diesem Punkt ist es wichtig, mit dem Opfer zu sprechen, ihn allmählich zur Vernunft zu bringen und gleichzeitig seinen Zustand zu kontrollieren. Worauf geachtet werden sollte, haben wir vorhin überlegt.
Längerer Sauerstoffmangel des Gehirns führt zu irreversiblen Veränderungen in der Funktion des gesamten Organismus und kann zum Tod führen.
Wir haben so schwerwiegende Zustände wie Ohnmacht und Bewusstlosigkeit untersucht, wie sie sich voneinander unterscheiden, und auch versucht zu erklären. Jeder sollte nicht nur darüber Bescheid wissen, sondern sein Wissen auch in einer unerwarteten Situation anwenden können.
Präventivmaßnahmen
Wenn Sie das Gefühl haben, ohnmächtig zu werden, oder wenn Ihnen dies bereits passiert ist, müssen Sie solche Situationen vermeiden. Nämlich:
- Nehmen Sie bei chronischen Erkrankungen rechtzeitig Medikamente ein.
- Bleiben Sie nicht in stickigen Räumen.
- Bringen Sie sich nicht zu übermäßiger Ermüdung.
- Lernen Sie, sich in Stresssituationen zu beherrschen.
- Machen Sie keine strengen Diäten.
- Es wird auch nicht empfohlen, abrupt aus dem Bett aufzustehen.
- Vermeiden Sie Überanstrengung im Fitnessstudio.
- Denken Sie daran, dass Hungergefühle auch zu Bewusstlosigkeit führen können.
Um Ohnmacht und Bewusstlosigkeit vorzubeugen, wird empfohlen, das Arbeits- und Ruheregime einzuhalten, sich mäßig zu bewegen, Härteverfahren durchzuführen und rational und rechtzeitig zu essen. Bei chronischen Pathologien ist es notwendig, regelmäßig einen Spezialisten aufzusuchen und sich einer Therapie zu unterziehen.
- Synkope neurogener und anderer Natur
- Epilepsie
- Hirnblutung
- Subarachnoidalblutung
- Thrombose der Arteria basilaris
- Schädel-Hirn-Trauma
- Stoffwechselstörungen (meistens Hypoglykämie und Urämie)
- Exogene Intoxikation (häufiger entwickelt sich subakut)
- psychogener Anfall
Ohnmacht
Die häufigste Ursache für plötzlichen Bewusstseinsverlust ist eine Ohnmacht anderer Art. Oft kommt es nicht nur zu einem Sturz des Patienten (akute posturale Insuffizienz), sondern auch zu einer Bewusstlosigkeit für einen Zeitraum von Sekunden. Längerer Bewusstseinsverlust während einer Ohnmacht ist selten. Die häufigsten Arten von Synkopen sind: vasovagale (vasodepressorische, vasomotorische) Synkope; Hyperventilation Synkopierung; Synkope im Zusammenhang mit Überempfindlichkeit des Karotissinus (GCS-Syndrom); Husten-Synkope; nächtlich; hypoglykämisch; orthostatische Synkope verschiedener Genese. Bei jeder Ohnmacht bemerkt der Patient einen lipothymischen (Vor-Ohnmacht-) Zustand: ein Gefühl von Benommenheit, nicht-systemischer Schwindel und eine Vorahnung von Bewusstseinsverlust.
Die häufigste Form der Synkope ist die vasodepressorische (einfache) Synkope, die normalerweise durch bestimmte belastende Einflüsse (Erwartung von Schmerzen, Anblick von Blut, Angst, Verstopfung usw.) hervorgerufen wird. Die Hyperventilationssynkope wird durch Hyperventilation ausgelöst, die in der Regel von Schwindel, leichten Kopfschmerzen, Taubheit und Kribbeln in den Gliedern und im Gesicht, Sehstörungen, Muskelkrämpfen (tetanische Krämpfe) und Herzklopfen begleitet wird.
Die nikturische Synkope ist durch ein typisches Krankheitsbild gekennzeichnet: meist nächtliche Episoden von Bewusstlosigkeit, die während oder (häufiger) unmittelbar nach dem Wasserlassen auftreten, aufgrund derer der Patient gezwungen ist, nachts aufzustehen. Sie müssen manchmal anhand einer herkömmlichen EEG-Untersuchung von epileptischen Anfällen unterschieden werden.
Die Massage des Karotissinus hilft, eine Überempfindlichkeit des Karotissinus zu erkennen. Diese Patienten haben oft eine schlechte Toleranz gegenüber engen Kragen und Krawatten. Die Kompression des Karotissinusbereichs durch die Hand des Arztes kann bei solchen Patienten Schwindel und sogar Ohnmacht mit Blutdruckabfall und anderen autonomen Manifestationen hervorrufen.
Orthostatische Hypotonie und Synkope können sowohl neurogenen (im Bild des primären peripheren autonomen Versagens) als auch somatogenen Ursprungs (sekundäres peripheres Versagen) sein. Die erste Variante des peripheren autonomen Versagens (PVN) wird auch als progressives autonomes Versagen bezeichnet, verläuft chronisch und ist vertreten durch Erkrankungen wie idiopathische orthostatische Hypotonie, strionigrane Degeneration, Shy-Drager-Syndrom (Varianten der multiplen Systematrophie). Sekundäre PVN verläuft akut und entwickelt sich vor dem Hintergrund somatischer Erkrankungen (Amyloidose, Diabetes mellitus, Alkoholismus, chronisches Nierenversagen, Porphyrie, Bronchialkarzinom, Lepra und andere Erkrankungen). Schwindel im Bild von PVN wird immer von anderen charakteristischen Manifestationen von PVN begleitet: Anhidrose, feste Herzfrequenz usw.
Bei der Diagnose von Varianten der orthostatischen Hypotonie und Synkope ist es neben speziellen kardiovaskulären Tests wichtig, den orthostatischen Faktor bei ihrem Auftreten zu berücksichtigen.
Ein Mangel an adrenergen Einflüssen und folglich klinische Manifestationen einer orthostatischen Hypotonie sind im Bild der Addison-Krankheit möglich, in einigen Fällen die Verwendung von pharmakologischen Mitteln (Gpnglioblocker, Antihypertensiva, Dopaminomimetika wie Nakom, Madopar und einige Dopaminrezeptoragonisten).
Orthostatische Durchblutungsstörungen treten auch bei organischen Pathologien des Herzens und der Blutgefäße auf. So kann eine Synkope eine häufige Manifestation eines behinderten Aortenflusses bei Aortenstenose, ventrikulärer Arrhythmie, Tachykardie, Fibrillation, Sick-Sinus-Syndrom, Bradykardie, atrioventrikulärer Blockade, Myokardinfarkt, Long-QT-Intervall-Syndrom usw. sein. Fast jeder Patient mit signifikanter Aortenstenose hat ein systolisches Geräusch und ein „Katzenschnurren“ (leichter zu hören im Stehen oder „a la your“-Position).
Eine Sympathektomie kann zu einem unzureichenden venösen Rückfluss und in der Folge zu orthostatischen Durchblutungsstörungen führen. Derselbe Mechanismus für die Entwicklung von orthostatischer Hypotonie und Synkope tritt bei der Verwendung von Ganglienblockern, einigen Tranquilizern, Antidepressiva und antiadrenergen Mitteln auf.
Bei einem Blutdruckabfall vor dem Hintergrund einer aktuellen zerebrovaskulären Erkrankung entwickelt sich häufig eine Ischämie im Bereich des Hirnstamms (zerebrovaskuläre Synkope), die sich durch charakteristische Stammphänomene, Schwindel nicht systemischer Natur und Ohnmacht (Unterharnscheidt-Syndrom) äußert. Tropfenattacken werden nicht von Lipothymie und Ohnmacht begleitet. Solche Patienten müssen sorgfältig untersucht werden, um kardiogene Synkopen (Herzrhythmusstörungen), Epilepsie und andere Erkrankungen auszuschließen.
Prädisponierende Faktoren für Lipothymie und orthostatische Synkope sind somatische Störungen, die mit einer Abnahme des zirkulierenden Blutvolumens einhergehen: Anämie, akuter Blutverlust, Hypoproteinämie und niedriges Plasmavolumen, Dehydratation. Bei Patienten mit vermutetem oder bestehendem Blutvolumenmangel (hypovolämische Synkope) sind ungewöhnliche Tachykardien beim Sitzen im Bett von großem diagnostischem Wert. Hypoglykämie ist ein weiterer wichtiger Faktor, der zur Ohnmacht prädisponiert.
Orthostatische Synkopen erfordern oft eine Differenzialdiagnose mit Epilepsie. Ohnmachtsanfälle sind in horizontaler Position äußerst selten und treten niemals während des Schlafs auf (gleichzeitig sind sie beim Aufstehen nachts möglich). Orthostatische Hypotonie lässt sich leicht auf einer Drehscheibe feststellen (passive Veränderung der Körperlage). Orthostatische Hypotonie ist definiert als Abfall des systolischen Blutdrucks um mindestens 30 mm Hg. Spalte beim Bewegen von einer horizontalen in eine vertikale Position. Eine kardiologische Untersuchung ist notwendig, um die kardiogene Natur dieser Erkrankungen auszuschließen. Der Ashner-Test hat einen gewissen diagnostischen Wert (eine Verlangsamung des Pulses um mehr als 10-12 pro Minute mit dem Ashner-Test weist auf eine erhöhte Reaktivität des Vagusnervs hin, die häufig bei Patienten mit vasomotorischer Synkope auftritt) sowie Techniken wie Karotissinus Kompression, Valsalva-Test, ein 30-minütiger Stehtest mit periodischer Messung von Blutdruck und Herzfrequenz.
Der Valsalva-Test ist am aussagekräftigsten bei Patienten mit nächtlichem Husten, Hustensynkope und anderen Erkrankungen, die mit einem kurzzeitigen Anstieg des intrathorakalen Drucks einhergehen.
Generalisierter epileptischer Anfall
Auf den ersten Blick sollte die Diagnose des postiktalen Zustands keine Schwierigkeiten bereiten. Tatsächlich wird die Situation oft durch die Tatsache kompliziert, dass die Krämpfe selbst während eines epileptischen Anfalls unbemerkt bleiben können oder der Anfall nicht konvulsiv sein kann. Solche charakteristischen Symptome wie Zungen- oder Lippenbeißen können fehlen. Unfreiwilliges Wasserlassen kann viele Gründe haben. Eine Hemiparese nach einem Schub kann für einen Arzt irreführend sein, wenn es um einen jungen Patienten geht. Nützliche diagnostische Informationen werden durch einen Anstieg des Blut-Kreatin-Phosphokinase-Spiegels bereitgestellt. Schläfrigkeit nach Anfällen, epileptische Aktivität im EEG (spontan oder provoziert durch gesteigerte Hyperventilation oder Schlafentzug) und die Beobachtung eines Anfalls helfen bei der korrekten Diagnose.
Hirnblutung
Subarachnoidalblutung (SAB)
Beachten Sie, dass einige Patienten nach einer Subarachnoidalblutung in einem bewusstlosen Zustand gefunden werden. Die Steifheit der Hinterhauptmuskulatur wird fast immer festgestellt, und bei einer Lumbalpunktion wird mit Blut gefärbte Liquor cerebrospinalis gewonnen. Die Liquorzentrifugation ist obligatorisch, da die Nadel während der Punktion in ein Blutgefäß eindringen kann und der Liquor reisendes Blut enthält. Neuroimaging zeigt Subarachnoidalblutungen, deren Volumen und Lokalisation manchmal sogar zur Beurteilung der Prognose herangezogen werden können. Bei einer großen Menge an herausfließendem Blut sollte man in den nächsten Tagen mit der Entwicklung eines arteriellen Krampfs rechnen. Neuroimaging ermöglicht auch die rechtzeitige Erkennung eines kommunizierenden Hydrozephalus.
Thrombose der Arteria basilaris
Eine Thrombose der A. basilaris ohne vorherige Symptome ist selten. Solche Symptome sind normalerweise mehrere Tage vor der Krankheit vorhanden; Dies ist verschwommene Sprache, Doppelbilder, Ataxie oder Parästhesien in den Gliedmaßen. Die Schwere dieser Vorläufersymptome schwankt normalerweise, bis es zu einem plötzlichen oder schnellen Bewusstseinsverlust kommt. Die Anamneseerhebung ist in solchen Fällen sehr wichtig. Der neurologische Status ähnelt dem einer Brückenblutung. In solchen Fällen ist der Doppler-Ultraschall am wertvollsten, da er das charakteristische Muster von Durchblutungsstörungen in großen Gefäßen erkennen lässt. Die Diagnose einer Thrombose der A. basilaris ist besonders wahrscheinlich, wenn ein hoher Widerstand in den A. vertebralis registriert wird, der auch bei Verschluss der A. basilaris auftritt. Die transkranielle Doppler-Sonographie misst direkt den Blutfluss in der Arteria basilaris und ist ein äußerst nützliches diagnostisches Verfahren für Patienten, die eine Angiographie benötigen.
Die Angiographie der Gefäße des vertebrobasilären Systems zeigt eine Stenose oder Okklusion in diesem Becken, insbesondere einen „Verschluss der Spitze der A. basilaris“, der eine embolische Genese hat.
Bei akuter massiver Stenose oder Verschluss des vertebrobasilären Gefäßes können Sofortmaßnahmen dem Patienten helfen – entweder eine intravenöse Infusionstherapie mit Heparin oder eine intraarterielle Thrombolysetherapie.
Schädel-Hirn-Trauma
Informationen über die Verletzung selbst können fehlen (es gibt möglicherweise keine Zeugen). Der Patient wird im Koma mit den oben beschriebenen Symptomen in verschiedenen Kombinationen gefunden. Jeder Patient in einem komatösen Zustand sollte untersucht und untersucht werden, um mögliche Schäden an den Weichteilen des Kopfes und der Schädelknochen zu erkennen. Mit möglicher Entwicklung eines epi- oder subduralen Hämatoms. Diese Komplikationen sollten vermutet werden, wenn sich das Koma vertieft und sich eine Hemiplegie entwickelt.
Stoffwechselstörungen
Hypoglykämie (Insulinom, alimentäre Hypoglykämie, Zustand nach Gasterektomie, schwere Schädigung des Leberparenchyms, Insulinüberdosierung bei Patienten mit Diabetes mellitus, Unterfunktion der Nebennierenrinde, Unterfunktion und Atrophie der vorderen Hypophyse) mit ihrer schnellen Entwicklung kann dazu beitragen zu neurogenen Synkopen bei dafür prädisponierten Personen führen oder zu Soporosität und Koma führen. Eine weitere häufige metabolische Ursache ist Urämie. Aber es führt zu einer allmählichen Verschlechterung des Bewusstseinszustandes. In Ermangelung einer Anamnese ist manchmal der Zustand der Betäubung und Benommenheit sichtbar. Entscheidend für die Diagnose der metabolischen Ursachen plötzlicher Bewusstlosigkeit sind Laborbluttests zum Screening auf Stoffwechselstörungen.
Plötzliche Bewusstlosigkeit (vom griechischen Wort "Synkope", was Abhacken bedeutet) ist ein alarmierendes Symptom, das nicht ignoriert werden sollte, da es auf eine schwere Krankheit oder einen allgemeinen Zusammenbruch hinweisen kann. Eine starke Verschlechterung des Wohlbefindens, Verdunkelung der Augen, Erbrechen sind klare Signale des Körpers, der Hilfe benötigt.
Die Hauptursache für Schwindel und Bewusstlosigkeit ist ein akuter Sauerstoffmangel in der Großhirnrinde aufgrund einer verminderten Durchblutung. Folgende Faktoren können zu diesem Phänomen führen:
Altersbedingte Merkmale des Körpers beeinflussen auch:
Dem Verlust des Bewusstseins geht fast immer eine Phase sogenannter Vorstufen voraus. Menschen, die dieses Unwohlsein regelmäßig erleben, sind in der Lage, die Anzeichen von Benommenheit genau zu erkennen:
- Brechreiz. die abrupt oder allmählich auftritt und in „Rollups“ auftritt.
- obsessives Gähnen. als Symptom von Sauerstoffmangel des Gehirns.
- Zittern der Hände und Füße .
- Blinkende Fliegen vor den Augen. Jeder beschreibt sie auf seine Weise - manchmal erscheinen sie in Form von gelben Kräuselungen, in anderen Fällen äußert sich eine Sehbehinderung in einer Trübung oder einem Schleier vor den Augen.
- Langsame Reaktionen. Wenn eine Person nicht allein ist und im Moment der Krankheit mit jemandem kommuniziert, bemerkt ihr Gesprächspartner möglicherweise eine Sprachhemmung und einen Blick, der auf einem Punkt beruht. Der Patient antwortet auf Fragen nicht oder mit großer Verzögerung.
- Tinnitus. Dieses Symptom manifestiert sich zunehmend, beginnend mit einem kleinen Geräusch und übertönt die Umgebungsgeräusche vollständig, bevor es das Bewusstsein ausschaltet.
- Kopfschmerzen. minütlich ansteigend und im Hinterkopf konzentriert. Es gibt auch ein Gefühl von Schwere in diesem Teil des Kopfes.
- starkes Schwitzen .
- Blässe der Haut. Die Gesichtshaut wird aschgrau.
Während der Ohnmacht ist der Körper bewegungslos, alle Muskeln sind entspannt. Es kann sogar zu Wasserlassen bei Bewusstlosigkeit kommen. Der Puls ist oberflächlich, selten und schlecht tastbar. Dieser Zustand kann 3 bis 5 Minuten dauern.
Nachdem eine Person allmählich zur Besinnung kommt, sich aber völlig überfordert fühlt. Die Ohnmacht selbst und die letzten Sekunden davor werden normalerweise nicht im Gedächtnis gespeichert.
Erste Hilfe
Wenn das Verhalten einer Person auf die Annäherung eines Angriffs hindeutet, müssen folgende Maßnahmen ergriffen werden:
- Eine Person so zu setzen oder zu legen, dass ihr Kopf gesenkt ist. Senken Sie zum Beispiel Ihren Kopf zwischen Ihre Knie oder legen Sie das Opfer auf den Rücken und heben Sie seine Beine an. Dies wird helfen, die Durchblutung wiederherzustellen;
- Lösen Sie den Knopf am Hals, befreien Sie den Hals vom Schal, entfernen Sie alle engen Kleidungsstücke.
- Für Frischluftzufuhr sorgen. Wenn eine Person in öffentlichen Verkehrsmitteln krank wird - öffnen Sie ein Fenster, bitten Sie den Fahrer, anzuhalten, bringen Sie das Opfer nach draußen.
- Besprühen Sie Ihr Gesicht mit kaltem Wasser und lassen Sie an einem in Ammoniak getauchten Wattestäbchen riechen.
- Wenn die Augen des Opfers zum Zeitpunkt der Bewusstlosigkeit geöffnet sind, sollten sie abgedeckt werden, um ein Austrocknen der Hornhaut zu vermeiden.
Wenn diese Maßnahmen befolgt werden, wird eine Person eine Verbesserung spüren und innerhalb weniger Minuten das Bewusstsein wiedererlangen. Aber wenn sie keine Ergebnisse bringen, müssen Sie zu ernsthafteren Maßnahmen übergehen.
- Halten Sie das Opfer in einer sicheren und bequemen Position.
- Überprüfen Sie die Zunge, indem Sie die Kiefer vorsichtig öffnen. Wenn es zum Zeitpunkt des Angriffs gesunken ist, kann es zum Ersticken des Opfers führen. Wenn nötig, bringen Sie die Zunge an ihren normalen Platz zurück.
- Überprüfen Sie, ob die Person bei dem Sturz verletzt wurde.
- Drehen Sie das Opfer auf die Seite.
- Überprüfen Sie die Reaktion der Pupillen auf Licht, wenn sie Licht ausgesetzt sind, sollten sie sich verengen.
- Zählen Sie den Puls und überprüfen Sie die Atemfrequenz.
- Wenn kein Puls und keine Atmung vorhanden sind, muss mit der Wiederbelebung begonnen werden - Herzmassage und künstliche Beatmung.
- Wenn eine Person länger als 5 Minuten nicht aufwacht, sollte ein Krankenwagen gerufen werden.
Vorübergehendes Unwohlsein ist nicht immer lebensbedrohlich, aber häufige Bewusstlosigkeit muss Gründe haben und manchmal auch schwerwiegende. Sie können auf pathologische Prozesse im Körper zurückzuführen sein und erfordern eine obligatorische Konsultation und möglicherweise eine weitere Behandlung durch einen Kardiologen, Neuropathologen und Therapeuten.
http://woman-l.ru/prichiny-poteri-soznaniya/
Bewusstseinsverlust

Bewusstseinsverlust- ein Zustand, in dem eine Person immobilisiert und nicht anfällig für äußere Reize ist. Während dieser Zeit treten Verletzungen in der Arbeit des zentralen Nervensystems auf. Berücksichtigen Sie die Ursachen der Bewusstlosigkeit, die Symptome der Erkrankung und Maßnahmen zur Linderung der Ohnmacht.
Ursachen von Bewusstseinsverlust
Alle Ursachen von Bewusstseinsverlust sind bis zu einem gewissen Grad mit einer Schädigung von Gehirnzellen verbunden. Ohnmacht kann verursacht werden durch:
- Durchblutungsstörungen als Folge bestimmter Krankheiten (Atherosklerose, Thrombose usw.) und Zustände (ischämischer oder hämorrhagischer Schlaganfall);
- Sauerstoffmangel aufgrund von Blutverlust infolge einer körperlichen Verletzung oder Blutung aufgrund einer Krankheit;
- Sauerstoffmangel bei kardiovaskulären und pulmonalen Pathologien;
- Anämie mit einer signifikanten Abnahme des Hämoglobinspiegels;
- Mangelernährung des Gehirns bei Diabetes mellitus und allgemeiner Mangelernährung;
- epileptisches Syndrom;
- Schädel-Hirn-Trauma;
- anaphylaktischer Schock. verursacht durch eine allergische Reaktion;
- toxischer Schock bei schweren Infektionskrankheiten;
- traumatischer Schock durch starke Schmerzen, Erfrieren, Hitzschlag;
- Kohlenmonoxidvergiftung durch unsachgemäßen Betrieb von Öfen, Gasgeräten, Automotoren;
- Die orthostatische Synkope wird durch eine plötzliche Änderung der Körperposition bei niedrigem Druck verursacht.
Manchmal ist die Ursache für einen plötzlichen Bewusstseinsverlust eine erhöhte Reaktivität auf psychische Situationen, wie Angst, Aufregung usw.
Symptome von Bewusstseinsverlust
Die klinischen Manifestationen des Bewusstseinsverlusts hängen von der Ursache ab, die diesen Zustand verursacht hat.
Eine kurzzeitige Bewusstlosigkeit (Ohnmacht) tritt aufgrund einer vorübergehenden Durchblutungsstörung im Gehirn auf. In diesem Fall tritt für einige Sekunden Bewusstlosigkeit auf. Vor der Ohnmacht:
- Übelkeitsgefühl;
- "Fliegen" in den Augen;
- Ohrgeräusche;
- Schweiß;
- allgemeine Schwäche.
Dann kommt der Bewusstseinsverlust, gekennzeichnet durch:
- erhöhte oder verlangsamte Herzfrequenz;
- Druckverlust;
- Blässe der Haut;
- Schwächung der Herztöne;
- Erweiterung der Pupillen und eine Abnahme ihrer Reaktion auf Licht.
Bei einer tiefen Ohnmacht ist die Entwicklung von Krämpfen und unfreiwilligem Wasserlassen möglich.
Ein epileptischer Anfall wird von scharfen unwillkürlichen Zuckungen des Körpers, intensivem Speicheln und manchmal Schreien begleitet.
Längerer Bewusstseinsverlust kann Stunden, Tage dauern und schwerwiegende und manchmal irreversible Folgen für den Körper nach sich ziehen. In der Medizin wird anhaltender Bewusstseinsverlust als „Koma“ bezeichnet.
Erste Hilfe bei Bewusstlosigkeit
Unabhängig von der Ursache des Bewusstseinsverlusts muss ein Arzt gerufen werden, der feststellt, wie gefährlich ein bewusstloser Zustand für eine Person ist.
Bis zum Eintreffen des Krankenwagens:

Wenn eine Ohnmacht auftritt, ist eine umfassende Untersuchung erforderlich, um eine Krankheit zu identifizieren, die mit offensichtlichen Störungen der Körperfunktion einhergeht.
http://womanadvice.ru/poterya-soznaniya
Warum fällt eine Person in Ohnmacht und was ist dieser Zustand? Ohne eine konstante Versorgung mit Blut und Nährstoffen kann das Gehirn nicht richtig funktionieren. Eine plötzliche Verletzung dieses Prozesses verursacht einen starken Sauerstoffmangel im Gehirngewebe. Die Folge ist eine kurzzeitige Bewusstlosigkeit – meist dauert sie wenige Sekunden. Die Wiederholung dieser Fälle weist auf kardiologische, neurologische Probleme im Körper hin, und die Ursachen für Ohnmachtsanfälle sind vielfältig. Zögern Sie nicht mit ihrer Diagnose. Nicht nur Ohnmachtsanfälle, sondern auch präsynkopische Zustände sollten Sie alarmieren und zu einem qualifizierten Facharzt führen.
Symptome von Bewusstseinsverlust
Ohnmacht und Bewusstlosigkeit – was ist der Unterschied? Es gibt keinen Unterschied, da Ohnmacht ein kurzzeitiger Bewusstseinsverlust ist (normalerweise bis zu 1 Minute). Der Hauptvorbote kann als Zustand vor der Ohnmacht bezeichnet werden. Und wenn wir von den Symptomen des Bewusstseinsverlusts sprechen, meinen sie meistens die Symptome der Präsynkope:
- rollt ein Gefühl von Übelkeit, Übelkeit auf;
- das Herz beginnt schnell zu schlagen;
- Kreise, „Fliegen“ erscheinen vor den Augen;
- das Sehen verliert an Klarheit;
- ein starkes Klopfen erscheint in den Schläfen;
- starker kalter Schweiß;
- es gibt ein Gefühl des Beinahe-Sturzes.
In diesem Moment müssen Sofortmaßnahmen ergriffen werden, damit es nicht zu Bewusstlosigkeit kommt. Es ist äußerst wichtig, rechtzeitig Erste Hilfe zu leisten.
Ohne diese „Warnung“ kann es jedoch ganz plötzlich zu einer Ohnmacht kommen. Seine Symptome können von anderen nicht unbemerkt bleiben:
- eine Person verliert abrupt das Gleichgewicht und fällt in eine „Garbe“;
- es gibt einen Bewusstseinsverlust;
- die Haut wird blass;
- Gliedmaßen können zucken und Urin kann unwillkürlich ausgeschieden werden.
Bei der Wiedererlangung des Bewusstseins fühlt sich eine Person überwältigt und erfährt schwere Schläfrigkeit.
Ursachen der Ohnmacht
Es gibt viele Gründe, warum sie ohnmächtig werden, und fast alle sind mit einer starken Abnahme der Intensität des Blutflusses im Gehirn verbunden. Zu den häufigsten Ursachen für Bewusstlosigkeit gehören Erkrankungen des Nervensystems (50 % aller Fälle) und Herzerkrankungen (25 %). Außerdem kann unmittelbar vor der Bewusstlosigkeit:
- beeinträchtigte Gefäßfunktion aufgrund eines Zustands vor dem Schlaganfall, Arteriosklerose;
- erhöhter Druck in den Gefäßen des Schädels durch Hydrozephalus, Tumore, Blutungen;
- verringern Sie die Menge an Zucker, Sauerstoff im Körper, die bei Nierenerkrankungen, Hypoglykämie, Anämie auftritt;
- Abnahme des zirkulierenden Blutvolumens aufgrund von Blutungen.
Ursachen für häufige Ohnmachtsanfälle
In einer separaten Gruppe werden die Ursachen für häufige Ohnmacht unterschieden. Normalerweise sind sie mit verschiedenen psychischen Störungen verbunden, die periodisch auftreten, zum Beispiel hysterische Neurose. Bei Epilepsie kann es zu einem starken Durchblutungsausfall kommen. Bei Menschen mit niedrigem Blutdruck und Diabetes ist häufig Erste Hilfe bei Ohnmacht erforderlich. Ein Abfall des Gefäßtonus kann zu Überanstrengung, Neurose und sogar zu einem einfachen Übergang vom Sitzen zum Stehen und umgekehrt führen.
Es gibt auch spezifische Ursachen bei Frauen und Männern, die zu einer kurzzeitigen Bewusstlosigkeit führen.
Ursachen der Ohnmacht bei Männern
- Alkoholvergiftung.
- Enger Anzugkragen.
- Zu intensives Training.
- Nächtliches Wasserlassen bei älteren Männern.
Ursachen der Ohnmacht bei Frauen
- Innere Blutungen aufgrund gynäkologischer Erkrankungen.
- Verschiedene Schwangerschaftsstörungen.
- Zu strenge Diät.
- Zu starke Woge der Emotionen.
Erste Hilfe bei Ohnmacht
Wenn eine Person ohnmächtig wird, besteht eine hohe Wahrscheinlichkeit einer schweren Prellung oder sogar Verletzung. Wenn Sie selbst einen Ohnmachtszustand verspüren, ist es notwendig, wenn möglich, eine sichere Position einzunehmen, am besten legen Sie sich mit gesenktem Kopf hin.
Was tun, wenn eine Person in Ihrer Gegenwart ohnmächtig wird? Versuchen Sie, es rechtzeitig zu fangen - dies erspart Ihnen mögliche Verletzungen.
Erste Hilfe bei Ohnmacht:
- stellen Sie den Patienten so auf, dass die Blutversorgung des Kopfes verbessert wird - heben Sie die Beine an und versuchen Sie, den Kopf leicht unter den Körper zu senken;
- lösen Sie den Kragen des Patienten, öffnen Sie das Fenster im Raum, um Luft zu holen;
- Wasser ins Gesicht spritzen, Ammoniak in die Nasenlöcher geben;
- der Patient kam zur Besinnung - biete ihm etwas Süßes an;
- Wenn möglich, geben Sie eine intravenöse Injektion von Glukose - dies verbessert die Durchblutung.
Wenn rechtzeitig Hilfe bei Bewusstlosigkeit geleistet wird, wird sich eine Person innerhalb weniger Minuten besser fühlen.
Arten von Synkopen
In der Medizin gibt es drei Haupttypen von Ohnmachtsanfällen.
Bei neurogen Es gibt eine vorübergehende Störung der kardiovaskulären Reflexe, die die Dynamik des Blutes im Körper steuern. Diese Art ist vielfältig:
- Vasodepressor - die Folgen von zu starken Emotionen, Stress, Angst, sie sind am häufigsten;
- orthostatische werden durch eine scharfe Übertragung des Körpers von einer Bauchlage in eine vertikale Position verursacht;
- Synkope durch enge Halsbänder aufgrund zu hoher Empfindlichkeit der Karotissinus;
- Bewusstlosigkeit bei älteren Männern beim nächtlichen Wasserlassen, Husten, Stuhlgang - eine Folge eines starken Anstiegs des intrathorakalen Drucks.
Wenn der Patient Herzrhythmusstörungen hat, es Probleme mit der Leitfähigkeit des Herzgewebes gibt, ein Myokardinfarkt diagnostiziert wird, dann sprechen sie darüber kardiogen Bewusstseinsverlust.
Wenn eine Person aufgrund plötzlicher Angst, Panik oder Angst unbewusst schneller und tiefer atmet, was zu Bewusstseinsverlust führt, wird eine solche Ohnmacht als Ohnmacht eingestuft Hyperventilation.
Darüber hinaus gibt es Klassifikationen, in denen sie unterscheiden:
- maladaptive Form - wenn Ohnmacht durch Anpassung an äußere Bedingungen verursacht wird (eine Person überhitzt usw.);
- anämisch - wenn das Volumen von Hämoglobin und roten Blutkörperchen stark abfällt und der Rest nicht ausreicht, um das Gehirn vollständig mit Sauerstoff zu versorgen;
- hypoglykämisch - wenn der Glukosespiegel im Körper sinkt;
- extreme Formen - wenn der Körper in extreme Bedingungen gerät: Hochgebirgsluft, Verbrennungen, Vergiftung mit Schadstoffen, Drogen.
Krankheiten, die Ohnmacht verursachen
Patienten mit Arrhythmie können aufgrund der Tatsache, dass die Blutversorgung des Gehirns stark reduziert ist, in Ohnmacht fallen. Bei Bradykardie werden auch Symptome von Bewusstlosigkeit beobachtet. Die Gründe liegen in einem scharfen, fast augenblicklichen Abfall der Herzfrequenz auf 30 oder sogar 20 Schläge pro Sekunde bei einer Frequenz von 65-72.
- Darüber hinaus benötigen Patienten möglicherweise Hilfe bei Ohnmachtsanfällen:
- pulmonale Hypertonie;
- Austrocknung;
- Parkinson-Krankheit;
- mit Aortenstenose;
- Diabetes Mellitus.
Welcher Arzt hilft?
Erste Hilfe bei Bewusstlosigkeit kann durch ein Rettungsteam geleistet werden, insbesondere wenn es bei einem Sturz zu einer Verletzung kam. Wenn diese Zustände wiederkehren, sollten Sie einen Kardiologen konsultieren. Abhängig von den Ergebnissen der Diagnose kann der Patient auch an einen Neurologen, Gastroenterologen überwiesen werden.
Diagnose
Die primäre Untersuchung besteht darin, die Beschwerden des Patienten über die Häufigkeit und Dauer der Ohnmacht anzuhören und die Bedingungen festzustellen, unter denen ein Bewusstseinsverlust auftritt. Eine neurologische Untersuchung wird durchgeführt.
Der Patient muss zu Laborblutuntersuchungen eingeschickt werden.
Unter den Instrumentalstudien sind die effektivsten:
- verschiedene EKG-Typen;
- Echokardiographie;
- Computer-Blutdruckmessung;
- Kardiorhythmographie;
- tägliche Überwachung des Blutdrucks;
- Duplex-Scannen von Blutgefäßen.
Dies sind die modernsten diagnostischen Methoden, die die objektive Ursache der Synkope aufdecken und es Ihnen ermöglichen, die optimale Behandlung zu verordnen.
Verhütung
Wenn Sie wissen, was mit Ohnmacht zu tun ist, müssen Sie auch vorbeugende Maßnahmen ergreifen:
- essen Sie rational (es ist besser, Ihren Arzt über eine individuelle Ernährung zu konsultieren);
- moderate körperliche Aktivität muss vorhanden sein;
- Gehen Sie mindestens 2 Stunden am Tag;
- Frauen während der Schwangerschaft sollten regelmäßig einen Frauenarzt aufsuchen;
- extreme Belastungen, Überhitzung ausschließen;
- von Drogen kann der Arzt Nootropika, Venotonika, Adaptogene, Vitamine verschreiben.
Diagnostik und Therapie im Zentrum für Pathologie der Kreislauforgane
Die CBCP-Klinik bietet moderne europäische Diagnosegeräte, fortschrittliche Forschungsmethoden und hochqualifizierte Ärzte.
Auch wenn Sie einmal einen Zustand vor der Synkope erlebt haben, ist dies bereits ein Grund, einen Arzt aufzusuchen. Und wiederholte Ohnmacht ist ein zwingender Grund, einen Kardiologen aufzusuchen und eine professionelle Diagnostik durchzuführen. Eine rechtzeitig erkannte kardiologische Pathologie ist weit von einem Urteil entfernt. In der kardiologischen Klinik des CBCP wird ein individuelles Behandlungsprogramm ausgewählt und Ihr Körper wird wieder in seinen Tonus gebracht.
http://www.cbcp.ru/bolezni/obmorok.php
Ohnmacht ist keine eigenständige Krankheit und keine Diagnose, sondern ein kurzfristiger Bewusstseinsverlust aufgrund einer akuten Abnahme der Blutversorgung des Gehirns, begleitet von einem Abfall der Herz-Kreislauf-Aktivität.
Synkope oder Synkope, wie sie genannt wird, tritt plötzlich auf und dauert normalerweise nicht lange - einige Sekunden. Absolut gesunde Menschen sind nicht vor Ohnmacht gefeit, das heißt, es sollte nicht voreilig als Zeichen einer schweren Krankheit interpretiert werden, es ist besser zu versuchen, die Einteilung und Ursachen zu verstehen.
Synkopen-Klassifizierung
Eine echte Synkope umfasst Anfälle von kurzfristigem Bewusstseinsverlust, die in die folgenden Typen unterteilt werden können:
- Neurokardiogene (Neurotransmitter) Form umfasst mehrere klinische Syndrome und wird daher als Sammelbegriff betrachtet. Die Bildung von Neurotransmitter-Synkopen beruht auf der Reflexwirkung des vegetativen Nervensystems auf den Gefäßtonus und die Herzfrequenz, hervorgerufen durch für diesen Organismus ungünstige Faktoren (Umgebungstemperatur, psycho-emotionaler Stress, Angst, Blutart). Synkopen bei Kindern (ohne signifikante pathologische Veränderungen des Herzens und der Blutgefäße) oder bei Jugendlichen während der Zeit der hormonellen Anpassung haben häufig einen neurokardiogenen Ursprung. Diese Art von Synkope umfasst auch vasovagale und Reflexreaktionen, die beim Husten, Wasserlassen, Schlucken, körperlicher Aktivität und anderen Umständen auftreten können, die nicht mit der Herzpathologie zusammenhängen.
- oder Ohnmacht entwickelt sich aufgrund einer Verlangsamung des Blutflusses im Gehirn mit einem scharfen Übergang des Körpers von einer horizontalen in eine vertikale Position.
- Arrhythmogene Synkope. Diese Option ist die gefährlichste. Es ist auf die Bildung morphologischer Veränderungen im Herzen und in den Blutgefäßen zurückzuführen.
- Bewusstseinsverlust, der auf basiert(Veränderung in den Gefäßen des Gehirns).

Mittlerweile werden einige Zustände, die als Ohnmacht bezeichnet werden, nicht als Synkope eingestuft, obwohl sie sich äußerlich sehr ähneln. Diese beinhalten:
- Bewusstseinsverlust im Zusammenhang mit Stoffwechselstörungen (Hypoglykämie - ein Abfall des Blutzuckers, Sauerstoffmangel, Hyperventilation mit einer Abnahme der Kohlendioxidkonzentration).
- Epilepsie-Anfall.
Existiert eine Gruppe von Störungen, die einer Ohnmacht ähneln, aber ohne Bewusstlosigkeit auftreten:
- Kurzfristige Entspannung der Muskeln (Kataplexie), wodurch eine Person das Gleichgewicht nicht halten kann und stürzt;
- Plötzliches Einsetzen einer motorischen Koordinationsstörung - akute Ataxie;
- Synkopale Zustände psychogener Natur;
- TIA, verursacht durch eine Verletzung der Blutzirkulation im Carotis-Pool, begleitet von einem Verlust der Bewegungsfähigkeit.
Der häufigste Fall

Ein erheblicher Anteil aller Synkopen gehört zu den neurokardiogenen Formen. Bewusstlosigkeit hervorgerufen durch gewöhnliche häusliche Umstände (Transport, stickige Zimmer, Stress) oder medizinische Eingriffe (diverse Skopien, Venenpunktion, manchmal auch nur Besuch von OP-ähnlichen Räumen), in der Regel basiert nicht auf der Entwicklung von Veränderungen im Herzen und in den Blutgefäßen. Auch der Blutdruck, der zum Zeitpunkt der Ohnmacht sinkt, ist außerhalb des Anfalls auf einem normalen Niveau. Daher liegt die gesamte Verantwortung für die Entwicklung eines Angriffs beim autonomen Nervensystem, nämlich seinen Abteilungen - Sympathikus und Parasympathikus, die aus irgendeinem Grund aufhören, gemeinsam zu arbeiten.
Diese Art von Ohnmacht bei Kindern und Jugendlichen verursacht große Besorgnis bei den Eltern, die sich nicht nur dadurch beruhigen lassen, dass dieser Zustand nicht das Ergebnis einer ernsthaften Pathologie ist. Wiederholte Ohnmacht begleitet von Verletzungen, was die Lebensqualität beeinträchtigt und allgemein gefährlich sein kann.
Warum verschwindet das Bewusstsein?
Für eine Person, die weit von der Medizin entfernt ist, spielt die Klassifizierung im Allgemeinen keine Rolle. Die meisten Menschen sehen bei einem Anfall mit Bewusstlosigkeit, Blässe der Haut und einem Sturz eine Ohnmacht, aber ihnen kann kein Fehler vorgeworfen werden. Die Hauptsache ist, zur Hilfe zu eilen, und welche Art von Bewusstseinsverlust - die Ärzte werden es herausfinden, daher werden wir die Leser nicht besonders überzeugen.

Basierend auf der Klassifizierung, aber unter Berücksichtigung der Tatsache, dass nicht jeder seine Feinheiten kennt, werden wir versuchen, die Ursachen der Ohnmacht zu bestimmen, die sowohl banal als auch schwerwiegend sein können:
- Hitze- das Konzept ist für jeden anders, der eine fühlt sich bei 40°C erträglich, ein anderer bei 25 - 28 - schon eine Katastrophe, besonders in einem geschlossenen, unbelüfteten Raum. Vielleicht tritt eine solche Ohnmacht am häufigsten in überfüllten Transportmitteln auf, wo es schwierig ist, alle zufrieden zu stellen: Jemand bläst und jemand ist krank. Hinzu kommen oft weitere provozierende Faktoren (Druck, Gerüche).
- Längerer Nahrungs- oder Wassermangel. Fans von schnellem Gewichtsverlust oder Menschen, die aus anderen Gründen, auf die sie keinen Einfluss haben, gezwungen sind zu hungern, wissen etwas über eine hungrige Ohnmacht. Synkopen können durch Durchfall, anhaltendes Erbrechen oder Flüssigkeitsverlust aufgrund anderer Erkrankungen (häufiges Wasserlassen, vermehrtes Schwitzen) verursacht werden.
- Abrupter Übergang von einer horizontalen Körperposition(Er stand auf - alles schwamm vor seinen Augen).
- Angstgefühl, begleitet von erhöhter Atmung.
- Schwangerschaft (Umverteilung des Blutflusses). Ohnmacht während der Schwangerschaft ist ein häufiges Phänomen, außerdem ist manchmal Bewusstseinsverlust eines der ersten Anzeichen einer interessanten Position für eine Frau. Die der Schwangerschaft innewohnende emotionale Instabilität vor dem Hintergrund hormoneller Veränderungen, die Hitze auf der Straße und im Haus, die Angst, zusätzliche Pfunde (Hunger) zuzunehmen, führen bei einer Frau zu einem Blutdruckabfall, der zu Bewusstlosigkeit führt.
- Schmerz, Schock, Lebensmittelvergiftung.
- Glas mit Herzen(warum, bevor man eine schreckliche Nachricht erzählt, wird die Person, an die sie gerichtet ist, gebeten, sich zuerst zu setzen).
- Schneller Blutverlust Beispielsweise verlieren Spender während der Blutspende das Bewusstsein, nicht weil etwas wertvolle Flüssigkeit übrig geblieben ist, sondern weil sie den Blutkreislauf zu schnell verlassen hat und der Körper keine Zeit hatte, den Abwehrmechanismus einzuschalten.
- Art der Wunden und Blut.Übrigens fallen Männer häufiger in Ohnmacht als Frauen, es stellt sich heraus, dass die schöne Hälfte irgendwie mehr daran gewöhnt ist.
- Abnahme des zirkulierenden Blutvolumens(Hypovolämie) mit erheblichem Blutverlust oder aufgrund der Einnahme von Diuretika und Vasodilatatoren.

- Senkung des Blutdrucks, vaskuläre Krise, deren Ursache die unkoordinierte Arbeit der parasympathischen und sympathischen Abteilungen des autonomen Nervensystems sein kann, deren Versagen bei der Erfüllung ihrer Aufgaben. Synkopen sind bei Jugendlichen oder Kindern in der Pubertät mit einer Diagnose nicht selten. Im Allgemeinen ist es üblich, dass hypotonische Menschen in Ohnmacht fallen, so dass sie selbst beginnen, das Reisen mit öffentlichen Verkehrsmitteln zu vermeiden, insbesondere im Sommer, den Besuch von Dampfbädern im Badehaus und alle möglichen anderen Orte, an die sie unangenehme Erinnerungen haben.
- Ein Sturz(Hypoglykämie) - übrigens nicht unbedingt bei einer Überdosierung von Insulin bei Patienten mit Diabetes mellitus. Die "fortgeschrittene" Jugend unserer Zeit weiß, dass dieses Medikament auch für andere Zwecke verwendet werden kann (z. B. um Körpergröße und Gewicht zu erhöhen), was sehr gefährlich werden kann (!).
- oder was im Volksmund Anämie genannt wird.
- Wiederkehrende Ohnmachtsanfälle bei Kindern kann ein Hinweis auf eine schwere Erkrankung sein, z. synkopale Zustände sind oft ein Zeichen für eine Herzrhythmusstörung, die bei einem kleinen Kind nur schwer zu erkennen ist denn anders als bei Erwachsenen hängt das Herzzeitvolumen mehr von der Herzfrequenz (HF) als vom Schlagvolumen ab.
- Der Akt des Schluckens in der Pathologie der Speiseröhre(Reflexreaktion durch Reizung des Vagusnervs).
- Hypokapnie verursacht Vasokonstriktion Dies ist eine Abnahme von Kohlendioxid (CO 2) aufgrund eines erhöhten Sauerstoffverbrauchs bei häufigem Atmen, was für einen Zustand von Angst, Panik und Stress charakteristisch ist.
- Wasserlassen und Husten(durch Erhöhung des intrathorakalen Drucks, Reduzierung des venösen Rückstroms und dementsprechend Begrenzung des Herzzeitvolumens und Senkung des Blutdrucks).
- Nebenwirkung bestimmter Medikamente oder Überdosierung von Antihypertensiva.
- Verminderte Blutversorgung bestimmter Teile des Gehirns(), obwohl selten, kann bei älteren Patienten zu Ohnmacht führen.
- Schwere Herz-Kreislauf-Erkrankung(Myokardinfarkt usw.).
- Einige endokrine Erkrankungen.
- im Gehirn Behinderung des Blutflusses.
Daher führen Veränderungen im Kreislaufsystem, die durch einen Blutdruckabfall verursacht werden, meistens zu Bewusstlosigkeit. Der Körper hat einfach keine Zeit, sich in kurzer Zeit anzupassen: Der Druck ist gesunken, das Herz hatte keine Zeit, die Blutabgabe zu erhöhen, das Blut hat dem Gehirn nicht genug Sauerstoff zugeführt.
Video: Ursachen der Ohnmacht - die Sendung „Live great!“
Ursache ist das Herz
In der Zwischenzeit sollte man sich nicht zu sehr entspannen, wenn die Synkope zu häufig auftritt und die Ursachen der Ohnmacht unklar sind. Ohnmacht bei Kindern, Jugendlichen und Erwachsenen ist oft das Ergebnis einer kardiovaskulären Pathologie., wobei nicht die letzte Rolle zu einer anderen Art gehört ( und ):
- Assoziiert mit, hochgradig (häufig bei älteren Menschen);
- Verursacht durch den Empfang, β-Blocker, Fehlfunktion der Klappenprothese;
- Aufgrund von Drogenvergiftung (Chinidin), Elektrolytstörungen, Kohlendioxidmangel im Blut.

Das Herzzeitvolumen kann auch durch andere Faktoren reduziert werden, die den zerebralen Blutfluss reduzieren, die häufig in Kombination vorliegen: Blutdruckabfall, Erweiterung der peripheren Gefäße, Verringerung des Rückflusses von venösem Blut zum Herzen, Hypovolämie und Vasokonstriktion der Ausflusstrakt.
Der Verlust des Bewusstseins in den "Kernen" während körperlicher Anstrengung ist ein ziemlich ernster Indikator für Probleme, da Die Ursache der Ohnmacht kann in diesem Fall sein:
- : Stenose der Trikuspidalklappe (TC) und Pulmonalarterienklappe (LA);
Natürlich sind solche aufgeführten Krankheiten selten die Ursache für Ohnmacht bei Kindern, sie werden hauptsächlich im Laufe des Lebens gebildet, daher sind sie ein trauriger Vorteil eines respektablen Alters.
Wie sieht eine Ohnmacht aus?
Ohnmacht begleitet oft. Eine vor dem Hintergrund verursachte Hypoxie gibt nicht besonders Zeit zum Nachdenken, obwohl Menschen, für die Bewusstlosigkeit nichts Übernatürliches ist, das Herannahen eines Anfalls im Voraus antizipieren und diesen Zustand als Präsynkope bezeichnen können. Symptome, die auf das Herannahen einer Synkope hinweisen, und die Ohnmacht selbst lassen sich am besten zusammen beschreiben, da der Beginn von der Person selbst gespürt wird und ihre Umgebung die Ohnmacht sieht. In der Regel fühlt sich eine Person, nachdem sie das Bewusstsein wiedererlangt hat, normal, und nur eine leichte Schwäche erinnert an einen Bewusstseinsverlust.

So, Symptome:
- „Mir geht es schlecht“ – so definiert der Patient seinen Zustand.
- Übelkeit setzt ein, ein unangenehmer klebriger kalter Schweiß bricht durch.
- Der ganze Körper wird schwächer, die Beine geben nach.
- Die Haut wird blass.
- Klingeln in den Ohren, Fliegen blitzen vor den Augen auf.
- Bewusstlosigkeit: das Gesicht ist gräulich, der Blutdruck ist erniedrigt, der Puls ist schwach, meist schnell (Tachykardie), Bradykardie ist nicht ausgeschlossen, die Pupillen sind erweitert, reagieren aber auf Licht, wenn auch mit einiger Verzögerung.
In den meisten Fällen wacht eine Person nach einigen Sekunden auf. Bei einer längeren Attacke (ab 5 Minuten) ist auch ein unfreiwilliges Wasserlassen möglich. Unwissende Menschen können eine solche Ohnmacht leicht mit einem Anfall von Epilepsie verwechseln.
Tabelle: wie man eine echte Synkope von Hysterie oder Epilepsie unterscheidet
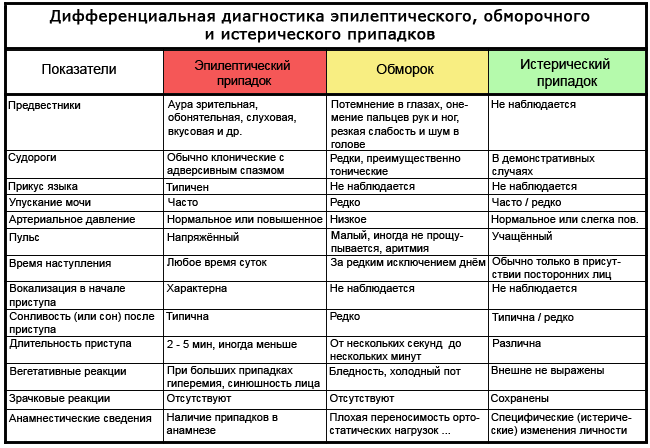
Was zu tun ist?
Augenzeuge einer Ohnmacht werdend, muss jeder Mensch wissen, wie er sich zu verhalten hat, obwohl die Bewusstlosigkeit oft ohne Erste Hilfe auskommt, wenn der Patient schnell wieder zur Besinnung kam, sich beim Sturz nicht verletzte und nach einer Synkope seine Gesundheit nicht mehr verletzte oder weniger wieder normal. Erste Hilfe bei Ohnmacht reduziert sich auf die Durchführung einfacher Tätigkeiten:

- Spritze dir leicht kaltes Wasser ins Gesicht.
- Legen Sie die Person in eine horizontale Position, legen Sie eine Rolle oder ein Kissen unter ihre Füße, so dass sie sich über dem Kopf befinden.
- Hemdkragen aufknöpfen, Krawatte lockern, für frische Luft sorgen.
- Ammoniak. Kommt es zu einer Ohnmacht – jeder rennt diesem Mittel hinterher, vergisst dabei aber manchmal, dass man mit ihm sorgsam umgehen muss. Das Einatmen seiner Dämpfe kann zu einem reflektorischen Atemstillstand führen, dh man sollte ein mit Alkohol befeuchtetes Wattestäbchen nicht zu nahe an die Nase der bewusstlosen Person bringen.
Die akute Behandlung von Synkopen hängt eher mit der zugrunde liegenden Ursache zusammen(Rhythmusstörung) oder mit Folgen (Blutergüsse, Schnittwunden, Schädel-Hirn-Trauma). Wenn eine Person es außerdem nicht eilig hat, wieder zu Bewusstsein zu kommen, sollte man sich vor anderen Ursachen der Ohnmacht (Blutzuckerabfall, Hysterie) in Acht nehmen. Übrigens, in Bezug auf Hysterie können Menschen, die dazu neigen, absichtlich in Ohnmacht fallen, Hauptsache, es gibt Zuschauer.
Es lohnt sich kaum, anmaßend den Ursprung einer anhaltenden Ohnmacht herauszufinden, ohne über gewisse medizinische Fähigkeiten zu verfügen. Am sinnvollsten wäre es, einen Krankenwagen zu rufen, der die Notversorgung übernimmt und das Opfer gegebenenfalls ins Krankenhaus bringt.
Video: Hilfe bei Ohnmacht - Dr. Komarovsky
Wie man absichtlich in eine Rüsche fällt / eine Imitation erkennt
Einige schaffen es, mit Hilfe des Atmens (oft und tief atmen) einen Angriff auszulösen oder sich für eine Weile auf die Hüften zu hocken und sich stark zu erheben. Aber dann könnte es eine echte Ohnmacht sein?! Es ist ziemlich schwierig, eine künstliche Ohnmacht zu simulieren, bei gesunden Menschen funktioniert es immer noch nicht gut.
Synkopen bei Hysterie können genau diese Zuschauer in die Irre führen, aber nicht den Arzt: Eine Person denkt im Voraus darüber nach, wie sie fallen soll, um sich nicht zu verletzen, und dies fällt auf, ihre Haut bleibt normal (es sei denn, sie ist mit Tünche vorgeschmiert?). Und wenn es (plötzlich?) zu Krämpfen kommt, die aber nicht durch unwillkürliche Muskelkontraktionen verursacht werden. Der Patient beugt sich und nimmt verschiedene prätentiöse Haltungen ein, imitiert nur ein Krampfsyndrom.
Einen Grund finden
Das Gespräch mit dem Arzt verspricht lang zu werden...

Zu Beginn des diagnostischen Prozesses sollte sich der Patient auf ein ausführliches Gespräch mit dem Arzt einstimmen. Er wird viele verschiedene Fragen stellen, deren ausführliche Antwort der Patient selbst oder die Eltern wissen, wenn es sich um ein Kind handelt:
- In welchem Alter trat die erste Ohnmacht auf?
- Welche Umstände gingen ihm voraus?
- Wie oft treten Anfälle auf, sind sie von gleicher Natur?
- Welche Auslöser führen normalerweise zu Ohnmachtsanfällen (Schmerzen, Hitze, Bewegung, Stress, Hunger, Husten usw.)?
- Was macht der Patient bei einsetzendem „Übelkeitsgefühl“ (hinlegen, Kopf drehen, Wasser trinken, essen, versuchen, an die frische Luft zu gehen)?
- Was ist die Zeit vor einem Angriff?
- Merkmale der Art des Zustands vor der Ohnmacht (Klingeln in den Ohren, Verdunkelung der Augen, Übelkeit, Schmerzen in Brust, Kopf, Bauch, Herz schlägt schneller oder „friert ein, hört auf, klopft dann, klopft dann nicht ... .“, zu wenig Luft)?
- Die Dauer und Klinik der Synkope selbst, dh wie sieht die Ohnmacht aus den Worten der Augenzeugen aus (Körperposition des Patienten, Hautfarbe, Art des Pulses und der Atmung, Höhe des Blutdrucks, Vorhandensein von Krämpfe, unfreiwilliges Wasserlassen, Zungenbiss, Pupillenreaktion)?
- Zustand nach Ohnmacht, Befinden des Patienten (Puls, Atmung, Blutdruck, Schläfrigkeit, Kopfschmerzen und Schwindel, allgemeine Schwäche)?
- Wie fühlt sich die untersuchte Person außerhalb der Synkope?
- Welche vergangenen oder chronischen Krankheiten bemerkt er bei sich selbst (oder was haben seine Eltern erzählt)?
- Welche Medikamente musstest du im Lebensprozess verwenden?
- Gibt der Patient oder seine Angehörigen an, dass in der Kindheit paraepileptische Phänomene aufgetreten sind (Gehen oder Sprechen im Traum, nächtliches Schreien, Aufwachen aus Angst usw.)?
- Familienanamnese (ähnliche Anfälle bei Verwandten, vegetativ-vaskuläre Dystonie, Epilepsie, Herzprobleme usw.).
Offensichtlich kann das, was auf den ersten Blick wie eine Kleinigkeit erscheint, eine führende Rolle bei der Entstehung von synkopalen Zuständen spielen, weshalb der Arzt verschiedenen Kleinigkeiten so große Aufmerksamkeit schenkt. Übrigens muss der Patient, der zur Rezeption geht, auch in sein Leben eintauchen, um dem Arzt zu helfen, die Ursache seiner Ohnmacht herauszufinden.
Inspektion, Beratung, Ausrüstungshilfe
Die Untersuchung des Patienten beinhaltet neben der Bestimmung der konstitutionellen Merkmale, der Messung (an beiden Händen) und dem Abhören von Herztönen die Identifizierung pathologischer neurologischer Reflexe, eine Untersuchung der Funktion des autonomen Nervensystems, was natürlich nicht der Fall sein wird Verzichten Sie auf einen Neurologen.
Die Labordiagnostik umfasst herkömmliche Blut- und Urintests (allgemein), eine Zuckerkurve sowie je nach vorgeschlagener Diagnose eine Reihe biochemischer Tests. In der ersten Phase der Suche muss der Patient bei Bedarf R-Grafikmethoden erstellen und anwenden.

Bei Verdacht auf der arrhythmogenen Natur der Synkope liegt der Schwerpunkt der Diagnostik auf der Untersuchung des Herzens:
- R-Aufnahme des Herzens und Kontrastierung der Speiseröhre;
- Fahrradergometrie;
- spezielle Methoden zur Diagnose von Herzerkrankungen (in einem Krankenhaus).
Wenn der Arzt das denkt Synkope verursacht eine organische Gehirnerkrankung oder die Ursache einer Ohnmacht unklar erscheint, erweitert sich das Spektrum diagnostischer Maßnahmen merklich:
- R-Aufnahme des Schädels, türkischer Sattel (Lage der Hypophyse), Halswirbelsäule;
- Konsultation eines Augenarztes (Gesichtsfelder, Fundus);
- (Elektroenzephalogramm), einschließlich Monitor, wenn der Verdacht auf einen epileptischen Anfall besteht;
- EchoES (Echoenzephaloskopie);
- (vaskuläre Pathologie);
- CT, MRT (volumetrische Formationen).
Manchmal beantworten selbst die aufgeführten Methoden die Fragen nicht vollständig. Seien Sie also nicht überrascht, wenn der Patient gebeten wird, einen Urintest auf 17-Ketosteroide oder Blut auf Hormone (Schilddrüse, Geschlecht, Nebennieren) zu testen, da dies manchmal schwierig ist Suchen Sie nach der Ursache der Ohnmacht.
Wie behandelt man?
Die Taktik der Behandlung und Vorbeugung von synkopalen Zuständen richtet sich nach der Ursache der Ohnmacht. Und es sind nicht immer Medikamente. Zum Beispiel bei vasovagalen und orthostatischen Reaktionen Der Patient wird zuallererst gelehrt, Situationen zu vermeiden, die eine Synkope hervorrufen. Dazu wird empfohlen, den Gefäßtonus zu trainieren, Verhärtungsvorgänge durchzuführen, stickige Räume zu vermeiden, eine plötzliche Änderung der Körperposition zu vermeiden, Männern wird empfohlen, auf das Urinieren im Sitzen umzustellen. Üblicherweise werden bestimmte Punkte mit dem behandelnden Arzt verhandelt, der die Entstehung der Attacken berücksichtigt.

Eine Ohnmacht aufgrund eines Blutdruckabfalls wird mit einem Anstieg des Blutdrucks behandelt. auch abhängig von den Gründen für seinen Niedergang. Meistens ist diese Ursache eine neurozirkulatorische Dystonie, daher werden Medikamente verwendet, die das autonome Nervensystem beeinflussen.
Besondere Aufmerksamkeit sollte wiederholten Synkopen geschenkt werden, die arrhythmogener Natur sein können. Es sollte bedacht werden, dass sie die Wahrscheinlichkeit eines plötzlichen Todes erhöhen, daher werden in solchen Fällen Arrhythmien und die Krankheiten, die sie verursachen, am ernsthaftesten behandelt.
Beantwortet derzeit Fragen: A. Olesja Walerjewna, Kandidat der medizinischen Wissenschaften, Dozent an einer medizinischen Universität
Sie können einem Spezialisten für Hilfe danken oder das VesselInfo-Projekt beliebig unterstützen.
Ohnmacht wird durch einen vorübergehenden Verlust der Blutversorgung des Gehirns verursacht und kann ein Zeichen für eine ernstere Krankheit sein ...
Vorübergehender Bewusstseinsverlust - Ohnmacht
Ohnmacht ist ein vorübergehender Bewusstseinsverlust.
Ohnmacht wird durch einen vorübergehenden Verlust der Blutversorgung des Gehirns und verursacht kann ein Zeichen für eine ernstere Erkrankung sein.
Menschen jeden Alters können ohnmächtig werden, aber ältere Menschen können schwerwiegendere Ursachen haben.
Die häufigsten Ursachen für Ohnmacht sind vasovagal (ein starker Abfall der Herzfrequenz und des Blutdrucks) und Herzerkrankungen.
In den meisten Fällen ist die Ursache der Ohnmacht unbekannt.
Ohnmacht kann viele verschiedene Ursachen haben:
Vasovagale Synkope auch bekannt als "allgemeine Schwäche". Dies ist die häufigste Ursache für Ohnmacht aufgrund eines abnormalen Gefäßreflexes.
Das Herz pumpt kräftiger, die Blutgefäße entspannen sich, aber die Herzfrequenz gleicht sich nicht schnell genug aus, um den Blutfluss zum Gehirn aufrechtzuerhalten.
Ursachen der vasovagalen Synkope:
1) Umweltfaktoren (häufiger, wenn es heiß ist);
2) emotionale Faktoren (Stress);
3) physikalische Faktoren (Lasten);
4) Krankheit (Müdigkeit, Dehydrierung usw.).
situative Synkope passiert nur in bestimmten Situationen.
Ursachen der situativen Synkope:
1) Husten (einige Menschen werden bei starkem Husten ohnmächtig);
2) beim Schlucken (bei manchen Menschen ist Bewusstlosigkeit mit einer Erkrankung im Hals oder in der Speiseröhre verbunden);
3) beim Wasserlassen (wenn eine anfällige Person mit einer überlaufenden Blase ohnmächtig wird);
4) Überempfindlichkeit der Halsschlagader (bei manchen Menschen beim Drehen des Halses, Rasieren oder Tragen eines engen Kragens);
5) Postprandiale Synkopen können bei älteren Menschen auftreten, wenn ihr Blutdruck etwa eine Stunde nach dem Essen abfällt.
orthostatische Synkope tritt auf, wenn sich eine Person in einer liegenden Position gut fühlt, aber wenn sie aufsteht, kann sie plötzlich ohnmächtig werden. Die Durchblutung des Gehirns nimmt ab, wenn eine Person aufgrund eines vorübergehenden Blutdruckabfalls steht.
Diese Synkope tritt manchmal bei Menschen auf, die kürzlich mit bestimmten kardiovaskulären Medikamenten begonnen haben (oder einen Ersatz dafür erhalten haben).
Orthostatische Synkopen können folgende Ursachen haben:
1) niedriges zirkulierendes Blutvolumen, verursacht durch Blutverlust (externer oder interner Blutverlust), Dehydration oder Hitzeerschöpfung;
2) beeinträchtigte Kreislaufreflexe, die durch Medikamente, Erkrankungen des Nervensystems oder angeborene Probleme verursacht werden. Eine Herzsynkope tritt auf, wenn eine Person aufgrund einer Herz-Kreislauf-Erkrankung das Bewusstsein verliert.
Kardiale Ursachen einer Synkope sind in der Regel lebensbedrohlich und umfassen Folgendes:
1) Anomalie des Herzrhythmus - Arrhythmie. Elektrische Probleme im Herzen beeinträchtigen seine Pumpfähigkeit. Dies führt zu einer Abnahme der Durchblutung. Die Herzfrequenz kann zu schnell oder zu langsam sein. Dieser Zustand verursacht normalerweise Ohnmacht ohne Vorwarnung.
2) Herzhindernisse. Der Blutfluss kann in den Blutgefäßen in der Brust behindert werden. Eine kardiale Obstruktion kann zu Bewusstlosigkeit während des Trainings führen. Verschiedene Erkrankungen können zu einer Obstruktion führen (Herzinfarkt, erkrankte Herzklappen mit Lungenembolie, Kardiomyopathie, pulmonale Hypertonie, Herz- und Aortentamponade).
3) Herzinsuffizienz: Die Pumpfähigkeit des Herzens ist beeinträchtigt. Dies verringert die Kraft, mit der das Blut im Körper zirkuliert, was den Blutfluss zum Gehirn verringern kann.
neurologische Synkope kann mit neurologischen Erkrankungen in Verbindung gebracht werden.
Seine Gründe sind:
1) ein Schlaganfall (Blutung im Gehirn) kann eine Ohnmacht in Verbindung mit Kopfschmerzen verursachen;
2) transitorische ischämische Attacke (oder Mini-Schlaganfall) kann Bewusstlosigkeit verursachen. In diesem Fall gehen der Ohnmacht gewöhnlich Doppeltsehen, Gleichgewichtsverlust, undeutliche Sprache oder Schwindelgefühle voraus;
3) In seltenen Fällen kann eine Migräne zu Ohnmacht führen. Psychogene Ohnmacht. Hyperventilation aufgrund von Angst kann zu Ohnmacht führen. Die Diagnose einer psychogenen Synkope sollte nur in Betracht gezogen werden, nachdem alle anderen Ursachen ausgeschlossen wurden.
Symptome einer Synkope
Bewusstseinsverlust ist ein offensichtliches Zeichen einer Ohnmacht.
Vasovagale Synkope. Vor einer Ohnmacht kann sich eine Person benommen fühlen; verschwommenes Sehen wird bemerkt. Eine Person kann "Flecken vor den Augen" sehen.
Der Patient hat Blässe, erweiterte Pupillen und Schwitzen.
Während eines Bewusstseinsverlusts kann eine Person eine niedrige Herzfrequenz haben (weniger als 60 Schläge pro Minute).
Die Person muss schnell wieder zu Bewusstsein kommen. Viele Menschen haben keine Warnzeichen vor einer Ohnmacht.
Situationsbedingte Ohnmacht. Das Bewusstsein kehrt sehr schnell zurück, wenn die Situation vorüber ist.
Orthostatische Ohnmacht. Vor einer Ohnmacht kann eine Person Blutverlust (schwarzer Stuhl, starke Menstruation) oder Flüssigkeitsverlust (Erbrechen, Durchfall, Fieber) bemerken. Die Person kann auch im Delirium sein. Beobachter können auch Blässe, Schwitzen oder Anzeichen von Austrocknung (trockene Lippen und Zunge) bemerken.
Herzschwäche. Die Person kann über Herzklopfen, Brustschmerzen oder Kurzatmigkeit berichten. Beobachter können beim Patienten Schwäche, unregelmäßigen Puls, Blässe oder Schwitzen bemerken. Ohnmacht tritt oft ohne Vorwarnung oder nach Anstrengung auf.
Neurologische Ohnmacht. Die Person kann Kopfschmerzen, Gleichgewichtsverlust, undeutliche Sprache, Doppeltsehen oder Schwindel (Gefühl, als würde sich der Raum drehen) haben. Beobachter bemerken einen starken Puls während der Bewusstlosigkeit und eine normale Hautfarbe.
Wann medizinische Hilfe suchen?
Da Ohnmacht durch einen schweren Zustand verursacht werden kann, Alle Episoden von Bewusstlosigkeit sollten ernst genommen werden.
Jede Person sollte, selbst nach der ersten Episode von Bewusstlosigkeit, so schnell wie möglich einen Arzt aufsuchen.
Je nachdem, was die körperliche Untersuchung ergibt, kann der Arzt Tests verlangen.
Diese Tests können Folgendes umfassen: Bluttests; EKG, tägliche Überwachung, Echokardiographie, funktioneller Belastungstest. Tischneigungstest. Dieser Test testet, wie Ihr Körper auf Positionsänderungen reagiert. Tests zur Erkennung von Problemen des Nervensystems (CT des Kopfes, MRT des Gehirns oder EEG).
Wenn die Person neben Ihnen ohnmächtig geworden ist, helfen Sie ihr.
- Legen Sie es auf den Boden, um das Verletzungsrisiko zu minimieren.
- Stimulieren Sie die Person aktiv und rufen Sie sofort 911 an, wenn die Person nicht reagiert.
- Prüfen Sie den Puls und starten Sie ggf. eine HLW.
- Wenn sich die Person erholt, lassen Sie sie liegen, bis der Krankenwagen eintrifft.
- Auch wenn die Ursache der Ohnmacht ungefährlich ist, lassen Sie die Person 15 bis 20 Minuten lang liegen, bevor Sie aufstehen.
- Fragen Sie nach Symptomen wie Kopfschmerzen, Rückenschmerzen, Brustschmerzen, Kurzatmigkeit, Bauchschmerzen, Schwäche oder Funktionsverlust, da diese auf lebensbedrohliche Ursachen einer Ohnmacht hinweisen können.
Behandlung von Synkopen
Die Behandlung einer Ohnmacht hängt von der Diagnose ab.
Vasovagale Synkope. Trinken Sie viel Wasser, erhöhen Sie Ihre Salzaufnahme (unter ärztlicher Aufsicht) und stehen Sie nicht für längere Zeit.
Orthostatische Ohnmacht.Ändern Sie Ihren Lebensstil: Setzen Sie sich hin und spannen Sie Ihre Wadenmuskeln einige Minuten lang an, bevor Sie aufstehen. Austrocknung vermeiden.
Ältere Menschen mit niedrigem Blutdruck Große Mahlzeiten sollten nach den Mahlzeiten vermieden werden, oder es sollte geplant werden, sich nach den Mahlzeiten einige Stunden hinzulegen. In den meisten Fällen sollten Sie die Einnahme von Medikamenten, die Ohnmacht verursachen, abbrechen (oder ersetzen).
Herzschwäche. Um eine kardiale Synkope zu behandeln, muss die Grunderkrankung behandelt werden.
Herzklappenerkrankungen müssen oft operiert werden, Arrhythmien können medikamentös behandelt werden.
Medikamente und Lebensstiländerungen.
Diese Verfahren sollen die Leistung des Herzens optimieren, die Kontrolle des Bluthochdrucks ist notwendig; In einigen Fällen können Antiarrhythmika verschrieben werden.
Operation: Bypass-Chirurgie oder Angioplastie werden zur Behandlung von koronarer Herzkrankheit eingesetzt; In einigen Fällen können die Ventile ersetzt werden. Ein Herzschrittmacher kann implantiert werden, um die Herzfrequenz zu normalisieren (verlangsamt das Herz bei schnellen Arrhythmien oder beschleunigt das Herz bei langsamen Arrhythmien). Implantierte Defibrillatoren werden verwendet, um lebensbedrohliche schnelle Arrhythmien zu behandeln.
Synkopen-Prävention
Vorbeugende Maßnahmen hängen von der Ursache und Schwere des Ohnmachtsproblems ab.
Ohnmachtsanfälle können manchmal durch einfache Vorsichtsmaßnahmen verhindert werden.
- Wenn Sie wegen der Hitze schwach sind, kühlen Sie den Körper ab.
- Wenn Sie im Stehen ohnmächtig werden (nachdem Sie sich hingelegt haben), bewegen Sie sich im Stehen langsam. Gehen Sie langsam in eine sitzende Position und ruhen Sie sich einige Minuten aus. Wenn Sie bereit sind, stehen Sie mit langsamen und fließenden Bewegungen auf.
In anderen Fällen können die Ursachen der Ohnmacht schwer fassbar sein. Deshalb Suchen Sie Ihren Arzt auf, um die Ursache der Ohnmacht festzustellen.
Nach Feststellung der Ursache sollte mit der Behandlung der Grunderkrankung begonnen werden.
Herzsynkope: Aufgrund des hohen Todesrisikos durch kardiale Synkope sollten Personen, die daran leiden, wegen der zugrunde liegenden Krankheit behandelt werden.
Periodische Ohnmacht. Konsultieren Sie einen Arzt, um die Ursachen für häufige Bewusstlosigkeit zu ermitteln.
Prognose aufgrund von Synkopen
Die Prognose für eine Person, die ohnmächtig geworden ist, hängt weitgehend von der Ursache, dem Alter des Patienten und den verfügbaren Behandlungen ab.
- Herzsynkopen haben das größte Risiko eines plötzlichen Todes, insbesondere bei älteren Menschen.
- Eine Synkope, die nicht mit einer kardialen oder neurologischen Erkrankung einhergeht, ist ein geringeres Risiko als in der Allgemeinbevölkerung.
Überprüfen Sie den Puls im Nacken. Der Puls ist nur in der Nähe des Rachens (Trachea) gut zu spüren.
Wenn ein Puls zu spüren ist, notieren Sie, ob er regelmäßig ist, und zählen Sie die Anzahl der Schläge in 15 Sekunden.
Um die Herzfrequenz (Schläge pro Minute) zu ermitteln, multiplizieren Sie diese Zahl mit 4.
Die normale Herzfrequenz für Erwachsene liegt zwischen 60 und 100 Schlägen pro Minute.
Wenn Sie nur einmal ohnmächtig geworden sind, brauchen Sie sich darüber keine Sorgen zu machen.
Es ist wichtig, einen Arzt aufzusuchen, da eine Ohnmacht schwerwiegende Ursachen haben kann.
Ohnmacht kann ein Zeichen für ein ernsthaftes Problem sein, wenn:
1) Es passiert oft innerhalb kurzer Zeit.
2) es tritt während des Trainings oder intensiver Aktivität auf.
3) Ohnmacht tritt ohne Vorwarnung oder in Rückenlage auf. Bei einer leichten Synkope weiß die Person oft, dass sie bevorsteht, und es wird Erbrechen oder Übelkeit festgestellt.
4) eine Person verliert viel Blut. Dies kann innere Blutungen umfassen.
5) Es gibt Kurzatmigkeit.
6) Es gibt Schmerzen in der Brust.
7) die Person spürt, dass ihr Herz schlägt (Palpitationen).
8) Ohnmacht tritt zusammen mit Taubheit oder Kribbeln auf einer Seite des Gesichts oder Körpers auf. veröffentlicht .
Wenn Sie Fragen haben, stellen Sie sie
Die Materialien dienen nur zu Informationszwecken. Denken Sie daran, dass Selbstmedikation lebensbedrohlich ist. Konsultieren Sie einen Arzt, um sich über die Verwendung von Medikamenten und Behandlungen beraten zu lassen.
P.S. Und denken Sie daran, nur indem wir Ihren Konsum ändern, verändern wir gemeinsam die Welt! © econet
