Die Bestimmung des Rhythmus auf dem Ekg. Anzeichen eines normalen EKGs
Einthoven vorgeschlagen, den Winkel zwischen der horizontalen Linie (parallel zur Achse I der Leitung), die durch die Mitte des Dreiecks gezogen wird, und der elektrischen Achse zu bestimmen - Winkel a, um die Position von Aqrs in der Frontalebene zu beschreiben. Das linke Ende der horizontalen Linie (der positive Pol der Achse I der Leitung) markierte er mit 00, das rechte Ende mit ± 180°. Das untere Ende der Senkrechten, das die Horizontale in der Mitte schneidet, bezeichnet er mit +90°, das obere mit -90°. Jetzt können Sie mit einem einfachen Winkelmesser, der entlang der horizontalen Achse gelegt wird, den Winkel a bestimmen. In unserem Beispiel ist der Winkel a=+40°.
das Gleiche Methode Sie können die Position der elektrischen Achse (Durchschnittsvektor) der ventrikulären Repolarisation (AT) - Winkel a bestimmen. und die elektrische Achse der atrialen Erregung (Ar) - Winkel a in der Frontalebene.
Elektrische Achsposition kann durch das Died-Schema bestimmt werden. Berechnen Sie die algebraische Summe der Amplitude der Zähne der Ableitungen I und III in Millimetern. Dann werden die erhaltenen Werte auf den entsprechenden Seiten der Schaltung abgelegt. Die Schnittpunkte des Gitters mit den radialen Linien geben die Größe des Winkels a an.
Zu diesem Zweck werden auch die Tabellen von R. Ya, Written und anderen verwendet.
Es gilt als normal Position der elektrischen Achse im Segment von +30° bis +69°. Die Lage der elektrischen Achse im Segment von 0° bis +29° wird als horizontal betrachtet. Befindet sich die elektrische Achse links von 0° (im -1°-90°-Quadranten), spricht man von einer Abweichung nach links. Die Lage der elektrischen Achse im Segment von +70° bis +90° wird als vertikal betrachtet. Sie sprechen von der Abweichung der elektrischen Achse nach rechts, wenn sie sich rechts von + 90 ° befindet (in der rechten Hälfte des Koordinatensystems).
Normales EKG spiegelt die korrekte Erregungsreihenfolge der Herzabteilungen wider, die für den Sinusrhythmus charakteristisch sind, die normale Ausrichtung der EMF-Vektoren ihrer Erregung und daher die Standardbeziehung der Richtung und Amplitude der Zähne in verschiedenen Ableitungen. sowie die normale Dauer der Intervalle zwischen Zyklen und innerhalb von Zyklen.
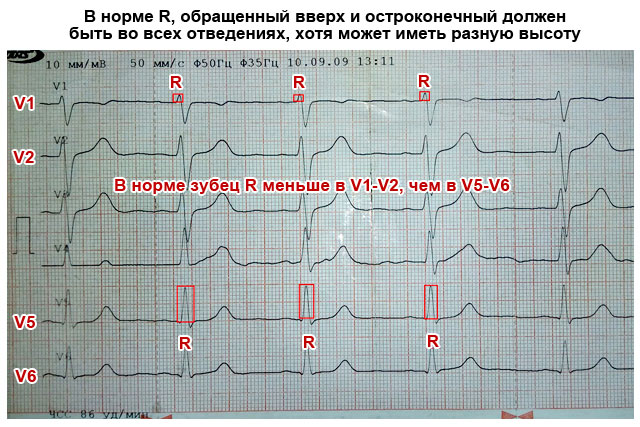
Die Abbildung zeigt EKG gesunde Frau G., 32 Jahre alt. Der Sinusrhythmus stimmt, die Herzfrequenz liegt bei 62 in 1 min. (R - R = 0,95 Sek.). P - Q = 0,13 Sek. P = 0,10 Sek. QRS = 0,07 Sek. Q - T = 0,38 Bsp. RII>R>RIII. In der Frontalebene ist die Lage von AQRS = +52°. AT=+39°. QRS-T = 13°. AP=+50. P-Wellenamplitude = 1,5 mm. PII>PI>PIII. Die P-Welle ist zweiphasig, die erste (positive) Phase ist größer als die zweite (negativ).
QRS-Komplex I, II, qRs vom aVL-Typ. QRSIII Typ R, q, „ aVL und SI, II sind klein. R,u am absteigenden Knie leicht gezahnt. QRSV1-V3-Komplex vom Typ RS(rS). QRSV4_v6 geben qRs ein. SV2=18 mm > SV3 > SV5, rv1 Zahn
Normales Elektrokardiogramm
Ein normales Elektrokardiogramm besteht unabhängig vom Ableitungssystem aus drei nach oben gerichteten (positiven) P-, R- und T-Wellen, zwei nach unten gerichteten (negativen) Zähnen und Q und S sowie einer nicht konstanten nach oben gerichteten U-Welle.
Darüber hinaus unterscheidet das EKG P-Q-, S-T-, T-P-, R-R-Intervalle und zwei Komplexe - QRS und QRST (Abb. 10).

Reis. 10. Wellen und Intervalle eines normalen EKG
P-Welle spiegelt die atriale Depolarisation wider. Die erste Hälfte der P-Welle entspricht der Erregung des rechten Vorhofs, die zweite Hälfte der Erregung des linken Vorhofs.
P-Q-Intervall entspricht dem Zeitraum vom Einsetzen der atrialen Erregung bis zum Einsetzen der ventrikulären Erregung. Das P-Q-Intervall wird vom Beginn der P-Welle bis zum Beginn der Q-Welle, bei fehlender Q-Welle bis zum Beginn der R-Welle gemessen und umfasst die Dauer der atrialen Erregung (der P-Welle selbst) und die Dauer der Ausbreitung der Erregung hauptsächlich entlang des atrioventrikulären Knotens, wo die physiologische Verzögerung der Impulsleitung auftritt ( Segment vom Ende der P-Welle bis zum Beginn der Q-Welle). Beim Durchgang eines Impulses durch ein spezifisch leitendes System entsteht eine so kleine Potentialdifferenz, dass davon keine Reflexionen auf dem von der Körperoberfläche abgenommenen EKG zu erkennen sind. Das P-Q-Intervall liegt auf der isoelektrischen Linie, seine Dauer beträgt 0,12-0,18 s.
QRS-Komplex spiegelt die ventrikuläre Depolarisation wider. Die Dauer (Breite) des QRS-Komplexes charakterisiert die intraventrikuläre Leitung, die je nach Herzrhythmus innerhalb des normalen Bereichs variiert (bei Tachykardie nimmt sie ab, bei Bradykardie nimmt sie zu). Die Dauer des QRS-Komplexes beträgt 0,06–0,09 s.
Q-Welle entspricht einer Erregung des interventrikulären Septums. Normalerweise fehlt es in den rechten Brustableitungen. Eine tiefe Q-Zacke in Ableitung III erscheint, wenn das Zwerchfell hoch ist, und verschwindet oder nimmt mit einem tiefen Atemzug ab. Die Dauer der Q-Zacke überschreitet nicht 0,03 s, ihre Amplitude beträgt nicht mehr als 1/4 der R-Zacke.
R-Welle charakterisiert die Erregung der Hauptmasse des Myokards der Ventrikel, der S-Welle - die Erregung der hinteren oberen Abschnitte der Ventrikel und des interventrikulären Septums. Eine Erhöhung der Höhe der R-Zacke entspricht einer Erhöhung des Potentials innerhalb der Elektrode. In dem Moment, in dem das gesamte an die Elektrode angrenzende Myokard depolarisiert, verschwindet die Potentialdifferenz und die R-Welle erreicht die isoelektrische Linie oder geht in die darunter liegende S-Welle über (innere Abweichung oder innere Auslenkung). Bei unipolaren Ableitungen spiegelt das Segment des QRS-Komplexes vom Beginn der Erregung (Beginn der Q-Zacke, und in dessen Abwesenheit Beginn der R-Zacke) bis zur Spitze der R-Zacke die wahre Erregung des Myokards wider dieser Punkt. Die Dauer dieses Segments wird als interne Umlenkzeit bezeichnet. Diese Zeit hängt von der Ausbreitungsgeschwindigkeit der Erregung und der Dicke des Myokards ab. Normalerweise beträgt sie 0,015-0,035 s für den rechten Ventrikel, 0,035-0,045 s für den linken Ventrikel. Die Zeitverzögerung der internen Auslenkung wird verwendet, um myokardiale Hypertrophie, Pedikelblock und ihre Lokalisierung zu diagnostizieren.
Bei der Beschreibung des QRS-Komplexes wird zusätzlich zur Amplitude seiner konstituierenden Zähne (mm) und Dauer (s) deren Buchstabenbezeichnung angegeben. Dabei werden kleine Zähne in Kleinbuchstaben, große in Großbuchstaben angegeben (Abb. 11).
 Reis. 11. Die häufigsten Formen des Komplexes und ihre Buchstabenbezeichnung
Reis. 11. Die häufigsten Formen des Komplexes und ihre Buchstabenbezeichnung
Das S-T-Intervall entspricht der Periode der vollständigen Depolarisation, wenn keine Potentialdifferenz besteht, und liegt daher auf der isoelektrischen Linie. Eine Variante der Norm kann eine Verschiebung des Intervalls in Standardableitungen um 0,5-1 mm sein. Die Dauer des S-T-Intervalls variiert stark mit der Herzfrequenz.
T-Welle ist der letzte Teil des Ventrikelkomplexes und entspricht der Phase der ventrikulären Repolarisation. Es ist nach oben gerichtet, hat ein sanft ansteigendes Knie, eine abgerundete Spitze und ein steileres absteigendes Knie, dh es ist asymmetrisch. Die Dauer der T-Welle variiert stark und beträgt im Durchschnitt 0,12–0,16 s.
QRST-Komplex(Q-T-Intervall) entspricht zeitlich dem Zeitraum vom Beginn der Depolarisation bis zum Ende der ventrikulären Repolarisation und spiegelt deren elektrische Systole wider.
Die Berechnung des Q-T-Intervalls kann anhand spezieller Tabellen erfolgen. Die Dauer des QRST-Komplexes fällt normalerweise fast mit der Dauer der mechanischen Systole zusammen.
Zur Charakterisierung der elektrischen Systole des Herzens wird der systolische Indikator SP verwendet - das Verhältnis der Dauer der elektrischen Systole Q-T zur Dauer des Herzzyklus R-R, ausgedrückt in Prozent:

Ein Anstieg der systolischen Rate um mehr als 5% über der Norm kann eines der Anzeichen für eine minderwertige Funktion des Herzmuskels sein.
U-Welle tritt 0,04 s nach der T-Welle auf, ist klein, wird bei normaler Verstärkung nicht bei allen EKGs und hauptsächlich in den Ableitungen V2-V4 bestimmt. Die Herkunft dieses Zahnes ist unklar. Vielleicht spiegelt es das Spurenpotential in der Phase erhöhter myokardialer Erregbarkeit nach der Systole wider. Die maximale Amplitude der U-Welle beträgt normalerweise 2,5 mm, die Dauer 0,3 s.
Lesen 1181 einmal
Was zeigt das EKG
Eine typische elektrokardiographische Studie umfasst die Registrierung von EMF in 12 Ableitungen:
- Standardableitungen (I, II, III);
- erweiterte Ableitungen (aVR, aVL, aVF);
- Brustableitungen (V1..V6).


In jeder Ableitung werden mindestens 4 Komplexe (Vollzyklen) des EKG registriert. In Russland beträgt der Standard für die Bandgeschwindigkeit 50 mm/s (im Ausland - 25 mm/s). Bei einer Bandgeschwindigkeit von 50 mm/s entspricht jede kleine Zelle, die sich zwischen benachbarten vertikalen Linien (Abstand 1 mm) befindet, einem Intervall von 0,02 s. Jede fünfte vertikale Linie auf dem EKG-Band ist dicker. Die konstante Geschwindigkeit des Bandes und das Millimeterraster auf dem Papier ermöglichen es, die Dauer der EKG-Wellen und -Intervalle sowie die Amplitude dieser Zähne zu messen.
Da die Polarität der Ableitungsachse aVR der Polarität der Achsen der Standardableitungen entgegengesetzt ist, wird die EMK des Herzens auf den negativen Teil der Achse dieser Ableitung projiziert. Daher sind die P- und T-Wellen normalerweise bei Ableitungs-aVR negativ, und der QRS-Komplex sieht aus wie QS (selten rS).
Aktivierungszeit des linken und rechten Ventrikels- der Zeitraum vom Beginn der Erregung der Ventrikel bis zur Erregungsabdeckung der maximalen Anzahl ihrer Muskelfasern. Dies ist das Zeitintervall vom Beginn des QRS-Komplexes (vom Beginn der Q- oder R-Welle) bis zur Senkrechten, abgesenkt von der Spitze der R-Welle zur Isolinie. Die Aktivierungszeit des linken Ventrikels wird in den linken Brustableitungen V5, V6 bestimmt (die Norm beträgt nicht mehr als 0,04 s oder 2 Zellen). Die Aktivierungszeit des rechten Ventrikels wird in den Brustableitungen V1, V2 bestimmt (die Norm beträgt nicht mehr als 0,03 s oder eineinhalb Zellen).

EKG-Zähne werden mit lateinischen Buchstaben bezeichnet. Wenn die Zahnamplitude mehr als 5 mm beträgt, wird ein solcher Zahn durch einen Großbuchstaben gekennzeichnet; wenn weniger als 5 mm - Kleinbuchstaben. Wie aus der Abbildung ersichtlich, besteht ein normales Kardiogramm aus folgenden Abschnitten:
- P-Welle- Vorhofkomplex;
- PQ-Intervall- die Zeit des Durchgangs der Erregung durch die Vorhöfe zum Myokard der Ventrikel;
- QRS-Komplex- Ventrikelkomplex;
- q-Welle- Erregung der linken Hälfte des interventrikulären Septums;
- R-Welle- die Hauptwelle des EKG aufgrund der Erregung der Ventrikel;
- s Welle- endgültige Erregung der Basis des linken Ventrikels (nicht permanente EKG-Welle);
- ST-Segment- entspricht der Periode des Herzzyklus, wenn beide Ventrikel von Erregung bedeckt sind;
- T-Welle- wird während der ventrikulären Repolarisation aufgezeichnet;
- QT-Intervall- elektrische Systole der Ventrikel;
- du winkst- der klinische Ursprung dieses Zahns ist nicht genau bekannt (er wird nicht immer dokumentiert);
- TP-Segment- ventrikuläre und atriale Diastole.
EKG oder Elektrokardiographie ist ein diagnostisches Verfahren, bei dem eine grafische Aufzeichnung der elektrischen Aktivität des Herzmuskels erfolgt. Die Entschlüsselung des EKGs ist das Vorrecht eines Kardiologen oder Therapeuten. Ein gewöhnlicher Patient, der die Ergebnisse eines Elektrokardiogramms erhält, sieht nur unverständliche Zähne, die ihm nichts sagen.
Auch der auf der Rückseite des EKG-Bandes geschriebene Schluss besteht aus fortlaufenden medizinischen Begriffen, deren Bedeutung nur ein Fachmann erklären kann. Wir beeilen uns, die beeinflussbarsten Patienten zu beruhigen. Wenn während der Untersuchung gefährliche Zustände diagnostiziert werden (Herzrhythmusstörungen, Verdacht auf), wird der Patient sofort ins Krankenhaus eingeliefert. Bei pathologischen Veränderungen unklarer Ursache überweist der Kardiologe den Patienten zu einer zusätzlichen Untersuchung, die Holter-Monitoring, Ultraschall des Herzens oder Belastungstests (Veloergometrie) umfassen kann.
EKG des Herzens: die Essenz des Verfahrens

Ein Elektrokardiogramm ist die einfachste und zugänglichste Methode der Funktionsdiagnostik des Herzens. Heute ist jedes Krankenwagenteam mit tragbaren Elektrokardiographen ausgestattet, die Informationen über die Myokardkontraktion lesen und die elektrischen Impulse des Herzens auf einem Tonbandgerät aufzeichnen. In der Poliklinik werden alle Patienten, die sich einer umfassenden medizinischen Untersuchung unterziehen, zu einem EKG-Verfahren geschickt.
Während des Verfahrens werden folgende Parameter ausgewertet:
- Zustand des Herzmuskels (Myokard). Bei der Entschlüsselung des Kardiogramms sieht ein erfahrener Arzt, ob es Entzündungen, Schäden, Verdickungen in der Struktur des Myokards gibt, beurteilt die Folgen eines Elektrolytungleichgewichts oder Hypoxie (Sauerstoffmangel).
- Die Korrektheit des Herzrhythmus und der Zustand des Herzsystems, das elektrische Impulse leitet. All dies spiegelt sich grafisch auf dem Kardiogrammband wider.
Bei der Kontraktion des Herzmuskels entstehen spontane elektrische Impulse, deren Quelle im Sinusknoten liegt. Der Weg jedes Impulses verläuft durch die Nervenbahnen aller Abteilungen des Myokards und veranlasst ihn zur Kontraktion. Der Zeitraum, in dem der Impuls das Myokard der Vorhöfe und Ventrikel passiert und deren Kontraktion verursacht, wird als Systole bezeichnet. Der Zeitraum, in dem kein Impuls vorhanden ist und sich der Herzmuskel zusammenzieht, ist die Diastole.
Die EKG-Methode besteht lediglich darin, diese elektrischen Impulse zu registrieren. Das Funktionsprinzip des Elektrokardiographen basiert darauf, den Unterschied der elektrischen Entladungen, die in verschiedenen Teilen des Herzens während der Systole (Kontraktion) und der Diastole (Entspannung) auftreten, zu erfassen und sie in Form eines Diagramms auf ein spezielles Band zu übertragen. Das grafische Bild sieht aus wie eine Reihe von spitzen Zähnen oder halbkugelförmigen Spitzen mit Lücken dazwischen. Bei der Entschlüsselung des EKG macht der Arzt auf solche grafischen Indikatoren aufmerksam wie:
- Zähne;
- Intervalle;
- Segmente.
Ausgewertet werden Lage, Spitzenhöhe, Dauer der Kontraktionsintervalle, Richtung und Abfolge. Jede Linie auf dem Kardiogrammband muss bestimmten Parametern entsprechen. Schon eine leichte Abweichung von der Norm kann auf die Funktion des Herzmuskels hinweisen.
EKG-Normindikatoren mit Dekodierung

Der elektrische Impuls, der durch das Herz geht, wird auf dem Band des Kardiogramms in Form eines Diagramms mit Zähnen und Intervallen reflektiert, über dem Sie die lateinischen Buchstaben P, R, S, T, Q sehen können. Lassen Sie uns herausfinden, was sie bedeuten .
Zähne (Gipfel über der Isolinie):
P - Prozesse der atrialen Systole und Diastole;
Q, S - Erregung des Septums zwischen den Herzkammern;
R - Erregung der Ventrikel;
T - Entspannung der Ventrikel.
Segmente (Abschnitte inklusive Intervall und Zahn):
QRST - Dauer der Kontraktion der Ventrikel;
ST - Periode der vollständigen Erregung der Ventrikel;
TR ist die Dauer der Diastole des Herzens.
Intervalle (auf der Isolinie liegende Abschnitte des Kardiogramms):
PQ ist die Laufzeit des elektrischen Impulses vom Vorhof zum Ventrikel.
Bei der Entschlüsselung des EKG des Herzens muss die Anzahl der Herzschläge pro Minute oder die Herzfrequenz (HF) angegeben werden. Normalerweise liegt dieser Wert für einen Erwachsenen zwischen 60 und 90 Schlägen / min. Bei Kindern hängt die Rate vom Alter ab. Der Wert der Herzfrequenz bei Neugeborenen beträgt also 140-160 Schläge pro Minute und nimmt dann allmählich ab.
Die Entschlüsselung des EKG des Myokards berücksichtigt ein solches Kriterium wie die Leitfähigkeit des Herzmuskels. Auf dem Diagramm zeigt es den Prozess der Impulsübertragung. Normalerweise werden sie sequentiell übertragen, während die Reihenfolge des Rhythmus unverändert bleibt.
Bei der Entschlüsselung der EKG-Ergebnisse muss der Arzt auf den Sinusrhythmus des Herzens achten. Anhand dieses Indikators kann man die Kohärenz der Arbeit verschiedener Teile des Herzens und die richtige Abfolge systolischer und diastolischer Prozesse beurteilen. Um die Arbeit des Herzens genauer darzustellen, betrachten wir die Dekodierung von EKG-Indikatoren mit einer Tabelle mit Standardwerten.
EKG-Interpretation bei Erwachsenen
EKG-Entschlüsselung bei Kindern

Die Ergebnisse des EKG mit Interpretation helfen dem Arzt, die richtige Diagnose zu stellen und das Notwendige zu verschreiben. Lassen Sie uns näher auf die Beschreibung so wichtiger Indikatoren wie Herzfrequenz, Myokardstatus und Leitung des Herzmuskels eingehen.
Herzfrequenzoptionen
Sinusrhythmus
Wenn Sie diese Inschrift in der Beschreibung des Elektrokardiogramms sehen und die Herzfrequenz im normalen Bereich liegt (60-90 Schläge / min), bedeutet dies, dass keine Fehlfunktionen in der Arbeit des Herzmuskels vorliegen. Der vom Sinusknoten vorgegebene Rhythmus ist für die Gesundheit und das Wohlbefinden des Reizleitungssystems verantwortlich. Und wenn es keine Rhythmusabweichungen gibt, dann ist Ihr Herz ein absolut gesundes Organ. Der von den Vorhöfen, ventrikulären oder atrioventrikulären Teilen des Herzens vorgegebene Rhythmus wird als pathologisch erkannt.

Bei einer Sinusarrhythmie verlassen Impulse den Sinusknoten, aber die Intervalle zwischen den Kontraktionen des Herzmuskels sind unterschiedlich. Die Ursache für diesen Zustand können physiologische Veränderungen im Körper sein. Daher wird eine Sinusarrhythmie häufig bei Jugendlichen und jungen Erwachsenen diagnostiziert. In jedem dritten Fall müssen solche Abweichungen von einem Kardiologen beobachtet werden, um die Entwicklung gefährlicherer Herzrhythmusstörungen zu verhindern.
Tachykardie
Dies ist ein Zustand, in dem die Herzfrequenz 90 Schläge/min übersteigt. Sinustachykardie kann physiologisch und pathologisch sein. Im ersten Fall tritt eine Erhöhung der Herzfrequenz als Reaktion auf physischen oder psychischen Stress, Alkoholkonsum, koffeinhaltige oder Energy-Drinks auf. Nachdem die Belastung verschwunden ist, kehrt die Herzfrequenz schnell zum Normalzustand zurück.
Eine pathologische Tachykardie wird diagnostiziert, wenn im Ruhezustand ein schneller Herzschlag beobachtet wird. Die Ursache dieses Zustands können Infektionskrankheiten, starker Blutverlust, Anämie, Kardiomyopathie oder endokrine Pathologien, insbesondere Thyreotoxikose, sein.
Bradykardie
Dies ist eine Verlangsamung der Herzfrequenz auf eine Frequenz von weniger als 50 Schlägen / min. Die physiologische Bradykardie tritt im Schlaf auf und wird auch häufig bei Menschen diagnostiziert, die beruflich Sport treiben.
Eine pathologische Verlangsamung der Herzfrequenz wird bei der Schwäche des Sinusknotens beobachtet. In diesem Fall kann sich die Herzfrequenz auf 35 Schläge / min verlangsamen, was von Hypoxie (unzureichende Sauerstoffversorgung des Herzgewebes) und Ohnmacht begleitet wird. In diesem Fall wird dem Patienten eine Operation zur Implantation eines Herzschrittmachers empfohlen, der den Sinusknoten ersetzt und für einen normalen Rhythmus der Herzkontraktionen sorgt.
Extrasystole
Dies ist ein Zustand, in dem außergewöhnliche Herzkontraktionen auftreten, begleitet von einer doppelten kompensatorischen Pause. Der Patient erlebt Einbrüche in der Herzfrequenz, die er als unregelmäßige, schnelle oder langsame Schläge beschreibt. Gleichzeitig ist ein Kribbeln in der Brust zu spüren, ein Gefühl der Leere im Magen und Todesangst.
Extrasystolen können funktionell (die Ursache sind hormonelle Störungen) oder organisch sein und vor dem Hintergrund von Herzerkrankungen (Kardiopathien, Myokarditis, koronare Herzkrankheit, Herzfehler) auftreten.
Paroxysmale Tachykardie
Dieser Begriff bezeichnet einen anfallsartigen Anstieg der Herzfrequenz, der kurzzeitig anhalten oder mehrere Tage andauern kann. In diesem Fall kann die Herzfrequenz auf bis zu 125 Schläge / min ansteigen, bei gleichen Zeitabständen zwischen den Herzkontraktionen. Die Ursache des pathologischen Zustands ist eine Verletzung der Zirkulation des Impulses im Reizleitungssystem des Herzens.
Arrhythmie atrial
Schwere Pathologie, die sich durch Flattern (Flackern) der Vorhöfe manifestiert. Es kann sich in Angriffen manifestieren oder eine dauerhafte Form annehmen. Die Intervalle zwischen den Kontraktionen des Herzmuskels können unterschiedlich lang sein, da der Rhythmus nicht vom Sinusknoten, sondern von den Vorhöfen bestimmt wird. Die Kontraktionsfrequenz steigt oft auf 300-600 Schläge / min, während eine vollständige Kontraktion der Vorhöfe nicht auftritt, die Ventrikel nicht ausreichend mit Blut gefüllt sind, was das Herzzeitvolumen verschlechtert und zu Sauerstoffmangel von Organen und Geweben führt.
Ein Anfall von Vorhofflimmern beginnt mit einem starken Herzimpuls, woraufhin ein schneller unregelmäßiger Herzschlag beginnt. Der Patient leidet unter starker Schwäche, Schwindel, Schwitzen, Atemnot und kann manchmal das Bewusstsein verlieren. Das Ende des Anfalls zeigt sich in der Normalisierung des Rhythmus, begleitet von Harndrang und starkem Wasserlassen. Ein Anfall von Vorhofflimmern wird durch Medikamente (Pillen, Injektionen) gestoppt. Ohne rechtzeitige Hilfe steigt das Risiko gefährlicher Komplikationen (Schlaganfall, Thromboembolie).
Leitungsstörungen

Ein elektrischer Impuls, der vom Sinusknoten ausgeht, breitet sich durch das Reizleitungssystem aus und stimuliert die Ventrikel und Vorhöfe zur Kontraktion. Kommt es aber an irgendeiner Stelle des Erregungsleitungssystems zu einer Impulsverzögerung, ist die Pumpfunktion des gesamten Herzmuskels gestört. Solche Störungen im Erregungsleitungssystem werden als Blockaden bezeichnet. Meistens entwickeln sie sich als Folge von Funktionsstörungen oder sind das Ergebnis einer Alkohol- oder Drogenvergiftung des Körpers. Es gibt verschiedene Arten von Blockaden:
- AV-Blockade - gekennzeichnet durch eine Verzögerung der Erregung im atrioventrikulären Knoten. Dabei gilt: Je seltener sich die Herzkammern zusammenziehen, desto schwerer sind die Durchblutungsstörungen. Am schwersten ist der 3. Grad, der auch Querblock genannt wird. In diesem Zustand sind die Kontraktionen der Ventrikel und Vorhöfe in keiner Weise miteinander verbunden.
- Sinusknotenblockade - begleitet von Schwierigkeiten, den Impuls aus dem Sinusknoten zu verlassen. Im Laufe der Zeit führt dieser Zustand zu einer Schwäche des Sinusknotens, die sich in einer Abnahme der Herzfrequenz, Schwäche, Atemnot und Ohnmacht äußert.
- Verletzung der ventrikulären Überleitung. In den Ventrikeln breitet sich der Impuls entlang der Äste, Beine und des Rumpfes des His-Bündels aus. Die Blockade kann sich auf jeder dieser Ebenen manifestieren und dies äußert sich darin, dass die Erregung nicht gleichzeitig erfolgt, da einer der Ventrikel aufgrund einer Leitungsstörung verzögert ist. In diesem Fall kann die Blockade der Ventrikel dauerhaft und nicht dauerhaft, vollständig oder teilweise sein.
Ursachen für Reizleitungsstörungen sind verschiedene Herzerkrankungen (Herzfehler, koronare Herzkrankheit, Kardiomyopathien, Tumore, ischämische Erkrankungen, Endokarditis).
Myokardiale Bedingungen
Die Entschlüsselung des EKG gibt Aufschluss über den Zustand des Myokards. Unter dem Einfluss regelmäßiger Überlastungen können sich beispielsweise bestimmte Abschnitte des Herzmuskels verdicken. Diese Veränderungen im Kardiogramm werden als Hypertrophie vermerkt.
Myokardhypertrophie
Oft werden verschiedene Pathologien zur Ursache der ventrikulären Hypertrophie - arterielle Hypertonie, Herzfehler, Kardiomyopathie, COPD, "Cor pulmonale".
Vorhofhypertrophie wird durch solche Zustände wie Mitral- oder Aortenklappenstenose, Herzfehler, Bluthochdruck, Lungenpathologien, Brustdeformität hervorgerufen.
Ernährungsstörungen und myokardiale Kontraktilität
Ischämische Krankheit. Ischämie ist Sauerstoffmangel des Myokards. Als Folge des Entzündungsprozesses (Myokarditis), Kardiosklerose oder dystrophischer Veränderungen werden Störungen in der Ernährung des Myokards beobachtet, die zu Sauerstoffmangel des Gewebes führen können. Dieselben diffusen reversiblen Veränderungen treten bei Störungen des Wasser- und Elektrolythaushalts, bei Erschöpfung des Körpers oder bei Langzeitanwendung von Diuretika auf. Sauerstoffmangel äußert sich in ischämischen Veränderungen, Koronarsyndrom, stabiler oder instabiler Angina pectoris. Der Arzt wählt die Behandlung unter Berücksichtigung der Variante der koronaren Herzkrankheit aus.
Herzinfarkt. Mit Symptomen eines sich entwickelnden Herzinfarkts wird der Patient dringend ins Krankenhaus eingeliefert. Die wichtigsten Anzeichen eines Myokardinfarkts im Kardiogramm sind:
- hoher T-Zahn;
- Fehlen oder pathologische Form der Q-Zacke;
- Hebung der ST-Strecke.
Bei Vorhandensein eines solchen Bildes wird der Patient sofort aus dem Diagnoseraum in die Krankenstation geschickt.
Wie bereitet man sich auf ein EKG vor?

Damit die Ergebnisse der diagnostischen Untersuchung so zuverlässig wie möglich sind, müssen Sie sich richtig auf den EKG-Eingriff vorbereiten. Vor der Aufnahme eines Kardiogramms ist es nicht akzeptabel:
- Alkohol, Energydrinks oder koffeinhaltige Getränke konsumieren;
- Sorge, Sorge, in einem Zustand sein;
- Rauch;
- Stimulanzien verwenden.
Es sollte beachtet werden, dass eine übermäßige Erregung dazu führen kann, dass auf dem EKG-Band Anzeichen einer falschen Tachykardie (schneller Herzschlag) erscheinen. Bevor Sie das Büro für den Eingriff betreten, müssen Sie sich daher so weit wie möglich beruhigen und entspannen.
Versuchen Sie, nach einem schweren Mittagessen kein EKG zu machen, es ist besser, auf nüchternen Magen oder nach einem leichten Snack zur Untersuchung zu kommen. Sie sollten den Kardiologieraum nicht sofort nach aktivem Training und hoher körperlicher Anstrengung betreten, da sonst das Ergebnis unzuverlässig ist und Sie den EKG-Eingriff erneut durchlaufen müssen.
Derzeit weit verbreitet in der klinischen Praxis elektrokardiographische Methode(EKG). Das EKG spiegelt die Erregungsprozesse im Herzmuskel wider - die Entstehung und Ausbreitung der Erregung.
Zur Ableitung der elektrischen Aktivität des Herzens gibt es verschiedene Möglichkeiten, die sich durch die Lage der Elektroden auf der Körperoberfläche unterscheiden.
Die Herzzellen, die in einen Erregungszustand geraten, werden zu einer Stromquelle und verursachen das Auftreten eines Feldes in der Umgebung des Herzens.
In der tierärztlichen Praxis verwendet die Elektrokardiographie verschiedene Ableitungssysteme: das Anbringen von Metallelektroden an der Haut in Brust, Herz, Gliedmaßen und Schwanz.
Elektrokardiogramm(EKG) ist eine sich periodisch wiederholende Kurve der Biopotentiale des Herzens, die den Verlauf des Erregungsprozesses des Herzens widerspiegelt, der im Sinusknoten (Sinusknoten) entstanden ist und sich über das Herz ausbreitet und mit einem Elektrokardiographen aufgezeichnet wird (Abb. 1 ).

Reis. 1. Elektrokardiogramm
Seine einzelnen Elemente – Zähne und Intervalle – erhielten besondere Namen: Zähne R,Q, R, S, T Intervalle R,PQ, QRS, qt, RR; Segmente PQ, ST, TP, Charakterisierung der Entstehung und Ausbreitung der Erregung durch die Vorhöfe (P), das interventrikuläre Septum (Q), die allmähliche Erregung der Ventrikel (R), die maximale Erregung der Ventrikel (S), die Repolarisation der Ventrikel (S) des Herzens. Die P-Welle spiegelt den Prozess der Depolarisation beider Vorhöfe, des Komplexes, wider QRS- Depolarisation beider Ventrikel, und ihre Dauer ist die Gesamtdauer dieses Prozesses. Segment ST und die G-Welle entsprechen der Phase der ventrikulären Repolarisation. Intervalldauer PQ bestimmt durch die Zeit, die die Erregung benötigt, um die Vorhöfe zu passieren. Die Dauer des QR-ST-Intervalls ist die Dauer der "elektrischen Systole" des Herzens; sie entspricht möglicherweise nicht der Dauer der mechanischen Systole.
Indikatoren für eine gute Herzfitness und hohe potenzielle funktionelle Möglichkeiten der Laktationsentwicklung bei hochproduktiven Kühen sind eine niedrige oder mittlere Herzfrequenz und eine hohe Spannung der EKG-Wellen. Eine hohe Herzfrequenz mit einer hohen Spannung der EKG-Zähne ist ein Zeichen für eine große Belastung des Herzens und eine Abnahme seines Potenzials. Reduzierung der Zahnspannung R und T, zunehmende Intervalle P- Q und Q-T zeigen eine Abnahme der Erregbarkeit und Leitung des Herzsystems und eine geringe funktionelle Aktivität des Herzens an.
Elemente des EKG und die Prinzipien seiner allgemeinen Analyse
- eine Methode zur Registrierung der Potentialdifferenz des elektrischen Dipols des Herzens in bestimmten Teilen des menschlichen Körpers. Bei Erregung des Herzens entsteht ein elektrisches Feld, das an der Körperoberfläche registriert werden kann.
Vektorkardiographie - eine Methode zur Untersuchung der Größe und Richtung des integralen elektrischen Vektors des Herzens während des Herzzyklus, dessen Wert sich ständig ändert.
Teleelektrokardiographie (Radioelektrokardiographie Elektrotelekardiographie)- eine Methode zur Aufzeichnung eines EKGs, bei der das Aufzeichnungsgerät in erheblicher Entfernung (von mehreren Metern bis zu Hunderttausenden von Kilometern) von der untersuchten Person entfernt ist. Diese Methode basiert auf der Verwendung spezieller Sensoren und Transceiver-Funkgeräten und wird verwendet, wenn eine herkömmliche Elektrokardiographie nicht möglich oder unerwünscht ist, beispielsweise in der Sport-, Luft- und Raumfahrtmedizin.
Holter-Überwachung- 24-Stunden-EKG-Überwachung mit anschließender Analyse des Rhythmus und anderer elektrokardiographischer Daten. Die 24-Stunden-EKG-Überwachung ermöglicht zusammen mit einer Vielzahl klinischer Daten die Erkennung der Herzfrequenzvariabilität, die wiederum ein wichtiges Kriterium für den Funktionszustand des Herz-Kreislauf-Systems ist.
Ballistokardiographie - eine Methode zur Aufzeichnung von Mikroschwingungen des menschlichen Körpers, die durch den Blutausstoß aus dem Herzen während der Systole und die Bewegung des Blutes durch große Venen verursacht werden.
Dynamokardiographie - Methode zur Registrierung der Verschiebung des Brustschwerpunkts aufgrund der Bewegung des Herzens und der Bewegung der Blutmasse aus den Herzhöhlen in die Gefäße.
Echokardiographie (Ultraschallkardiographie)- eine Methode zur Untersuchung des Herzens, basierend auf der Aufzeichnung von Ultraschallschwingungen, die von den Oberflächen der Wände der Ventrikel und Vorhöfe an ihrer Grenze zum Blut reflektiert werden.
Auskultation- eine Methode zur Beurteilung von Schallphänomenen im Herzen auf der Brustoberfläche.
Phonokardiographie - Methode zur grafischen Registrierung von Herztönen von der Brustoberfläche.
Angiokardiographie - Röntgenverfahren zur Untersuchung der Herzhöhlen und großen Gefäße nach ihrer Katheterisierung und dem Einbringen von röntgendichten Substanzen in das Blut. Eine Variation dieser Methode ist Koronarangiographie - Röntgenkontrastuntersuchung direkt an den Gefäßen des Herzens. Diese Methode ist der „Goldstandard“ in der Diagnostik der koronaren Herzkrankheit.
Rheographie- eine Methode zur Untersuchung der Blutversorgung verschiedener Organe und Gewebe, basierend auf der Registrierung einer Änderung des elektrischen Gesamtwiderstands von Geweben, wenn ein elektrischer Strom hoher Frequenz und geringer Stärke durch sie fließt.
Das EKG wird durch Zähne, Segmente und Intervalle dargestellt (Abb. 2).

Prong R unter normalen Bedingungen charakterisiert die Anfangsereignisse des Herzzyklus und befindet sich im EKG vor den Zähnen des Ventrikelkomplexes QRS. Es spiegelt die Erregungsdynamik des atrialen Myokards wider. Zinke R symmetrisch, hat eine abgeflachte Spitze, seine Amplitude ist in Ableitung II maximal und beträgt 0,15-0,25 mV, Dauer - 0,10 s. Der aufsteigende Teil der Welle spiegelt hauptsächlich die Depolarisation des Myokards des rechten Vorhofs wider, der absteigende Teil die linke. Normaler Zahn. R positiv in den meisten Leads, negativ in Lead aVR, in III und V1 Zuweisungen kann es zweiphasig sein. Veränderung der normalen Position des Zahnes R auf dem EKG (vor dem Komplex QRS) bei Herzrhythmusstörungen beobachtet.
Die Repolarisationsvorgänge des Vorhofmyokards sind im EKG nicht sichtbar, da sie den Zähnen mit höherer Amplitude des QRS-Komplexes überlagert sind.
IntervallPQ gemessen ab Beginn des Zahnes R vor Zahnbeginn Q. Sie spiegelt die Zeit wider, die vom Beginn der atrialen Erregung bis zum Beginn der ventrikulären Erregung oder anderem verstrichen ist Mit anderen Worten, die Zeit, die benötigt wird, um die Erregung durch das Reizleitungssystem zum ventrikulären Myokard zu leiten. Seine normale Dauer beträgt 0,12–0,20 s und schließt die Zeit der atrioventrikulären Verzögerung ein. Erhöhen der Dauer des IntervallsPQmehr als 0,2 s kann auf eine Verletzung der Erregungsleitung im Bereich des atrioventrikulären Knotens, des His-Bündels oder seiner Beine hinweisen und wird als Beweis dafür interpretiert, dass eine Person Anzeichen einer Blockade 1. Grades aufweist. Wenn ein Erwachsener ein Intervall hatPQweniger als 0,12 s, kann dies auf das Vorhandensein zusätzlicher Wege zum Leiten der Erregung zwischen den Vorhöfen und den Kammern hinweisen. Diese Menschen sind gefährdet, Arrhythmien zu entwickeln.

Reis. 2. Normalwerte der EKG-Parameter in Ableitung II
Komplex von ZähnenQRS gibt die Zeit (normalerweise 0,06-0,10 s) wieder, während der die Strukturen des ventrikulären Myokards sequentiell am Erregungsprozess beteiligt sind. In diesem Fall werden zuerst die Papillarmuskeln und die Außenfläche des interventrikulären Septums erregt (ein Zahn erscheint Q Dauer bis 0,03 s), dann die Hauptmasse des Ventrikelmyokards (Wellendauer 0,03–0,09 s) und zuletzt das Myokard der Basis und der Außenfläche der Ventrikel (Welle 5, Dauer bis 0,03 s). Da die Masse des Myokards des linken Ventrikels deutlich größer ist als die Masse des rechten, dominieren im ventrikulären Komplex der EKG-Wellen Änderungen der elektrischen Aktivität, und zwar im linken Ventrikel. Da der Komplex QRS spiegelt den Prozess der Depolarisation der starken Masse des Myokards der Ventrikel wider, dann die Amplitude der Zähne QRS normalerweise höher als die Amplitude der Welle R, was den Prozess der Depolarisation einer relativ kleinen Masse des atrialen Myokards widerspiegelt. Wellenamplitude R schwankt in verschiedenen Ableitungen und kann bis zu 2 mV in I, II, III und in erreichen aVF führt; 1,1 mV aVL und bis zu 2,6 mV in den linken Brustableitungen. Zähne Q und S erscheint möglicherweise nicht in einigen Ableitungen (Tabelle 1).
Tabelle 1. Grenzen der normalen Werte der EKG-Wellenamplitude in Standardableitung II
|
EKG-Wellen |
Mindestnorm, mV |
Maximale Norm, mV |
SegmentST registriert nach dem Komplex ORS. Es wird vom Ende des Zahns gemessen S vor Zahnbeginn T. Zu diesem Zeitpunkt befindet sich das gesamte Myokard des rechten und des linken Ventrikels in einem Erregungszustand und die Potentialdifferenz zwischen ihnen verschwindet praktisch. Daher wird die EKG-Aufzeichnung fast horizontal und isoelektrisch (normalerweise ist eine Segmentabweichung zulässig ST von der isoelektrischen Linie nicht mehr als 1 mm). Voreingenommenheit ST Eine große Menge kann bei Myokardhypertrophie, bei schwerer körperlicher Anstrengung beobachtet werden und weist auf einen unzureichenden Blutfluss in den Ventrikeln hin. Signifikante Abweichung ST von der Isolinie, aufgezeichnet in mehreren EKG-Ableitungen, kann ein Vorbote oder Hinweis auf einen Myokardinfarkt sein. Dauer ST in der Praxis wird sie nicht ausgewertet, da sie maßgeblich von der Häufigkeit der Herzkontraktionen abhängt.
T-Welle spiegelt den Prozess der ventrikulären Repolarisation wider (Dauer - 0,12-0,16 s). Die Amplitude der T-Welle ist sehr variabel und sollte 1/2 der Amplitude der Welle nicht überschreiten R. Die G-Welle ist in den Ableitungen positiv, in denen eine signifikante Wellenamplitude aufgezeichnet wird R. In dem der Zahn führt R niedrige Amplitude oder nicht erkannt, kann eine negative Welle aufgezeichnet werden T(führt AVR und VI).
IntervallQT spiegelt die Dauer der "elektrischen Systole der Ventrikel" wider (die Zeit vom Beginn ihrer Depolarisation bis zum Ende der Repolarisation). Dieses Intervall wird vom Beginn des Zahns an gemessen Q bis zum Zahnende T. Normalerweise hat es im Ruhezustand eine Dauer von 0,30–0,40 s. Intervalldauer AUS hängt von der Herzfrequenz, dem Tonus der Zentren des autonomen Nervensystems, dem hormonellen Hintergrund und der Wirkung bestimmter Arzneimittel ab. Daher wird die Änderung der Dauer dieses Intervalls überwacht, um eine Überdosierung bestimmter Herzmedikamente zu verhindern.
ZinkeU ist kein konstanter Bestandteil des EKG. Es spiegelt elektrische Spurenprozesse wider, die im Myokard mancher Menschen beobachtet werden. Diagnosewert nicht erhalten.
Die EKG-Analyse basiert auf der Beurteilung des Vorhandenseins von Zähnen, ihrer Reihenfolge, Richtung, Form, Amplitude, der Messung der Dauer von Zähnen und Intervallen, der Position relativ zur Isolinie und der Berechnung anderer Indikatoren. Basierend auf den Ergebnissen dieser Bewertung wird eine Schlussfolgerung über die Herzfrequenz, die Quelle und Korrektheit des Rhythmus, das Vorhandensein oder Fehlen von Anzeichen einer Myokardischämie, das Vorhandensein oder Fehlen von Anzeichen einer Myokardhypertrophie und die Richtung des Stroms gezogen Achse des Herzens und andere Indikatoren der Herzfunktion.
Für die korrekte Messung und Interpretation von EKG-Indikatoren ist es wichtig, dass diese unter Standardbedingungen in hoher Qualität aufgezeichnet werden. Qualitativ ist eine solche EKG-Aufzeichnung, die kein Rauschen und eine Verschiebung des Aufzeichnungspegels aus der Horizontalen aufweist und die Anforderungen der Normung erfüllt. Der Elektrokardiograph ist ein Verstärker von Biopotentialen, und um eine Standardverstärkung darauf einzustellen, wird sein Pegel ausgewählt, wenn das Anlegen eines Kalibriersignals von 1 mV an den Eingang des Geräts zu einer Abweichung der Aufzeichnung von der Null- oder isoelektrischen Linie um 10 führt mm. Durch die Einhaltung des Verstärkungsstandards können Sie EKGs vergleichen, die auf jedem Gerätetyp aufgezeichnet wurden, und die Amplitude der EKG-Zähne in Millimetern oder Millivolt ausdrücken. Für die korrekte Messung der Zahndauer und Intervalle des EKGs muss die Aufzeichnung mit der Standardgeschwindigkeit des Registrierpapiers, des Schreibgeräts oder der Sweep-Geschwindigkeit auf dem Bildschirm erfolgen. Die meisten modernen Elektrokardiographen bieten die Möglichkeit, EKGs mit drei Standardgeschwindigkeiten aufzuzeichnen: 25, 50 und 100 mm/s.
Nachdem sie die Qualität und Einhaltung der Standardisierungsanforderungen der EKG-Aufzeichnung visuell überprüft haben, beginnen sie mit der Bewertung der Indikatoren.
Die Amplitude der Zähne wird gemessen, wobei die isoelektrische oder Nulllinie als Bezugspunkt genommen wird. Die erste wird bei gleicher Potentialdifferenz zwischen den Elektroden aufgezeichnet (PQ - vom Ende der P-Welle bis zum Beginn von Q, die zweite - bei fehlender Potentialdifferenz zwischen den Entladungselektroden (TP-Intervall)) . Die von der isoelektrischen Linie nach oben gerichteten Zähne werden als positiv, nach unten gerichtet - negativ bezeichnet. Ein Segment ist ein Abschnitt des EKG zwischen zwei Zähnen, ein Intervall ist ein Abschnitt, der ein Segment und einen oder mehrere benachbarte Zähne umfasst.
Nach dem Elektrokardiogramm kann man den Ort des Auftretens der Erregung im Herzen, die Reihenfolge der Abdeckung der Herzabteilungen durch Erregung, die Erregungsgeschwindigkeit beurteilen. Daher ist es möglich, die Erregbarkeit und Reizleitung des Herzens zu beurteilen, nicht aber die Kontraktilität. Bei einigen Herzerkrankungen kann es zu einer Unterbrechung zwischen Erregung und Kontraktion des Herzmuskels kommen. In diesem Fall kann die Pumpfunktion des Herzens bei Vorhandensein aufgezeichneter myokardialer Biopotentiale fehlen.
RR-Intervall
Die Dauer des Herzzyklus wird durch das Intervall bestimmt RR, was dem Abstand zwischen den Scheitelpunkten benachbarter Zähne entspricht R. Der richtige Wert (Norm) des Intervalls QT berechnet nach der Formel von Bazett:
![]()
wo ZU - Koeffizient gleich 0,37 für Männer und 0,40 für Frauen; RR- die Dauer des Herzzyklus.
Wenn man die Dauer des Herzzyklus kennt, ist es einfach, die Herzfrequenz zu berechnen. Dazu reicht es aus, das Zeitintervall von 60 s durch den Mittelwert der Dauer der Intervalle zu dividieren RR.
Vergleich der Dauer einer Reihe von Intervallen RR es ist möglich, einen Rückschluss auf die Richtigkeit des Rhythmus oder das Vorhandensein von Arrhythmien in der Arbeit des Herzens zu ziehen.
Eine umfassende Analyse von Standard-EKG-Ableitungen ermöglicht es Ihnen auch, Anzeichen von Durchblutungsstörungen, Stoffwechselstörungen im Herzmuskel zu erkennen und eine Reihe von Herzerkrankungen zu diagnostizieren.
Herz klingt- Geräusche, die während der Systole und Diastole auftreten, sind ein Zeichen für das Vorhandensein von Herzkontraktionen. Geräusche, die von einem schlagenden Herzen erzeugt werden, können durch Auskultation untersucht und durch Phonokardiographie aufgezeichnet werden.
Die Auskultation (Hören) kann direkt mit dem an der Brust befestigten Ohr und mit Hilfe von Instrumenten (Stethoskop, Phonendoskop) durchgeführt werden, die Schall verstärken oder filtern. Während der Auskultation sind zwei Töne deutlich hörbar: I-Ton (systolisch), der zu Beginn der ventrikulären Systole auftritt, II-Ton (diastolisch), der zu Beginn der ventrikulären Diastole auftritt. Der erste Ton während der Auskultation wird als niedriger und länger wahrgenommen (dargestellt durch Frequenzen von 30-80 Hz), der zweite - höher und kürzer (dargestellt durch Frequenzen von 150-200 Hz).
Die Bildung von Ton I ist auf Schallschwingungen zurückzuführen, die durch das Zuschlagen der AV-Klappen, das damit verbundene Zittern der Sehnenfilamente während ihrer Spannung und die Kontraktion des ventrikulären Myokards verursacht werden. Ein gewisser Beitrag zur Entstehung des letzten Teils des I-Tons kann durch die Öffnung der Halbmondklappen geleistet werden. Am deutlichsten ist der I-Ton im Bereich des Herzspitzenschlages zu hören (meist im 5. Interkostalraum links, 1-1,5 cm links der Medioklavikularlinie). Das Abhören seines Geräusches an dieser Stelle ist besonders aufschlussreich für die Beurteilung des Zustands der Mitralklappe. Um den Zustand der Trikuspidalklappe (die das rechte AV-Loch überlappt) zu beurteilen, ist es informativer, Ton 1 an der Basis des Xiphoid-Prozesses zu hören.
Der zweite Ton ist im 2. Interkostalraum links und rechts vom Brustbein besser zu hören. Der erste Teil dieses Tons ist auf das Zuschlagen der Aortenklappe zurückzuführen, der zweite - die Klappe des Lungenstamms. Links ist das Geräusch der Pulmonalklappe besser zu hören, rechts das Geräusch der Aortenklappe.
Bei der Pathologie des Herzklappenapparates treten während der Arbeit des Herzens aperiodische Schallschwingungen auf, die Geräusche erzeugen. Je nachdem, welche Klappe beschädigt ist, überlagern sie einen bestimmten Herzton.
Eine genauere Analyse von Schallphänomenen im Herzen ist auf einem aufgezeichneten Phonokardiogramm möglich (Abb. 3). Zur Registrierung eines Phonokardiogramms wird ein Elektrokardiograph mit einem Mikrofon und einem Verstärker für Schallschwingungen (Phonokardiographie-Aufsatz) verwendet. Das Mikrofon wird an denselben Stellen auf der Körperoberfläche angebracht, an denen die Auskultation durchgeführt wird. Für eine zuverlässigere Analyse von Herztönen und -geräuschen wird ein Phonokardiogramm immer gleichzeitig mit einem Elektrokardiogramm aufgezeichnet.

Reis. 3. Gleichzeitig aufgezeichnetes EKG (oben) und Phonokardiogramm (unten).
Auf dem Phonokardiogramm können neben I- und II-Tönen III- und IV-Töne aufgezeichnet werden, die normalerweise nicht vom Ohr gehört werden. Der dritte Ton erscheint als Folge von Schwankungen in der Wand der Ventrikel während ihrer schnellen Füllung mit Blut während derselben Phase der Diastole. Der vierte Ton wird während der atrialen Systole (Präsystole) aufgezeichnet. Der diagnostische Wert dieser Töne ist nicht bestimmt.
Das Erscheinen des I-Tons bei einem gesunden Menschen wird immer zu Beginn der Kammersystole (Spannungszeitraum, Ende der asynchronen Kontraktionsphase) aufgezeichnet, und seine vollständige Registrierung fällt zeitlich mit der EKG-Aufzeichnung der Zähne zusammen der Ventrikelkomplex QRS. Die anfänglichen niederfrequenten Schwingungen des ersten Tons mit kleiner Amplitude (Abb. 1.8, a) sind Geräusche, die während der Kontraktion des ventrikulären Myokards auftreten. Sie werden fast gleichzeitig mit der Q-Zacke im EKG aufgezeichnet. Der Hauptteil des I-Tons oder das Hauptsegment (Abb. 1.8, b) wird durch hochfrequente Schallschwingungen mit großer Amplitude dargestellt, die beim Schließen der AV-Ventile auftreten. Der Beginn der Registrierung des Hauptteils des I-Tons ist zeitlich um 0,04-0,06 vom Beginn des Zahns verspätet Q auf dem EKG (Q- Ich töne in Abb. 1.8). Der letzte Teil des I-Tons (Abb. 1.8, c) ist eine kleine Amplitude von Schallschwingungen, die auftreten, wenn sich die Klappen der Aorta und der Lungenarterie öffnen, und Schallschwingungen der Wände der Aorta und der Lungenarterie. Die Dauer des ersten Tons beträgt 0,07-0,13 s.
Der Beginn des II. Tons fällt unter normalen Bedingungen zeitlich mit dem Beginn der ventrikulären Diastole zusammen und ist um 0,02–0,04 s auf das Ende der G-Welle im EKG verzögert. Der Ton wird durch zwei Gruppen von Schallschwingungen dargestellt: Die erste (Abb. 1.8, a) wird durch das Schließen der Aortenklappe verursacht, die zweite (P in Abb. 3) wird durch das Schließen der Pulmonalarterienklappe verursacht. Die Dauer des Tons II beträgt 0,06-0,10 s.
Wenn die Elemente des EKG verwendet werden, um die Dynamik elektrischer Prozesse im Myokard zu beurteilen, werden die Elemente des Phonokardiogramms verwendet, um die mechanischen Phänomene im Herzen zu beurteilen. Das Phonokardiogramm gibt Auskunft über den Zustand der Herzklappen, den Beginn der Phase der isometrischen Kontraktion und Entspannung der Ventrikel. Der Abstand zwischen dem I- und II-Ton bestimmt die Dauer der "mechanischen Systole" der Ventrikel. Eine Zunahme der Amplitude des Tonus II kann auf einen erhöhten Druck in der Aorta oder dem Lungenstamm hinweisen. Gegenwärtig werden jedoch detailliertere Informationen über den Zustand der Klappen, die Dynamik ihres Öffnens und Schließens und andere mechanische Phänomene im Herzen durch Ultraschalluntersuchung des Herzens erhalten.
Ultraschall des Herzens
Ultraschalluntersuchung (Ultraschall) des Herzens, oder Echokardiographie, ist eine invasive Methode zur Untersuchung der Dynamik von Änderungen in den linearen Dimensionen der morphologischen Strukturen des Herzens und der Blutgefäße, die es ermöglicht, die Rate dieser Änderungen sowie Änderungen des Herz- und Blutvolumens zu berechnen Hohlräume während der Durchführung des Herzzyklus.
Das Verfahren basiert auf der physikalischen Eigenschaft von hochfrequenten Tönen im Bereich von 2-15 MHz (Ultraschall), flüssige Medien, Gewebe des Körpers und des Herzens zu durchdringen, wobei Änderungen ihrer Dichte oder von den Grenzen reflektiert werden aus den Grenzflächen von Organen und Geweben.
Ein moderner Ultraschall (US)-Echokardiograph umfasst Einheiten wie einen Ultraschallgenerator, einen Ultraschallsender, einen Empfänger reflektierter Ultraschallwellen, Visualisierung und Computeranalyse. Der Ultraschallsender und -empfänger sind strukturell in einem einzigen Gerät kombiniert, das als Ultraschallsensor bezeichnet wird.
Eine echokardiographische Untersuchung wird durchgeführt, indem kurze Serien von Ultraschallwellen, die vom Gerät erzeugt werden, vom Sensor in bestimmten Richtungen in den Körper gesendet werden. Ein Teil der Ultraschallwellen, die durch das Gewebe des Körpers gehen, wird von ihnen absorbiert, und die reflektierten Wellen (z. B. von den Schnittstellen des Myokards und des Blutes; der Klappen und des Blutes; der Wände der Blutgefäße und des Blutes) breiten sich entgegengesetzt aus Richtung zur Körperoberfläche, werden vom Sensorempfänger erfasst und in elektrische Signale umgewandelt. Nach einer Computeranalyse dieser Signale wird auf dem Bildschirm ein Ultraschallbild der Dynamik der im Herzen während des Herzzyklus ablaufenden mechanischen Prozesse gebildet.
Entsprechend den Ergebnissen der Berechnung der Abstände zwischen der Arbeitsfläche des Sensors und den Grenzflächen verschiedener Gewebe oder Änderungen ihrer Dichte können Sie viele visuelle und digitale echokardiographische Indikatoren des Herzens erhalten. Zu diesen Indikatoren gehören die Dynamik von Veränderungen in der Größe der Herzhöhlen, der Größe der Wände und Trennwände, der Position der Klappensegel, der Größe des Innendurchmessers der Aorta und großer Gefäße; Nachweis des Vorhandenseins von Robben in den Geweben des Herzens und der Blutgefäße; Berechnung von enddiastolischem, endsystolischem, Schlagvolumen, Ejektionsfraktion, Blutejektionsrate und Füllung der Herzhöhlen mit Blut etc. Der Ultraschall des Herzens und der Blutgefäße ist derzeit eine der gängigsten, objektiven Methoden zur Zustandsbeurteilung der morphologischen Eigenschaften und der Pumpfunktion des Herzens.
In diesem Artikel erfahren Sie mehr über eine solche Diagnosemethode wie ein EKG des Herzens - was es ist und was es zeigt. Wie ist die Registrierung des Elektrokardiogramms und wer kann es am genauesten entziffern? Außerdem lernen Sie, die Anzeichen eines normalen EKGs und die wichtigsten Herzerkrankungen, die mit dieser Methode diagnostiziert werden können, selbstständig zu bestimmen.
Veröffentlichungsdatum des Artikels: 02.03.2017
Artikel zuletzt aktualisiert: 29.05.2019
Was ist ein EKG (Elektrokardiogramm)? Dies ist eine der einfachsten, zugänglichsten und informativsten Methoden zur Diagnose von Herzerkrankungen. Es basiert auf der Registrierung von elektrischen Impulsen, die im Herzen auftreten, und deren grafischer Aufzeichnung in Form von Zähnen auf einer speziellen Papierfolie.
Anhand dieser Daten kann man nicht nur die elektrische Aktivität des Herzens beurteilen, sondern auch die Struktur des Myokards. Das bedeutet, dass mit Hilfe eines EKGs viele verschiedene Herzerkrankungen diagnostiziert werden können. Daher ist eine eigenständige Interpretation des EKGs durch eine Person ohne spezielle medizinische Kenntnisse nicht möglich.
Alles, was eine einfache Person tun kann, ist, die einzelnen Parameter des Elektrokardiogramms nur versuchsweise zu beurteilen, ob sie der Norm entsprechen und von welcher Art von Pathologie sie sprechen kann. Die endgültigen Schlussfolgerungen zum Abschluss des EKG können jedoch nur von einem qualifizierten Spezialisten getroffen werden - einem Kardiologen sowie einem Allgemeinmediziner oder Hausarzt.
Methodenprinzip
Die kontraktile Aktivität und Funktion des Herzens ist dadurch möglich, dass darin regelmäßig spontane elektrische Impulse (Entladungen) auftreten. Normalerweise befindet sich ihre Quelle im obersten Teil des Organs (im Sinusknoten in der Nähe des rechten Vorhofs). Der Zweck jedes Impulses besteht darin, die leitenden Nervenbahnen durch alle Abteilungen des Myokards zu führen und deren Kontraktion zu induzieren. Wenn ein Impuls entsteht und das Myokard der Vorhöfe und dann die Ventrikel passiert, tritt ihre abwechselnde Kontraktion auf - Systole. Während der Zeit ohne Impulse entspannt sich das Herz - Diastole.
Die EKG-Diagnostik (Elektrokardiographie) basiert auf der Registrierung elektrischer Impulse, die im Herzen auftreten. Dazu wird ein spezielles Gerät verwendet - ein Elektrokardiograph. Das Funktionsprinzip besteht darin, auf der Körperoberfläche die Differenz der bioelektrischen Potentiale (Entladungen) zu erfassen, die in verschiedenen Teilen des Herzens zum Zeitpunkt der Kontraktion (in der Systole) und der Entspannung (in der Diastole) auftreten. Alle diese Prozesse werden auf einem speziellen wärmeempfindlichen Papier in Form eines Diagramms aufgezeichnet, das aus spitzen oder halbkugelförmigen Zähnen und horizontalen Linien in Form von Lücken zwischen ihnen besteht.

Was Sie sonst noch über die Elektrokardiographie wissen sollten
Elektrische Entladungen des Herzens passieren nicht nur dieses Organ. Da der Körper eine gute elektrische Leitfähigkeit hat, reicht die Stärke der erregenden Herzimpulse aus, um alle Gewebe des Körpers zu durchdringen. Am besten breiten sie sich in der Region auf die Brust sowie auf die oberen und unteren Gliedmaßen aus. Dieses Merkmal liegt dem EKG zugrunde und erklärt, was es ist.
Um die elektrische Aktivität des Herzens zu registrieren, muss eine Elektrode des Elektrokardiographen an Armen und Beinen sowie an der anterolateralen Oberfläche der linken Brusthälfte befestigt werden. Dadurch können Sie alle Ausbreitungsrichtungen elektrischer Impulse durch den Körper erfassen. Die Wege der Entladungen zwischen den Kontraktions- und Entspannungsbereichen des Myokards werden als Herzableitungen bezeichnet und im Kardiogramm wie folgt angezeigt:
- Standardleitungen:
- Ich - der erste;
- II - zweite;
- Ш - der dritte;
- AVL (ähnlich dem ersten);
- AVF (Analog des dritten);
- AVR (Spiegelbild aller Ableitungen).


Die Bedeutung der Ableitungen besteht darin, dass jede von ihnen den Durchgang eines elektrischen Impulses durch einen bestimmten Teil des Herzens registriert. Dadurch können Sie Informationen erhalten über:
- Wie sich das Herz in der Brust befindet (die elektrische Achse des Herzens, die mit der anatomischen Achse zusammenfällt).
- Was ist die Struktur, Dicke und Art der Durchblutung des Myokards der Vorhöfe und Ventrikel?
- Wie regelmäßig Impulse im Sinusknoten auftreten und ob es Unterbrechungen gibt.
- Werden alle Impulse entlang der Bahnen des Leitungssystems geleitet und gibt es Hindernisse auf ihrem Weg?
Was ist ein elektrokardiogramm
Wenn das Herz in allen seinen Abteilungen die gleiche Struktur hätte, würden Nervenimpulse sie gleichzeitig passieren. Im Ergebnis würde im EKG jede elektrische Entladung nur einem Zahn entsprechen, was die Kontraktion widerspiegelt. Die Periode zwischen den Kontraktionen (Pulsen) im EGC hat die Form einer flachen horizontalen Linie, die als Isolinie bezeichnet wird.
Das menschliche Herz besteht aus der rechten und der linken Hälfte, in denen der obere Teil - die Vorhöfe - und der untere - die Ventrikel - unterschieden werden. Da sie unterschiedliche Größen und Dicken haben und durch Trennwände getrennt sind, durchläuft der Erregungsimpuls sie mit unterschiedlichen Geschwindigkeiten. Daher werden im EKG verschiedene Zähne aufgezeichnet, die einem bestimmten Abschnitt des Herzens entsprechen.

Was bedeuten die zähne
Die Reihenfolge der Ausbreitung der systolischen Erregung des Herzens ist wie folgt:
- Der Ursprung von Elektropulsentladungen liegt im Sinusknoten. Da es sich in der Nähe des rechten Vorhofs befindet, zieht sich dieser Abschnitt zuerst zusammen. Mit einer leichten Verzögerung, fast gleichzeitig, zieht sich der linke Vorhof zusammen. Im EKG wird ein solcher Moment von der P-Welle reflektiert, weshalb er atrial genannt wird. Es zeigt nach oben.
- Von den Vorhöfen gelangt die Entladung durch den atrioventrikulären (atrioventrikulären) Knoten (Ansammlung modifizierter Myokardnervenzellen) zu den Ventrikeln. Sie haben eine gute elektrische Leitfähigkeit, sodass normalerweise keine Verzögerung im Knoten auftritt. Dies wird auf dem EKG als P-Q-Intervall angezeigt – eine horizontale Linie zwischen den entsprechenden Zähnen.
- Erregung der Ventrikel. Dieser Teil des Herzens hat das dickste Myokard, sodass die elektrische Welle länger durch sie hindurchgeht als durch die Vorhöfe. Als Ergebnis erscheint der höchste Zahn auf dem EKG - R (ventrikulär) mit der Vorderseite nach oben. Ihm kann eine kleine Q-Zacke vorausgehen, die in die entgegengesetzte Richtung zeigt.
- Nach Abschluss der ventrikulären Systole beginnt sich das Myokard zu entspannen und Energiepotentiale wiederherzustellen. Auf dem EKG sieht es aus wie eine S-Welle (nach unten gerichtet) - ein völliger Mangel an Erregbarkeit. Danach kommt eine kleine T-Welle nach oben, der eine kurze horizontale Linie vorausgeht - das S-T-Segment. Sie sagen, dass sich das Myokard vollständig erholt hat und bereit ist, eine weitere Kontraktion durchzuführen.



Da jede an den Gliedmaßen und am Brustkorb angebrachte Elektrode (Ableitung) einem bestimmten Teil des Herzens entspricht, sehen die gleichen Zähne in verschiedenen Ableitungen unterschiedlich aus – bei manchen sind sie stärker ausgeprägt, bei anderen weniger ausgeprägt.
Wie man ein Kardiogramm entziffert
Die sequentielle EKG-Decodierung bei Erwachsenen und Kindern umfasst die Messung der Größe, Länge der Zähne und der Intervalle sowie die Beurteilung ihrer Form und Richtung. Ihre Aktionen mit der Entschlüsselung sollten wie folgt sein:
- Entfalten Sie das Papier mit dem aufgezeichneten EKG. Es kann entweder schmal (ca. 10 cm) oder breit (ca. 20 cm) sein. Sie sehen mehrere gezackte Linien, die horizontal parallel zueinander verlaufen. Nach einer kurzen Lücke, in der keine Zähne vorhanden sind, beginnt nach Unterbrechung der Aufzeichnung (1–2 cm) erneut eine Linie mit mehreren Zahnkomplexen. Jeder dieser Graphen zeigt eine Ableitung an, daher geht ihm eine Bezeichnung voraus, um welche Ableitung es sich handelt (z. B. I, II, III, AVL, V1 usw.).
- Messen Sie in einer der Standardableitungen (I, II oder III) mit der höchsten R-Zacke (normalerweise die zweite) den Abstand zwischen drei aufeinanderfolgenden R-Zacken (R-R-R-Intervall) und bestimmen Sie den Mittelwert des Indikators (Divide Number of Millimeter mal 2). Dies ist notwendig, um die Herzfrequenz in einer Minute zu berechnen. Denken Sie daran, dass solche und andere Messungen mit einem Lineal mit Millimeterskala oder durch Zählen der Entfernung auf dem EKG-Band durchgeführt werden können. Jede große Zelle auf Papier entspricht 5 mm und jeder Punkt oder jede kleine Zelle darin entspricht 1 mm.
- Bewerten Sie die Lücken zwischen den R-Zacken: Sie sind gleich oder unterschiedlich. Dies ist notwendig, um die Regelmäßigkeit der Herzfrequenz festzustellen.
- Bewerten und messen Sie nacheinander jede Welle und jedes Intervall auf dem EKG. Bestimmen Sie ihre Übereinstimmung mit normalen Indikatoren (Tabelle unten).
Wichtig zu merken! Achten Sie immer auf die Geschwindigkeit des Bandes - 25 oder 50 mm pro Sekunde. Dies ist grundlegend wichtig für die Berechnung der Herzfrequenz (HR). Moderne Geräte zeigen die Herzfrequenz auf dem Band an, und die Berechnung muss nicht durchgeführt werden.
So berechnen Sie die Herzfrequenz
Es gibt mehrere Möglichkeiten, die Anzahl der Herzschläge pro Minute zu zählen:
- Typischerweise wird ein EKG mit einer Geschwindigkeit von 50 mm/s aufgezeichnet. In diesem Fall können Sie die Herzfrequenz (Herzfrequenz) anhand der folgenden Formeln berechnen:
HR=60/((R-R (in mm)*0,02))
Bei Aufzeichnung eines EKGs mit einer Geschwindigkeit von 25 mm/s:
HR=60/((R-R (in mm)*0,04)
- Sie können die Herzfrequenz auch anhand der folgenden Formeln auf dem Kardiogramm berechnen:
- Bei Aufzeichnung mit 50 mm/s: HF = 600/durchschnittliche Anzahl großer Zellen zwischen R-Zacken.
- Bei Aufzeichnung mit 25 mm/s: HF = 300/durchschnittliche Anzahl großer Zellen zwischen R-Zacken.

Wie sieht ein EKG unter normalen und pathologischen Bedingungen aus?
Wie ein normales EKG und Wellenkomplexe aussehen sollten, welche Abweichungen am häufigsten vorkommen und worauf sie hinweisen, ist in der Tabelle beschrieben.
Wichtig zu merken!
- Eine kleine Zelle (1 mm) auf einem EKG-Film entspricht 0,02 Sekunden bei 50 mm/s und 0,04 Sekunden bei 25 mm/s (z. B. 5 Zellen – 5 mm – eine große Zelle entspricht 1 Sekunde).
- Das AVR-Kabel wird nicht zur Auswertung verwendet. Normalerweise ist es ein Spiegelbild von Standardkabeln.
- Die erste Ableitung (I) dupliziert die AVL und die dritte (III) dupliziert die AVF, sodass sie auf dem EKG fast identisch aussehen.

| EKG-Parameter | Normindikatoren | Wie man Abweichungen von der Norm im Kardiogramm entschlüsselt und was sie anzeigen |
|---|---|---|
| Abstand R-R-R | Alle Abstände zwischen den R-Zacken sind gleich | Verschiedene Intervalle können über Vorhofflimmern, Herzblock sprechen |
| Pulsschlag | Im Bereich von 60 bis 90 bpm | Tachykardie - wenn die Herzfrequenz mehr als 90 / min beträgt Bradykardie - weniger als 60/min |
| P-Welle (atriale Kontraktion) | Bogenförmig nach oben gebogen, ca. 2 mm hoch, geht jeder R-Zacke voraus Kann bei III, V1 und AVL fehlen | Hoch (mehr als 3 mm), breit (mehr als 5 mm), in Form von zwei Hälften (zweihöckerig) - Verdickung des Vorhofmyokards |
| Überhaupt nicht vorhanden in den Ableitungen I, II, FVF, V2-V6 – Rhythmus kommt nicht vom Sinusknoten | ||
| Mehrere kleine Zähne in Form einer "Säge" zwischen den R-Zacken - Vorhofflimmern | ||
| P-Q-Intervall | Horizontale Linie zwischen P- und Q-Wellen 0,1–0,2 Sekunden | Wenn es länglich ist (mehr als 1 cm bei der Aufzeichnung von 50 mm / s) - das Herz |
| Kürzung (weniger als 3 mm) – | ||
| QRS-Komplex | Die Dauer beträgt etwa 0,1 s (5 mm), nach jedem Komplex gibt es eine T-Welle und eine Lücke in der horizontalen Linie | Die Ausdehnung des ventrikulären Komplexes weist auf eine Hypertrophie des ventrikulären Myokards, eine Blockade der Beine des His-Bündels hin |
| Wenn es keine Lücken zwischen den nach oben gerichteten hohen Komplexen gibt (sie gehen kontinuierlich), deutet dies auf Kammerflimmern hin | ||
| Hat die Form einer "Flagge" - Myokardinfarkt | ||
| Q-Welle | Nach unten zeigend, weniger als ¼ R tief, kann fehlen | Eine tiefe und breite Q-Zacke in Standard- oder Thoraxableitungen weist auf einen akuten oder früheren Myokardinfarkt hin |
| R-Welle | Am höchsten, nach oben gerichtet (ca. 10–15 mm), stachelig, in allen Ableitungen vorhanden | Sie kann in verschiedenen Ableitungen unterschiedlich hoch sein, aber wenn sie in den Ableitungen I, AVL, V5, V6 mehr als 15–20 mm beträgt, kann dies darauf hindeuten. Das oben gezackte R in Form des Buchstabens M zeigt die Blockade der Beine des His-Bündels an. |
| S-Welle | In allen Elektroden vorhanden, nach unten gerichtet, spitz, kann in der Tiefe variieren: 2–5 mm in Standardleitungen | Normalerweise kann seine Tiefe bei den Brustableitungen so viele Millimeter betragen wie die Höhe von R, sollte aber 20 mm nicht überschreiten, und bei den Ableitungen V2-V4 ist die Tiefe von S gleich der Höhe von R. Tief oder gezahnt S in III, AVF, V1, V2 - linksventrikuläre Hypertrophie. |
| S-T-Segment | Entspricht der horizontalen Linie zwischen den S- und T-Wellen | Eine Abweichung der elektrokardiographischen Linie von der horizontalen Ebene nach oben oder unten um mehr als 2 mm weist auf eine Koronarerkrankung, Angina pectoris oder Myokardinfarkt hin |
| T-Welle | In einem Bogen nach oben gedreht weniger als ½ R hoch, in V1 darf die gleiche Höhe haben, sollte aber nicht höher sein | Ein hohes, spitzes, doppelhöckeriges T in Standard- und Brustableitungen weist auf eine koronare Erkrankung und Herzüberlastung hin |
| Die mit dem S-T-Intervall verschmelzende T-Welle und die R-Welle in Form einer bogenförmigen "Flagge" zeigen eine akute Infarktperiode an |


Noch etwas Wichtiges
Die in der Tabelle beschriebenen Charakteristika des EKG bei normalen und pathologischen Zuständen sind nur eine vereinfachte Version der Interpretation. Eine vollständige Bewertung der Ergebnisse und eine korrekte Schlussfolgerung kann nur von einem Spezialisten (Kardiologen) vorgenommen werden, der das erweiterte Schema und alle Feinheiten der Methode kennt. Dies gilt insbesondere, wenn Sie das EKG bei Kindern entschlüsseln müssen. Die allgemeinen Prinzipien und Elemente des Kardiogramms sind die gleichen wie bei Erwachsenen. Aber es gibt unterschiedliche Regeln für Kinder unterschiedlichen Alters. Daher können in kontroversen und zweifelhaften Fällen nur Kinderkardiologen eine professionelle Beurteilung vornehmen.
Ermöglicht Ihnen, den Zustand Ihres Herzens zu überwachen und das EKG zu kontrollieren Folgen Sie den Zeichen eines normalen EKGs. Sie machen eine Studie und in 30 Sekunden erhalten Sie eine automatische Schlussfolgerung über den Zustand Ihres Herzens. Bei Bedarf können Sie die Studie zur ärztlichen Kontrolle schicken.
Das Gerät kann ab sofort für erworben werden 20 400 Rubel mit Lieferung in ganz Russland, indem Sie auf die Schaltfläche Kaufen klicken.
EKG ist die wichtigste Methode zur Diagnose von Herzrhythmusstörungen. Diese Publikation stellt kurz vor Zeichen eines normalen EKGs. Die EKG-Aufzeichnung erfolgt in einer für den Patienten bequemen Position, die Atmung sollte ruhig sein. Für die EKG-Registrierung werden am häufigsten 12 Hauptableitungen verwendet: 6 von den Gliedmaßen und 6 von der Brust. Das Projekt bietet eine Analyse von Mikroalternationen in sechs Ableitungen (es werden nur an den Gliedmaßen angebrachte Elektroden verwendet), die es Ihnen ermöglichen, wahrscheinliche Abweichungen in der Arbeit des Herzens unabhängig zu identifizieren. Mit dem Projekt ist auch eine Analyse für 12 Leads möglich. Aber zu Hause ist es für eine unvorbereitete Person schwierig, die Brustelektroden richtig zu platzieren, was zu einer falschen Aufzeichnung des Elektrokardiogramms führen kann. Daher wird das CARDIOVISOR-Gerät, das 12 Ableitungen registriert, von Kardiologen gekauft.
Um 6 Standardableitungen zu erhalten, werden die Elektroden wie folgt angelegt:
. Ich führe: linke Hand (+) und rechte Hand (-)
. II-Ableitung: linkes Bein (+) und rechter Arm (-)
. III-Ableitung: linkes Bein (+) und linker Arm (-)
. aVR - Enhanced Lead from the Right Hand (kurz für Augmented Voltage Right - Enhanced Potential on the Right).
. aVL - verstärkte Abduktion von der linken Hand
. aVF - verstärkte Abduktion vom linken Bein
Die Abbildung zeigt ein Elektrokardiogramm, das von einem Kunden im Rahmen des Website-Projekts erstellt wurde

Jede Leitung charakterisiert die Arbeit eines bestimmten Bereichs des Myokards. Die Ableitungen I und aVL spiegeln die Potentiale der Vorder- und Seitenwand des linken Ventrikels wider. III- und aVF-Ableitungen spiegeln die Potentiale der unteren Zwerchfellwand (Hinterwand) des linken Ventrikels wider. Ableitung II ist intermediär, bestätigt Veränderungen in der anterolateralen oder hinteren Wand des linken Ventrikels.
Das Herz besteht aus zwei Vorhöfen und zwei Kammern. Die Masse der Vorhöfe ist viel kleiner als die Masse der Ventrikel, daher sind die mit der atrialen Kontraktion verbundenen elektrischen Veränderungen gering. Sie sind mit der P-Welle verbunden, während der Depolarisation der Ventrikel werden im EKG Schwingungen mit hoher Amplitude aufgezeichnet - dies ist der QRS-Komplex. Die T-Welle ist mit der Rückkehr der Ventrikel in einen Ruhezustand verbunden.

Bei der Analyse eines EKGs wird eine strenge Reihenfolge eingehalten:
. Herzrhythmus
. Leitfähigkeitsintervalle
. Elektrische Achse des Herzens
. Beschreibung von QRS-Komplexen
. Beschreibung von ST-Segmenten und T-Wellen
Herzfrequenz und Herzfrequenz
Die Herzfrequenz ist ein wichtiger Indikator für die Arbeit des Herzens. Normalerweise ist der Rhythmus Sinus (der Name ist mit dem Sinusknoten verbunden - dem Schrittmacher, dank dessen der Impuls übertragen wird und sich das Herz zusammenzieht). Wenn die Depolarisation nicht im Sinusknoten beginnt, spricht man in diesem Fall von Arrhythmie und der Rhythmus wird nach der Abteilung benannt, von der aus die Depolarisation beginnt. Die Herzfrequenz (HF) wird im EKG durch den Abstand zwischen den R-Zacken bestimmt.Der Herzrhythmus gilt als normal, wenn die Dauer der R-R-Intervalle gleich ist oder eineleichte Abweichung aufweist (bis zu 10 %). Die normale Herzfrequenz beträgt 60-80 Schläge pro Minute. Das EKG-Gerät zeichnet Papier mit einer Geschwindigkeit von 25 mm/s, sodass ein großes Quadrat (5 mm) 0,2 Sekunden (s) oder 200 Millisekunden (ms) entspricht. Die Herzfrequenz wird durch die Formel gemessen
Herzfrequenz = 60/R-R,
wobei R-R der Abstand zwischen den höchsten Zähnen ist, die mit der ventrikulären Kontraktion verbunden sind.

Die Beschleunigung des Rhythmus wird als Tachykardie und die Verlangsamung als Bradykardie bezeichnet.
Die EKG-Analyse sollte von einem Kardiologen durchgeführt werden. Mit dem CARDIOVISOR kann der Auftraggeber des Projekts selbst ein EKG erstellen, da alle Berechnungen von einem Computerprogramm durchgeführt werden und der Patient das vom System analysierte Endergebnis sieht.
Leitfähigkeitsintervalle
Anhand der Intervalle zwischen den P-QRS-T-Wellen kann man die Weiterleitung eines elektrischen Impulses zwischen den Teilen des Herzens beurteilen. Normalerweise beträgt das PQ-Intervall 120–200 ms (3–5 kleine Quadrate). Gemäß dem PQ-Intervall kann man die Weiterleitung eines Impulses von den Vorhöfen durch den atrioventrikulären (atrioventrikulären) Knoten zu den Ventrikeln beurteilen. Der QRS-Komplex charakterisiert die Erregung der Ventrikel. Die Breite des QRS-Komplexes wird vom Beginn der Q-Zacke bis zum Ende der S-Zacke gemessen und beträgt normalerweise 60-100 ms. Sie betrachten auch die Natur der Zähne dieses Komplexes. Normalerweise sollte die Q-Zacke nicht länger als 0,04 s andauern und eine Tiefe von 3 mm nicht überschreiten. Eine anormale Q-Zacke kann auf einen Myokardinfarkt hinweisen.

QT-Intervall charakterisiert die Gesamtdauer der Systole (Kontraktion) der Ventrikel. QT umfasst das Intervall vom Beginn des QRS-Komplexes bis zum Ende der T-Welle.Die Bazett-Formel wird häufig zur Berechnung des QT-Intervalls verwendet. Diese Formel berücksichtigt die Abhängigkeit des QT-Intervalls von der Rhythmusfrequenz (QTc). Normalerweise beträgt das QTc-Intervall 390–450 ms. Eine Verlängerung des QT-Intervalls weist auf die Entwicklung einer koronaren Herzkrankheit, Atherosklerose, Rheuma oder Myokarditis hin. Eine Verkürzung des QT-Intervalls kann auf eine Hyperkalzämie hinweisen.
Alle Intervalle, die die Leitfähigkeit des elektrischen Impulses widerspiegeln, werden von einem speziellen Programm berechnet, mit dem Sie ziemlich genaue Untersuchungsergebnisse erhalten, die im Diagnoseraummodus des Systems sichtbar sind.
Elektrische Achse des Herzens (EOS)
Durch die Bestimmung der Position der elektrischen Herzachse können Sie Bereiche identifizieren, in denen die Leitung des elektrischen Impulses verletzt ist. Die Beurteilung der Position des EOS erfolgt durch Kardiologen. Bei Verwendung werden Daten zur Position der elektrischen Herzachse automatisch berechnet und der Patient kann das Ergebnis in seinem Untersuchungszimmer einsehen. Um den EOS zu bestimmen, schauen Sie sich die Höhe der Zähne an. Normalerweise sollte die R-Zacke in I-, II- und III-Ableitungen größer sein als die S-Zacke (von der Isolinie aus gezählt). Eine Achsenabweichung nach rechts (die S-Welle ist größer als die R-Welle in Ableitung I) weist auf Probleme bei der Arbeit des rechten Ventrikels hin, und eine Linksabweichung (die S-Welle ist größer als die R-Welle in den Ableitungen II und III) kann auftreten weisen auf eine linksventrikuläre Hypertrophie hin.
Beschreibung des QRS-Komplexes
Der QRS-Komplex entsteht durch die Leitung eines Impulses entlang des Septums und des Myokards der Ventrikel und charakterisiert ihre Arbeit. Normalerweise gibt es keine pathologische Q-Zacke (nicht breiter als 20–40 ms und nicht tiefer als 1/3 der R-Zacke). Bei Lead-aVR ist die P-Welle negativ und der QRS-Komplex ist von der isoelektrischen Linie nach unten orientiert. Die Breite des QRS-Komplexes überschreitet normalerweise 120 ms nicht. Eine Verlängerung dieses Intervalls kann auf eine Blockade des His-Bündels hinweisen (Leitungsstörung).

Bild. Negative P-Welle in aVR-Ableitung (rote isoelektrische Linie).
Morphologie der P-Welle
Die P-Welle spiegelt die Ausbreitung eines elektrischen Impulses durch beide Vorhöfe wider. Der Anfangsteil der P-Welle charakterisiert die Aktivität des rechten Vorhofs und der letzte Teil - der linke Vorhof. Normalerweise sollte die P-Welle in den Ableitungen I und II positiv sein, aVR ist negativ, normalerweise positiv in aVF und intermittierend in den Ableitungen III und aVL (kann positiv, invertiert oder biphasisch sein). Die Breite der P-Welle beträgt normalerweise nicht weniger als 0,12 s (120 ms). Mit einer Zunahme der Breite der P-Welle sowie ihrer Verdoppelung können wir von einer Verletzung der Impulsleitung sprechen - es kommt zu einer atrioventrikulären Blockade (Abbildung).
Bild. Verdoppelung und Vergrößerung der Breite des P-Zahns

Beschreibung von ST-Segmenten und T-Wellen
ST-Segment entspricht dem Zeitraum, in dem beide Ventrikel vollständig von Erregung erfasst sind, gemessen vom Ende der S- bis zum Beginn der T-Welle. Die Dauer der ST hängt von der Pulsfrequenz ab. Normalerweise befindet sich das ST-Segment auf der Isolinie, die ST-Senkung ist bis zu 0,5 mm zulässig, sein Anstieg in Standardableitungen sollte 1 mm nicht überschreiten. Eine Hebung der ST-Strecke wird bei akutem Infarkt und Perikarditis beobachtet, und eine Depression weist auf eine Myokardischämie oder den Einfluss von Herzglykosiden hin.
T-Welle charakterisiert den Prozess der Repolarisation (Rückkehr der Ventrikel in ihren ursprünglichen Zustand). Bei normaler Herzfunktion ist die T-Welle in den Ableitungen I und II oben, aber bei aVR wird sie immer negativ sein. Bei Hyperkaliämie wird eine hohe und spitze T-Welle beobachtet, und ein flacher und länglicher Zahn weist auf den umgekehrten Prozess hin - Hypokaliämie. Eine negative T-Welle in den Ableitungen I und II kann auf Ischämie, Infarkt, Hypertrophie des rechten und linken Ventrikels oder Lungenembolie hinweisen.
Die Hauptparameter, die für die EKG-Analyse nach der Standardmethode verwendet werden, sind oben beschrieben. Das Projekt bietet eine EKG-Analyse auf Basis des Dispersion-Mapping-Verfahrens an. Es basiert auf der Bildung eines informationstopologischen Modells kleiner EKG-Fluktuationen - Mikroveränderungen des EKG-Signals. Die Analyse dieser Abweichungen ermöglicht es, im Gegensatz zur Standardmethode der EKG-Analyse, Pathologien in der Arbeit des Herzens in früheren Stadien zu erkennen.
Rostislaw Zhadeiko, insbesondere für das Projekt .
