ЕКГ сърдечни вълни. Електрокардиограма: интерпретация на резултатите и показания за изпълнение
Въведение.
След предишния преглед получих много коментари за първия мейлинг.
Потребителите, фокусирани върху трудността при разбирането на материала и липсата на яснота, този бюлетин, ще се опитам да поправя всичко.
1. Какво е ЕКГ (електрокардиограма)?
Думата "електрокардиограма" от латински се превежда буквално, както следва:
ЕЛЕКТРО - електрически потенциали;
КАРДИО - сърце;
GRAM е рекорд.
Следователно електрокардиограмата е запис на електрическите потенциали (електрически импулси) на сърцето.
2. Къде е източникът на импулси в сърцето?
Сърцето работи в нашето тяло под ръководството на собствен пейсмейкър, който генерира електрически импулси и ги изпраща към проводната система.
Ориз. 1. Синусов възел
Пейсмейкърът се намира в дясното предсърдие при вливането на празната вена, т.е. в синуса и следователно се нарича синусов възел, а импулсът на възбуждане, излъчван от синусовия възел, се нарича съответно синусов импулс.
При здрав човек синусовият възел генерира електрически импулси с честота 60-90 в минута, като ги изпраща равномерно през проводната система на сърцето. След него тези импулси обхващат участъците на миокарда, съседни на проводящите пътища с възбуждане и се записват графично на лентата като извита ЕКГ линия.
Следователно електрокардиограмата е графично представяне (регистрация) на преминаването на електрически импулс през проводната система на сърцето.
 Ориз. 2. Лента E K G. зъби и интервали
Ориз. 2. Лента E K G. зъби и интервали
Преминаването на импулс по проводната система на сърцето се записва графично вертикално под формата на пикове - издигания и спадове на крива линия. Тези пикове обикновено се наричат електрокардиограмни вълни и се обозначават с латинските букви P, Q, R, S и T.
Освен регистриране на вълните, хоризонталната електрокардиограма записва времето, през което импулсът преминава през определени части на сърцето. Сегментът от електрокардиограмата, измерен чрез неговата продължителност във времето (в секунди), се нарича интервал.
3. Какво е "P" вълна?  Ориз. 3. Р вълна - предсърдно възбуждане.
Ориз. 3. Р вълна - предсърдно възбуждане.
Електрическият потенциал, излизащ извън границите на синусовия възел, възбужда предимно дясното предсърдие, в което се намира синусовият възел. Така че пикът на възбуждане на дясното предсърдие се записва на ЕКГ.
 Ориз. 4. Възбуждане на лявото предсърдие и неговото графично представяне
Ориз. 4. Възбуждане на лявото предсърдие и неговото графично представяне
Освен това, по проводящата система на предсърдията, а именно по междупредсърдния пакет на Бахман, електрическият импулс преминава към лявото предсърдие и го възбужда. Този процес се показва на ЕКГ чрез пика на възбуждане на лявото предсърдие. Възбуждането му започва в момент, когато дясното предсърдие вече е обхванато от възбуждане, което ясно се вижда на фигурата.
 Ориз. 5 P вълна.
Ориз. 5 P вълна.
Показвайки възбуждането на двете предсърдия, електрокардиографският апарат обобщава двата пика на възбуждане и записва P вълната графично на лентата.
По този начин Р вълната е сумарно изображение на преминаването на синусовия импулс през проводната система на предсърдията и алтернативно възбуждане на дясното (възходящо коляно на Р вълната) и след това лявото (низходящо коляно на Р вълната) предсърдия.
4. Какво представлява интервалът "P-Q"?
Едновременно с възбуждането на предсърдията, импулсът, напускащ синусовия възел, се изпраща по долния клон на снопа на Бахман към атриовентрикуларното (атриовентрикуларното) съединение. При него настъпва физиологично забавяне на импулса (забавяне на скоростта на неговото провеждане). Преминавайки през атриовентрикуларното съединение, електрическият импулс не предизвиква възбуждане на съседните слоеве, следователно пиковете на възбуждане не се записват на електрокардиограмата. Записващият електрод чертае права линия, наречена изоелектрична линия.
Възможно е да се оцени преминаването на импулса по атриовентрикуларната връзка във времето (за колко секунди импулсът преминава тази връзка). Това е генезисът на P-Q интервала.
 Ориз. 6. P-Q интервал 5. Какво представляват зъбите “Q”, “R”, “S”?
Ориз. 6. P-Q интервал 5. Какво представляват зъбите “Q”, “R”, “S”?
Продължавайки пътя си по проводната система на сърцето, електрическият импулс достига проводните пътища на вентрикулите, представени от снопа His, преминава през този сноп, като същевременно възбужда камерния миокард.
 Ориз. 7. Възбуждане на междукамерната преграда (Q вълна)
Ориз. 7. Възбуждане на междукамерната преграда (Q вълна)
Този процес се показва на електрокардиограмата чрез образуването (записването) на вентрикуларния QRS комплекс.
Трябва да се отбележи, че вентрикулите на сърцето се възбуждат в определена последователност.
Първо, в рамките на 0,03 s, интервентрикуларната преграда се възбужда. Процесът на неговото възбуждане води до образуването на Q вълна на ЕКГ кривата.
След това се възбужда сърдечният връх и прилежащите области. Така на ЕКГ се появява вълна R. Времето на възбуждане на върха е средно 0,05 s.
 Ориз. 8. Възбуждане на върха на сърцето (R вълна)
Ориз. 8. Възбуждане на върха на сърцето (R вълна)
И накрая, основата на сърцето е възбудена. Последствието от този процес е регистрацията на ЕКГ на вълната S. Продължителността на възбуждане на основата на сърцето е около 0,02 s.
 Ориз. 9. Възбуждане на основата на сърцето (S вълна)
Ориз. 9. Възбуждане на основата на сърцето (S вълна)
Горните Q, R и S вълни образуват един вентрикуларен QRS комплекс с продължителност 0,10 s.
6. Какво представляват S-T сегментите и Т вълната?
Поглъщайки вентрикулите с възбуждане, импулсът, който е започнал пътуването си от синусовия възел, изчезва, тъй като клетките на миокарда не могат да останат възбудени дълго време. При тях започват процесите на възстановяване на първоначалното им състояние, което е било преди възбуждането.
Процесите на изчезване на възбуждане и възстановяване на първоначалното състояние на миокардиоцитите също се записват на ЕКГ.
Електрофизиологичната същност на тези процеси е много сложна, тук бързото навлизане на хлоридни йони в възбудена клетка, координираната работа на калиево-натриевата помпа са от голямо значение, има фаза на бързо изчезване на възбуждането и фаза на бавно изчезване на възбуждането и т.н. Всички сложни механизми на този процес обикновено се комбинират с едно понятие - процеси на реполяризация. За нас най-важното е, че процесите на реполяризация се изобразяват графично на ЕКГ чрез S-T сегмента и Т вълната.
 Ориз. 1 0. Процеси на възбуждане и реполяризация на миокарда 7. Разбрахме зъбите и интервалите, но какъв е нормалният им размер?
Ориз. 1 0. Процеси на възбуждане и реполяризация на миокарда 7. Разбрахме зъбите и интервалите, но какъв е нормалният им размер?
За да запомните стойността (височина или дълбочина) на основните зъби, трябва да знаете: всички устройства за запис на ЕКГ са настроени по такъв начин, че контролната крива, начертана в началото на записа, да е с височина 10 mm или 1 миливолт ( m V).
 Ориз. 1 1. Контролна крива и височина на основните ЕКГ зъби
Ориз. 1 1. Контролна крива и височина на основните ЕКГ зъби
Традиционно всички измервания на зъбите и интервалите се правят във втория стандартен проводник, обозначен с римската цифра II. В този отвод височината на R вълната обикновено трябва да бъде 10 mm или 1 mV.
 Ориз. 1 2. Време на ЕКГ лента
Ориз. 1 2. Време на ЕКГ лента
Височината на вълната Т и дълбочината на вълната S трябва да съответстват на 1/2-1/3 от височината на вълната R или 0,5-0,3 mV.
Височината на P вълната и дълбочината на Q вълната ще бъдат равни на 1/3-1/4 от височината на R вълната или 0,3-0,2 mV.
При електрокардиографията ширината на зъбите (хоризонтално) обикновено се измерва не в милиметри, а в секунди, например ширината на P вълната е 0,10 s. Тази функция е възможна, тъй като ЕКГ се записва с постоянна скорост на лентата. И така, при скорост на лентовото устройство от 50 mm/s, всеки милиметър ще бъде равен на 0,02 s.
За удобство при характеризиране на продължителността на зъбите и интервалите, запомнете времето, равно на 0,10 + - 0,02 s. В по-нататъшното изследване на ЕКГ често ще се позоваваме на това време.
Ширината на P вълната (за колко време синусовият импулс ще покрие и двете предсърдия с възбуждане) е нормална. 0,10 ± 0,02 s.
Продължителността на интервала P - Q (за колко време синусовият импулс ще премине атриовентрикуларната връзка) е нормална. 0,10 ± 02 s.
Ширината на вентрикуларния QRS комплекс (за колко време синусовият импулс ще покрие възбуждането на вентрикулите) обикновено е равна на: 0,10 ± 0,02 s.
Синусовият импулс за възбуждане на предсърдията и вентрикулите обикновено изисква (като се има предвид, че обикновено той може да достигне до вентрикулите само чрез атриовентрикуларната връзка) 0,30 ± 0,02 s (0,10 - три пъти).
Всъщност това е продължителността на възбуждане на всички части на сърцето от един синусов импулс. Емпирично е установено, че времето на реполяризация и времето на възбуждане на всички части на сърцето са приблизително еднакви.
Следователно продължителността на фазата на реполяризация е приблизително 0,30 ± 0,02 s.
Нека обобщим резултатите от първата преработена версия на ЕКГ. източници на вълни, интервали и сегменти на ЕКГ. ЕКГ нормално (физиологично).“:
1. Импулсът на възбуждане се образува в синусовия възел.
2. Движейки се по проводната система на предсърдията, синусовият импулс ги възбужда на свой ред. Алтернативното възбуждане на предсърдията се показва графично на ЕКГ чрез записване на Р вълната.
3. След атриовентрикуларната връзка, синусовият импулс претърпява физиологично забавяне в провеждането си и не предизвиква възбуждане на съседните слоеве. На ЕКГ се записва права линия, която се нарича изоелектрична линия (изолиния). Сегментът от тази линия между P и Q вълните се нарича P-Q интервал.
4. Преминавайки през вентрикуларната проводна система (Неговият пакет, десните и левите крака на пакета, влакната на Purkinje), синусовият импулс възбужда интервентрикуларната преграда, двете вентрикули. Процесът на тяхното възбуждане се показва на ЕКГ чрез регистриране на вентрикуларния QRS комплекс.
5. След процесите на възбуждане в миокарда започват процесите на реполяризация (възстановяване на първоначалното състояние на миокардиоцитите). Графичното показване на процесите на реполяризация води до образуването на S-T интервал и Т вълна на ЕКГ.
6. Височината на зъбците на електрокардиографската лента се измерва вертикално и се изразява в миливолта.
7. Ширината на зъбите и продължителността на интервалите се измерват хоризонтално върху лентата и се изразяват в секунди.
Допълнителна информация за първия брой на бюлетина:
1. Подробности за сегмента
Сегмент в електрокардиографията се счита за сегмент от ЕКГ кривата по отношение на нейната изоелектрична линия. Например S-T сегментът е над изоелектричната линия или S-T сегментът е под изолинията.  Ориз. 13. S-T сегмент над и под изолинията
Ориз. 13. S-T сегмент над и под изолинията
2. Концепцията за времето на вътрешното отклонение
Провеждащата система на сърцето, която беше обсъдена по-горе, е положена под ендокарда и за да обхване възбуждането на сърдечния мускул, импулсът, така да се каже, "прониква" в дебелината на целия миокард в посока от ендокарда към епикарда
 Ориз. 1 4. Пътят на импулса от ендокарда до епикарда
Ориз. 1 4. Пътят на импулса от ендокарда до епикарда
Необходимо е известно време, за да се покрие цялата дебелина на миокарда с възбуждане. И това време, през което импулсът преминава от ендокарда към епикарда, се нарича време на вътрешно отклонение и се обозначава с главна буква J.
Определянето на времето на вътрешното отклонение на ЕКГ е доста просто: за това е необходимо да се спусне перпендикулярът от върха на K вълната до пресечната й точка с изоелектричната линия. Сегментът от началото на Q вълната до точката на пресичане на този перпендикуляр с изоелектричната линия е времето на вътрешното отклонение.
Времето на вътрешно отклонение се измерва в секунди и е 0,02-0,05 s.
 Ориз. 1 5. Определяне на времето за вътрешно отклонение
Ориз. 1 5. Определяне на времето за вътрешно отклонение
Инна Измайлова
Тази публикация не е медицински учебник. Всички процедури за лечение трябва да бъдат съгласувани с лекуващия лекар.
Всички права запазени. Никоя част от тази книга не може да бъде възпроизвеждана под каквато и да е форма без писменото разрешение на притежателите на авторските права.
Най-лошото е, когато децата се разболеят. Откриха ни отворен овален прозорец, когато дъщеря ни беше на 12 години. Кандидатствахме в Института за защита на майчинството и детството в Киев, казаха ни, че „трябва да наблюдаваме“ и нищо по-конкретно. Но беше много обезпокоително, така че те търсеха информация. Книгата дойде навреме и е много достъпна и добре написана. Гледаме в бъдещето с оптимизъм, много благодаря на авторите!
Виталий Кравченко, Киев
А. С. Харитонов, 47 години

Книгата, която държите в ръцете си, е написана в съавторство от лекар и пациент.
Пациентът обаче не бях аз, а синът ми, при когото лекарят Инна Михайловна Измайлова откри сърдечни проблеми на рецепцията. Дойдохме с добро ЕКГ и нормални изследвания, за да оставим приемната карта за класове след лобарна пневмония. Ина Михайловна, като едва погледна ЕКГ лентата, пристъпи към физически преглед. И след дълго слушане тя каза: „Не вярвам на вашата кардиограма - трябва да я повторя. Да тръгваме веднага!" С д-р Измайлова се познаваме отдавна и топло като съседи. И в офиса този ден се видяхме за първи път: мълчалив специалист, който не допускаше възражения.
При втория опит ЕКГ-то регистрира аритмия, която лекарят улови с ухото си. След това имаше допълнителен преглед. То показа, че инфекцията не е ограничена до белите дробове, а е захапала сърдечната клапа. Когато се окаже, че детето има проблеми със сърцето, родителите са много уплашени. Синът, силен млад мъж, уверен в здравето си, също беше много депресиран. И започна дълго лечение на сърцето – орган, за който тогава не знаех почти нищо. И нашият лекар, между другото, не беше насочен към обяснения: „Повярвайте ми, това е сериозно. Но ние го грабнахме навреме - ще се лекуваме и всичко ще отмине. Изпълнете задачата, не се натоварвайте с излишни знания!
Просто исках да разбера колкото е възможно повече какво се случва. Термините "екстрасистол", "клапна регургитация" уплашени. Прегледът изглеждаше неразбираем, срещата беше странна. Трябваше да чета, разбирам, записвам, изучавам курса на „разумния пациент“. И тогава се научи да обяснява на сина си, защото поради невежество той „се провали“ на тестовете, беше притеснен. Сърцето от вълнение първоначално бие твърде бързо и изследванията при допълнително натоварване стават неприемливи. Когато станахме по-мъдри, ритъмът се нормализира: знаещ човек е спокоен не само по време на изпита, но и в диагностичната зала.
За моя изненада, след известно време успях „умело“ да успокоя болен колега. Неприятните симптоми в областта на сърцето й изглеждаха ужасен предвестник, защото родителите й (и двамата!) починаха рано поради сърдечно заболяване. Убедих моята колежка да остави настрана страха и да отиде с мен на лекар, тя се пошегува: „Докторът ще излекува и аз ще ви кажа как и защо!“
Веднъж нежно упрекнах Инна Михайловна, че каза, че безразличните и необразовани пациенти отдавна са изчезнали. И че не е достатъчно да ни лекуват, трябва още да лекуваме! И тя горчиво отговори, че времето, определено за приемане на пациента, крайно липсва. „Така че, докторе“, попитах аз, „необходимо е да се пишат книги за пациенти, а не само за колеги и студенти!“
От този разговор получих идеята да създам бележки за аритмията: какво трябва да знаете за сърцето си, така че, от една страна, да не развиете хипохондрик в себе си и, от друга страна, да не проявявате небрежност . Всеки човек изпитва аритмия и при всеки човек тя може да надхвърли нормалните граници след банална инфекция или стрес. Гръдният кош пази сърцето от сътресения, а от всичко останало трябва да се предпазим самите ние - с разумно отношение. Бях очарована от работата по записките и когато бяха готови, ги показах на д-р Измайлова. За моя приятна изненада тя се зае с уточняването, корекцията и в крайна сметка ги нарече достоен научнопопулярен материал. Тези бележки вече са разширени в истинска книга. И това не е заслуга на пациента, а на лекаря, който систематизира сърдечните заболявания и обясни на читателя най-важното - всяка възможна патология! На тези страници се проведе лекарство, тоест разговор, на който не се отделя време при назначаването на терапевт, кардиолог, аритмолог. Такъв разговор е важен за всички, защото всеки има сърце.
В медицинската статистика има такова нещо като сърдечно-съдов риск . свързан не толкова със сърцето, колкото с полово-социалния фактор. У нас този риск е много висок. И най-постижимият начин за намаляване е нашето осъзнаване, разбиране на нашето сърце. Говорейки строго и сериозно, колкото и високо да е медицинското обслужване, ние самите можем да обслужваме сърцето си много по-добре, просто трябва да го знаете!
Работете върху грешките
Изключителният американски кардиолог Пол Дъдли Уайт, който по време на размразяването на Хрушчов стана чуждестранен член на Академията на медицинските науки на СССР, положи много усилия в областта на превантивната кардиология. Сред основните му трудове е монография за характеристиките на сърдечно-съдовите заболявания при младите хора, за възможностите и методите за удължаване на живота до дълбока старост. Д-р Уайт има една поговорка, която през 60-те години можеше да се превърне в мото на всеки отдел по здравеопазване, ако не беше заклеймила Уайт като човек на вярата: Сърдечни заболявания преди 80-годишна възраст – не божие наказание, а следствие от собствени грешки!
Ако ви се стори, че следният е познат и скучен списък с лоши навици, от които трябва да се отървете, критики към бързото хранене, чести нощни бдения и призиви за незабавно упражнение - като цяло сте близо до истината. Вие сте човек с желязна логика и днес очевидно (или психически) сте на прав път - не ви подтиквам? за какво!
Но има и скрити неравности, неравности, коварни капани по правилния път, чието съществуване не може да се предвиди, защото собственото ни тяло ги маскира, изключвайки инстинкта за самосъхранение. И нищо не може да се направи по въпроса: тялото придобива опит не по-рано, отколкото ние самите придобиваме опит. И той е по-издръжлив от нашия! Чрез невероятни волеви усилия понякога преодоляваме „мъртвата точка” при физическо натоварване, изпитваме задух, стягане в гърдите, усещаме пулсирането на кръвоносните съдове в главата. Бягаме с всички сили, изглежда, че сме на път да паднем, искаме да излезем от състезанието - и тялото изведнъж отваря „втори вятър“! Позволява ви да бягате и създава илюзията за безкрайни резервни възможности.
От време на време в медиите се появяват съобщения за абсурдната смърт на неоправдано самоуверени млади хора: един ентусиаст работи няколко дни без почивка, друг спечели бирен фестивал с цената на живота си, третият беше страстен фен на спорта и пожертва нощен сън за една седмица в името на страстта. Някои известни артисти, поради натоварения график на представления и снимки, се довеждат до инфаркт на 30-годишна възраст. И дори силни хора, шампиони на спорта и любимци на публиката, понякога, сякаш съборени, падат точно на спортната арена - сърцето изчерпва възможностите си.
Сред хората на средна възраст внезапното заболяване, водещо до инвалидност или смърт, в повечето случаи е свързано с проблеми на сърдечно-съдовата система. И това въпреки факта, че 90% от случаите на внезапна смърт на здрави, умни, енергични хора могат да бъдат предотвратени! Тялото им, най-вероятно, природата е проектирано за 100 години. Но в човешките изчисления на ежедневната физическа активност се промъкна грешка. Сериозна грешка, водеща първо до силна умора, постоянна сънливост, след това до сърцебиене, едва забележими спадове на пулса и накрая до фатален инфаркт.
При състояния, които „могат да бъдат пренебрегнати“, ние се стимулираме с кафе или модерни тинктури от женшен, джинджифил „за прилив на сила“. Всъщност, за да изостри недостатъчността на сърдечния ритъм. Всяка минута някой на земята става жертва на такива грешки, които кардиолозите безкористно се опитват да коригират. Защото те знаят със сигурност: не Божието наказание падна върху човека, а резултат от неразбиране, неразбиране на собственото сърце - и човек трябва да се бори за живота.
Ето един интересен факт за вас! Повечето от органите на тялото използват само една четвърт от кислорода, доставен от кръвта, за хранене. Сърцето консумира три четвърти от кислорода от кръвта на коронарните артерии. Той е три пъти по-силен от другите органи и системи, зависи от достатъчен газообмен и хранене. А сега помислете за това, че умореният или болен организъм не е в състояние нито да храни сърцето ни в нужния обем, нито да осъществява нормалната му нервна и хормонална регулация.
От друга страна, сърцето е в състояние да дава меки сигнали за заболяване на свързани органи, за умора на мозъка за доста дълго време, докато работи в правилната степен. Тези сигнали трябва да бъдат уловени навреме и да се научите как да реагирате на тях адекватно: внимателно, бързо и без излишна паника. Трябва да реагирате още по-бързо на сърдечните сигнали за собствената си патология, тъй като това са спешни състояния. За да направите това, не е нужно много - да познавате сърцето!
Никога не е рано да се запознаем с работата на най-неуморния орган от нашето тяло, да го разберем и да станем негов приятел. Докато сърцето все още издържа, не е твърде късно да преодолеем последствията от миналите си грешки. Докато сме живи, каквито и болести да имаме, все още има време да помогнем на едно уморено сърце да се възстанови и да удължим възрастта си. Как да стане това, ще научим на страниците на тази книга!
Глава 1. Всеки изпитва аритмия
Кажете на сърцето си "чука равномерно!" също толкова безнадеждно, колкото да си забраниш да обичаш, да се тревожиш, да се радваш, да бягаш, да скачаш и всъщност да живееш – интересно и пълноценно. Сърцето винаги работи в съответствие с физическото и психическото състояние на човека. Това състояние е много променливо, така че през целия живот ние изпитваме аритмия от време на време.
Определени видове аритмия могат да бъдат класифицирани като "козметични", те не се нуждаят от лечение, ако не ни причиняват неудобства. Нека да разберем кой пулс е в рамките на нормалния диапазон и кой показва проблемни ситуации в тялото.
Синусовият ритъм е нормален
Ако някога сте имали електрокардиограма, можете да прочетете нейния препис синусов ритъм . Това е най-правилният ритъм и ето защо. В сърцето е изолиран специален възел, наречен "синусов възел", който дава електрически импулс на сърдечната дейност. Преминавайки покрай нервните влакна, електрическият импулс предизвиква свиване на сърдечния мускул. На фиг. 1 можете да видите къде се намира този възел: при вливането на празната вена в дясното предсърдие. Представата за възел само ще задоволи любопитството на повечето от нас: рядко се случва пейсмейкърът да бъде изместен от синусовия възел. Въпреки че, за съжаление, това се случва и изисква решение на проблема. Ще говорим за това от време на време.

Ориз. един.Пейсмейкъри
При синусов ритъм нормалната сърдечна честота (HR) за възрастен е 60-90 удара в минута и дори 100 удара не са голямо нарушение. При децата нормата е много по-висока - до 140 удара.
Нека преброим правилно пулса!
Правилното измерване е да броите ударите в продължение на 2 минути. Полученият резултат трябва да бъде разделен на две, това ще бъде средната сърдечна честота за 1 минута.
И така, измерените сърдечни удари, които не надвишават установените граници, показват, че тялото е в покой, "окабеляването" на сърцето не е нарушено, сърцето работи нормално. Ако пулсът надвишава 100 удара в минута, сърцето бърза, но в същото време бие ритмично - имаме тахикардия. Но това е редовна ситуация, физиологично тахикардията може да се прояви ежедневно!
„Пламен мотор“ се подчинява на закона на автоматизма
От гледна точка на човек, далеч от медицината, сърцето изпълнява една функция - то е непрекъсната кръвна помпа. Тези, които сериозно изучават възможностите на сърцето, казват, че то е надарено с функциите на автоматизма, възбудимостта, проводимостта, контрактилитета и някои други. Всички функции са взаимосвързани и е невъзможно да се отдели основната. Автоматизъм - това е способността на сърцето ни, без никакви външни влияния, да се свива ритмично и последователно, секунда след секунда, ден след ден, десетилетие след десетилетие. А причината за автоматизма все още е загадка!
AT миокарда (както се нарича сърдечният мускул) има три центъра на автоматично възбуждане (фиг. 1):
Синусов възел, разположен в стената на дясното предсърдие, генерира импулси с честота 60-90 единици в минута. то пейсмейкър от първа поръчка .
Атриовентрикуларният възел в основата на дясното предсърдие и в междупредсърдната преграда има честота на самовъзбуждане 40-60 пъти в минута. то втори ред пейсмейкър .
Вентрикуларни центрове на автоматизма ( пейсмейкър от трети ред ) работят с честота 30 пъти в минута.
Законът за автоматизма, на който се подчинява сърцето, е, че пейсмейкърът с най-висока честота на самовъзбуждане определя ритъма на сърцето. И това е синусовият възел! Ако ритъмът е нарушен, но пейсмейкърът остава в синусовия възел, се говори за синусова тахикардия . повишен сърдечен ритъм, който е познат на всеки човек. Или около синусова брадикардия (рядък пулс), той е присъщ на сърцето на спортистите. Случаите на изместване на пейсмейкъра от синусовия възел могат да бъдат открити на електрокардиограмата случайно. Но те изискват внимание, тъй като са резултат от поражението на пейсмейкъра от първи или втори ред.
Всеки анормален сърдечен ритъм се нарича аритмия . има дори част от кардиологията, наречена аритмология. Ще се съсредоточим основно върху онези проблеми, с които пациентът се сблъсква за първи път – за да предотвратим, от една страна, излишни притеснения. И от друга страна, за да се предотврати невнимание по отношение на сериозна аритмия, която не дава субективни усещания.
Миокардът, сърдечният мускул, за разлика от другите мускули на тялото, се отпуска само за част от секундата. По време на човешкия живот той извършва 2,5 милиарда цикъла свиване-отпускане.
Сърдечната честота и обемът на кръвната фракция се регулират от два механизма. Главен сред тях е централната нервна система. Той работи автоматично и кара сърцето да се свива в необходимия ритъм, дори когато спим. Едната група от нервната мрежа ускорява пулса, а другата го забавя.
Вторият механизъм на регулация е чрез хормоните. Адреналинът, хормон от надбъбречните жлези, кара сърцето да бие по-бързо. Така повишава готовността на организма за действие. Свръхактивната щитовидна жлеза причинява постоянно ускоряване на пулса и уморява сърцето. Намалената функция на щитовидната жлеза неоправдано забавя пулса, в резултат на което човек замръзва дори в топла стая.
Кога тахикардията изисква лечение?
Каквато и да е природата на тахикардията (физиологична или патологична, т.е. болезнена), тя е само симптом. Физиологичната тахикардия е нормална реакция на сърцето към физическа активност, нормална реакция на освобождаването на хормони на радостта или стреса в кръвта. 10 минути след тренировка пулсът трябва да влезе в нормален ритъм, ако натоварването не е непосилно. Спортните тренировки, които претоварват сърцето, трябва да бъдат намалени, в противен случай те няма да донесат никаква полза за тялото.
За да определите максималната си сърдечна честота (HR), извадете възрастта си в години от 220. Ако сте на 40 години, максималната ви сърдечна честота не трябва да надвишава 180 удара в минута.
Тахикардията по време на тренировка трябва постепенно да се увеличава и постепенно да изчезне. Не забравяйте, че здрав човек, който изпълнява възможно натоварване, се нуждае от не повече от 5 минути, за да нормализира сърдечната честота! Превишаването на това време показва непоносимо натоварване или неизправност в тялото.
Тахикардията задължително се придружава от повишаване на телесната температура: при повишаване на телесната температура с 1 градус сърдечната честота се увеличава с 8-10 удара в минута. Температурата се нормализира и тахикардията ще изчезне.
Патологичната тахикардия възниква без видима причина и значително влошава качеството на живот. Ако внезапно започнете да причинявате сърцебиене, което не спира след 15 минути, трябва да се консултирате с терапевт. Особено неприятна е тахикардията, която се проявява с обсесивни чести инсулти в покой, неочаквано и е придружена от изпотяване, замаяност, болка в гърдите, чувство на страх и понякога припадък. Такива симптоми изискват идентифициране на причината, а списъкът с възможни причини е дълъг.
Заболявания на щитовидната жлеза.
Анемия, нисък хемоглобин в кръвта.
Постоянен прием на стимулиращи лекарства (атропин, кофеин, аминофилин).
Отравяне от всякакъв вид.
Дихателна недостатъчност, остра или хронична.
Повишаване на кръвното налягане.
Вродени сърдечни дефекти; съдова атеросклероза, водеща до недохранване на миокарда (сърдечния мускул).
Възпаление на миокарда.
Исхемична болест на сърцето, включително остри състояния: сърдечна недостатъчност, ангина пекторис, инфаркт на миокарда.
Ако причините за тахикардия не са свързани с работата на сърцето и кръвоносните съдове, тя ще изчезне след лечението на основното заболяване. В други случаи кардиолог ще започне да работи с тахикардия, тъй като аритмията е отговор на намаляване контрактилитет на сърцето . Тоест сърцето изпълнява работата си в тялото в правилното количество, но само поради чести контракции, а не поради силата на натиска. И чрез субективни усещания изисква помощ от нас.
В някои случаи тахикардията изисква линейка или спешна помощ. Пулсът понякога е такъв, че става невъзможно да се преброят ударите. Пейсмейкърът е изместен от синусовия възел и само лекар на линейка, въз основа на резултатите от електрокардиограма, може да определи какъв е характерът на тахикардията: предсърдно, камерно. Пристъпът на тахикардия в такива случаи се проявява с пароксизми (чести пикови повторения), трябва да се елиминира незабавно. И в бъдеще да се занимава с лечение на сърцето или кръвоносните съдове.
Пристъпи на ускорен сърдечен ритъм, които са придружени от замаяност, потъмняване в очите, болка в сърцето, слабост, гадене - това е пароксизмална тахикардия. Трябва да се обадите на линейка!
Спрете инфаркт. Как да четем ЕКГ и да се грижим за сърцето си
За съжаление трябва да признаем, че причините за сърдечната проводимост и ритъмните нарушения често остават неизвестни. Първо, защото обикновено има няколко причини за това. Второ, тъй като функциите на сърцето все още не са достатъчно проучени, има твърде много фактори, които влияят на работата му. Но рисковите групи се идентифицират статистически и не предизвикват съмнения. Също така няма съмнение, че здравословният начин на живот играе важна роля за поддържане на нормалната проводимост на сърцето.
Типични оплаквания при проводни нарушения
В началните етапи оплакванията в нарушение на проводимостта не се различават от оплакванията в нарушение на автоматизма или възбудимостта на сърцето. Следователно всяко състояние изисква задълбочено изследване. Най-често характерът на оплакванията е такъв.
Палпитации (силни и ускорени сърдечни удари). Такива оплаквания са характерни за тахикардия.
Периодична "загуба" на поредната контракция, която може да се улови и субективно и обективно, ако измервате пулса за 2 минути.
Сърцебиенето може да бъде придружено от замаяност или припадък в резултат на хипоксия, тоест недостатъчно снабдяване на мозъка с кислород с кръв.
Болка в областта на сърцето, често от типа на ангина пекторис: парене зад гръдната кост, задух при нормално усилие. Прочетете какво е ангина пекторис и какви са нейните прояви в глава 4. Ангина пекторис и коронарна атеросклероза .
Аритмии в нарушение на проводимостта на сърцето
В началото на този раздел вече се запознахме с понятията синусова тахикардия и синусова брадикардия. Тези ритъмни нарушения възникват в синусовия възел, т.е. те са свързани с нарушение на автоматизма, но не са свързани с нарушение на проводимостта и възбудимостта. Тахикардиите със супресия на синусовия възел са предсърдна и камерна тахикардия. Прочетете за тях в раздела Добавяме само, че при нарушение на проводимостта са характерни не само краткотрайни пароксизмални тахикардии (както при нарушение на възбудимостта), но и постоянни несинусови тахикардии, които продължават повече от шест месеца.
Сега ще говорим за най-опасните аритмии, причинени от нарушена проводимост на сърцето: трептене и трептене на сърдечните отдели.
предсърдно мъждене
На латински предсърдното мъждене се нарича красноречиво: „лудост на сърцето“. Лекарите от древността са го наричали така, без да знаят, че при тази патология ефективният синусов ритъм е нарушен и сърцето не може да изхвърли достатъчно кръв. Предсърдията работят не само несинхронно, но и напълно произволно, трептят и „мигат“. След предсърдията вентрикулите започват да се свиват неравномерно и бързо.
Рискова група
предсърдно мъждене (трептене, или предсърдно мъждене ), за съжаление, е познат от първа ръка на много редовни пациенти на кардиолози.
При 40-50 годишните предсърдното мъждене не се среща често, след 60 години рискът се увеличава многократно. И в напреднала възраст всеки десети е имал пристъп на предсърдно мъждене, което е свързано с постоянно влошаване на патологията на кръвоносните съдове и сърцето. Хипертонията често е в основата на предсърдното мъждене, тъй като повишеното налягане разтяга камерите на сърцето и предсърдията.
Свръхактивната щитовидна жлеза (тиреотоксикоза) и злоупотребата с алкохол могат да доведат до предсърдно трептене в ранна възраст. Важна роля играе и наследственият фактор.
За развитието на аритмия отключващият фактор често е електролитен дисбаланс.
Ако по време на грип или остра респираторна вирусна инфекция пациентът се поти много, но не компенсира загубата на течности с пиене, тялото бързо губи калий. Такъв дисбаланс по принцип увеличава риска от аритмии, включително риска от предсърдно мъждене!
Симптоми на предсърдно мъждене
Субективните усещания при предсърдно мъждене варират значително. Възрастните пациенти може да не изпитват дискомфорт. Предсърдното трептене се определя случайно на ЕКГ.
При други пациенти сърдечната честота достига 200 удара, появява се слабост до припадък. Понякога в продължение на няколко дни човек пренебрегва безпричинната умора, задух, безпокойство и търси помощ само ако почувства тъпа болка в гърдите или рязко спадане на кръвното налягане.
Ако предсърдното мъждене настъпи пароксизмално, то се нарича пароксизмално предсърдно мъждене .
Последици и усложнения
При предсърдно мъждене камерите на сърцето се свиват несинхронно, кръвта в тях може да стагнира. Това създава условия за образуване на съсиреци, които при свиване на сърцето могат да бъдат изхвърлени в кръвта. Последствията зависят от това дали е възможно да се диагностицира усложнението навреме и да се разтвори кръвният съсирек. В противен случай тя ще се превърне в кръвен съсирек, който блокира всеки съд.
Приемът на значително количество алкохол многократно увеличава риска от развитие на предсърдно мъждене.
Има тъжна статистика за увеличаване на хоспитализацията на мъже на млада и средна възраст с пристъпи на предсърдно мъждене след новогодишните празници. Безсънната нощ и прекомерната консумация на алкохол извеждат от работа синусовия възел и създават условия за нарушение на проводимостта на сърцето.
В повечето случаи лекарите успяват да облекчат атаката, тъй като кръвоносните съдове на младите мъже не са износени. Все пак има причина да помислим за здравословен начин на живот!
При възрастни хора, чиито кръвоносни съдове са засегнати атеросклероза (прочетете за атеросклерозата в Глава 4 Ангина пекторис и атеросклероза на коронарните съдове), съществува висок риск от запушване на мозъчните съдове. Следователно, при предсърдно мъждене, заедно с антиаритмични лекарства, се предписват антикоагуланти (лекарства, които разреждат кръвта).
предсърдно трептене
Предсърдното трептене е ритъмно нарушение, което почти винаги е свързано със съществуващи патологии на сърдечния мускул: ревматични заболявания, миокардит, митрална болест на сърцето, хронична коронарна болест на сърцето (прочетете за всички тези патологии в следващите глави на книгата), фиброзни промени в синусовия възел (тогава присъства в точката на влизане на празната вена в дясното предсърдие).
Трептене се проявява чрез редовни (ритмични) предсърдни контракции с честота до 350 в минута. На фиг. 10 е запис на предсърдно трептене.

Ориз. десет.ЕКГ запис за предсърдно трептене
Предотвратяването на тази аритмия може да бъде само навременното лечение на основното сърдечно заболяване. Освен това почти винаги има време за това. Погледнете таблицата и се уверете, че за щастие този тип аритмия не може да се нарече „млада“!
маса 1
Честотата на поява на предсърдно мъждене

Трептене (фибрилация) на вентрикулите
Такова огромно нарушение на ритъма като трептене или вентрикуларна фибрилация на сърцето, без спешна сърдечна помощ, води до смърт. Отключващият фактор за камерно мъждене е камерната тахикардия, за която можете да прочетете в раздела Възбудимост ... / Как да хванем екстрасистол. 24 часово Холтер мониториране.Вентрикуларната фибрилация винаги е свързана с тежка сърдечна патология. Тежестта на аритмията се дължи на липсата на пълно свиване на всички камери на сърцето, което води до ниско кръвоснабдяване на жизненоважни органи. Както и висок риск от сърдечен арест.
И вече няма да говорим за тази аритмия само защото не е първично нарушение, не може да се появи изведнъж. При адекватно лечение на сърдечни заболявания лекарят определено ще предотврати камерното мъждене.
Сърдечни блокове
Случва се при запис на ЕКГ на профилактичен медицински преглед лекарят да напише „блокада“ в заключението. И в същото време човекът дори не подозираше, че е болен, нямаше субективни усещания. Но най-често когато сърдечни блокове има нарушение (забавяне) на сърдечния ритъм и усещане за "загуба" на пулса.
Блокади, т.е. нарушение на провеждането на импулс по нормалните пътища, могат да възникнат при всяко увреждане на сърдечния мускул (миокарда). Такива наранявания включват ангина пекторис, миокардит, кардиосклероза, хипертрофия на сърцето . Нито една от тези патологии няма да бъде оставена без внимание в следващите глави.
При спортисти може да възникне блокада при прекомерно натоварване на сърдечния мускул. Има и наследствена предразположеност към блокади. Тези пациенти, които вече са запознати с това заболяване, са запознати с такава класификация.
Блокада 1 степен -импулсите се извършват със значително закъснение.
Блокада от 2-ра степен, непълна -някои импулси не се изпълняват.
Блокада 3 градуса, пълна -импулсите изобщо не се провеждат. Ако импулсите не се провеждат към вентрикулите, сърдечната честота може да спадне до 30 в минута или по-малко. Когато интервалът между контракциите достигне няколко секунди, възниква "сърдечен синкоп", възможни са конвулсии. Без медицинска помощ, за съжаление, такава блокада ще доведе до смърт.
Интраатриална блокада наречено нарушение на провеждането на импулса по предсърдните пътища, често това води до асинхронна работа на дясното и лявото предсърдие. Състоянието не е толкова опасно, колкото вентрикуларният блок. Блокадите на отделни клонове на проводната система на сърцето по принцип не изискват специално лечение, те само показват определена патология. При успешно лечение на сърдечна патология, симптом като блокада от 1 или 2 градуса изчезва. Или целенасочено се премахва с лекарства.
Диагностика на блокади
ЕКГ (електрокардиограма) дава възможност да се оцени работата на сърцето само по време на изследването. И блокадите могат да се появят периодично - това е коварството на такива състояния! За откриване на преходни блокади се използва 24-часов холтер мониторинг. Можете да прочетете повече за това в раздела Възбудимостта е друга функция на сърцето / ... Как да хванем екстрасистол. 24 часово Холтер мониториране.
Понякога е необходима ехокардиография за изясняване на диагнозата. Ще се спрем подробно на този вид изследване, след като обясним често срещаната блокада на разклоненията.
Блокада на краката на снопа на His
Ако чуете от кардиолог сложното наименование "атриовентрикуларен възел", това е обозначението на атриовентрикуларния възел на латински (atrium - предсърдие и ventriculus - камера). Нарича се сноп проводящи влакна, идващи от атриовентрикуларния възел пакет Негов. кръстен на известния немски анатом Вилхелм Гиес, чуждестранен член на Академията на науките в Санкт Петербург.
В края на 19-ти век д-р Гийс изследва микроскопичната структура на сърцето и описва 20-сантиметров сноп проводящи влакна, които карат вентрикулите на сърцето да се свиват своевременно и синхронно.
Снопът на His е разделен на дясно и ляво краче, отивайки към двете половини на сърцето (фиг. 11). Наричат се нарушения на преминаването на електрически импулс по дължината на снопа His блокада на пакетния клон . Блокадите се отразяват в ЕКГ. Понякога те изкривяват електрокардиограмата толкова много, че затрудняват диагностицирането на сърдечна патология.

Ориз. единадесет.проводна система на сърцето
Блокада на десния крак на Хисовия сноп
Ако човек се чувства добре и електрокардиограмата фиксира непълна блокада на десния крак на пакета His, това е вариант на нормата. Най-вероятно кардиографски ефект, регистриран случайно или причинен от възбуждане на нервната система. При незначителни субективни усещания на пациента може да се предположи, че има така наречените електролитни нарушения. Тоест на организма му липсват микроелементи калий и магнезий. Този проблем е лесен за отстраняване - лекарят ще предпише подходящите лекарства и ще ви посъветва да ядете сушени плодове, богати на калий (стафиди, кайсии, смокини).
Пълната блокада на десния крак може да бъде причинена от вродени или придобити сърдечни дефекти ( стеноза на митралната клапа . например прочетете за това в Глава 3 Промени на митралната клапа), исхемична болест на сърцето, остър миокарден инфаркт (Прочетете повече за тези патологии Глава 4).Пълна блокада може да възникне при хора без сърдечно заболяване, но причината за състоянието ще трябва да се установи, тъй като трябва да се възстанови нормалната проводимост на системата.
Блокадата на единия крак на неговия сноп (ляв или десен) не е животозастрашаваща. Тъй като импулсът в заобиколен път все още ще принуди вентрикулите на сърцето да се свият.
Като независима проява, която не е свързана с патология на сърцето, блокадата на краката на снопа His може да бъде открита само на ЕКГ. И през повечето време не изисква никакво лечение.
Не се страхувайте, че по време на пълната блокада на десния крак на неговия сноп, дясната половина на сърцето спира да работи! Възбуждането към него се предава по заобиколен път: спасителният импулс идва от лявата половина на сърцето. Сложността на тази ситуация се крие във факта, че лявата камера се свива първо, а след това импулсът на свиване бавно се предава на дясната камера. Обикновено вентрикулите трябва да се свиват едновременно и бързо, а при непълна блокада забавянето на импулсната проводимост е едва забележимо или изобщо не е значително.
При висока сърдечна честота понякога се проявява блокада на дясното краче на Хисовия сноп, което се нарича тахизависима блокада (т.е. зависи от тахикардия). Веднага щом се премахне тахикардията, блокадата на сърцето също ще изчезне.
Блокада на левия крак на неговия сноп
Блокадата на левия крак на снопа His (пълна или непълна) винаги е свързана с увреждане на сърцето. Може да означава инфаркт на миокарда, кардиосклероза, хипертрофия (разширяване) на лявата камера, придобити сърдечни дефекти, миокардит. Всички тези заболявания са описани в следващите глави на книгата.
Друга причина за блокадата може да бъде нарушение на калциевия метаболизъм в организма и калцификация (промяна в клетъчната структура) на проводната система на сърцето.
За съжаление, ако и двата крака на Хисовия сноп са напълно блокирани, състоянието се приравнява на блокада от 3-та степен. Единственият начин за премахване на блокадата в този случай е имплантирането на пейсмейкър.
Ехокардиография или ултразвук на сърцето
Слово ехокардиография се състои от три думи: "ехо", "сърце" и "образ". И точно характеризира метода на изследване, който се основава на улавяне на ултразвукови сигнали, отразени от тъканите и структурите на сърцето. Тези сигнали се преобразуват в изображение на монитора. Проучването позволява на лекаря да оцени размера на сърцето и неговите структури - вентрикули, предсърдия, междукамерни прегради, дебелината на миокарда на вентрикулите, предсърдията. С помощта на ECHO (с други думи, Ултразвук на сърцето ) разберете състоянието на сърдечните клапи, състоянието на перикарда и ендокарда съответно на външната и вътрешната сърдечна мембрана (прочетете за всички видове патологии на сърдечните структури в следващите глави).
Измерванията и специалните изчисления дават точна представа за масата на сърцето, неговата контрактилност, обема на изхвърлената кръв. ECHO се използва по време на сърдечни операции - през съдовете се вкарват специални сонди, които ви позволяват да наблюдавате работата на сърдечните клапи. Днес кардиолозите разполагат с няколко вида ехокардиографски изследвания. Един тип ви позволява да анализирате движението на сърдечните структури (атриуми, вентрикули, клапи) в реално време. Другият ви позволява да определите скоростта на движение на кръвта и турбулентността на кръвния поток ( доплер ехокардиография ). Смята се, че ЕХО е пълно, ако се използва методът на Доплер за определяне на скоростта на кръвния поток в различни части на сърцето и кръвоносните съдове.
За съжаление, ECHO не може да се направи при пациенти, страдащи от затлъстяване и емфизем (различни белодробни лезии, които водят до прекомерното им напълване с въздух).
Какво се определя с помощта на доплерова ехокардиография
Методът за изследване на сърцето получи името си от ефекта на Доплер. Ефектът е открит в областта на физиката и същността му е следната. Ако ултразвукова вълна се отрази от движеща се структура, честотата на вълната се променя: веднага щом структурата се приближи до преобразувателя, скоростта се увеличава и когато се отдалечава, тя намалява. И колкото по-бързо се движи обектът, толкова повече се променя честотата на вълната.
Като цяло нищо сложно, но има много ползи за кардиологията! В крайна сметка кръвният поток е самата структура, чиято скорост трябва да се определи.
С помощта на ECHO такива нарушения могат да бъдат диагностицирани.
Промяна в дебелината и нарушение на движението на клапите, което води до тяхната стеноза, пролапс, недостатъчност ( Глава 3/Придобито сърдечно заболяване).
Клапна стеноза поради промени в клапите, образуване на сраствания, удебеляване или скъсяване на хордите (свързващи елементи).
Ревматични деформации, ендокардит ( Глава 2 / Възпаление на вътрешната обвивка на сърцето).
Вродени малформации, кардиомиопатии ( Глава 3 / Вродени сърдечни пороци).
Повечето неоплазми (тумори), които включват сърцето и перикарда (външната обвивка на сърцето).
Какво ще каже биохимията на кръвта при аритмии
При стабилна аритмия се извършва пълна кръвна картина за определяне на съдържанието на хемоглобин. При ниско ниво на хемоглобина се изследва допълнително концентрацията на желязо в кръвта. Не забравяйте да направите биохимичен кръвен тест за съдържанието на електролити като калий, магнезий, калций. Липсата на тези елементи в организма може да провокира аритмия. При тежки пристъпи на аритмия, ангина пекторис се определя съдържанието на отделни ензими, органични ускорители на биохимичните процеси. Това ви позволява да изясните диагнозата. И сега ще анализираме последователно какво дава всеки индикатор.
Хемоглобин
Хемоглобин – това е червен кръвен пигмент, съдържащ желязо, той е основният компонент на еритроцитите, червените кръвни клетки. Хемоглобинът доставя кислород до клетките на тялото, а въглеродният диоксид носи за почистване. Намаленият хемоглобин при желязодефицитна анемия провокира тахикардия, тъй като сърцето трябва да работи по-бързо, за да снабди правилно тъканите с кислород. Представете си в какво затруднение се намира миокардът, ако самият той страда от недостиг на кислород.
Обикновено кръвта на мъжете съдържа хемоглобин в количество 130 – 160 g / l, при жените нормата е под 120 – 140 g/l (по новите стандарти 12 – 14 и 13 – 16 g%).
Калият играе важна роля в редица процеси, протичащи в нашите органи и тъкани. Сред тези процеси: нормализиране на сърдечния ритъм и поддържане на нормално кръвно налягане; корекция на водния баланс; влияние върху работата на мускулите (включително миокарда) и нервните влакна. Няма складиране на калий в тялото – това трябва да се помни. Всички горепосочени функции ще бъдат намалени в резултат на недостиг на калий. Въпреки това, излишъкът от калий може да провокира камерна тахикардия. Прекомерното натрупване на калий в кръвта обаче не е свързано с необмислено преяждане на храни, съдържащи калий (предимно сушени плодове), а с неправилен метаболизъм. Ако се установи излишък, тогава ще е необходима корекция на потреблението. Нормата на съдържание на калий е 3,5 – 5,5 mmol/l.
Много може да се каже за ролята на калция в нашето тяло. В допълнение към факта, че калций – елемент от костната тъкан, той участва в мускулната контракция, съсирването на кръвта, усвояването на желязо, регулира сърдечната честота. Нормата на съдържание на калций е 2,2 – 2,55 mmol/l.
Магнезият участва активно в работата на сърцето. С негова помощ се контролира антистрес механизмът и се предотвратяват инфаркти. Нормата на съдържанието на магнезий е 0,65–1,03 mmol / l.
Ако сте назначени за кръвен тест за магнезий, трябва да се подготвите за него. Седмица преди вземането на кръв се спират магнезиевите лекарства, които се предписват превантивно за тахикардия. В деня преди вземането на кръв е необходимо да се изключи алкохолът и да се намали физическата активност.
Железните йони са част от хемоглобина в кръвта. Основните процеси, в които участва желязото, са дишането и хемопоезата. Недостигът на желязо в хемоглобина се нарича желязодефицитна анемия. Характеризира се със задух, сърцебиене, мускулна слабост и много други проблеми. Нормата на съдържанието на желязо зависи от нормата на хемоглобина (тоест се вземат предвид възрастта, пола и дори физиката). Необходимостта от постъпване на желязо в тялото при жените е 2 пъти по-висока от нуждата при мъжете поради менструална загуба на кръв. Между другото, жените са много по-склонни да получат функционална тахикардия, отколкото мъжете. Нормите за съдържание на желязо са 8,95–28,7 µmol/l (за мъже) и 7,16–26,85 µmol/l (за жени).
Подготовката за кръвен тест за съдържание на желязо е следната: ако преди това са били предписани препарати, съдържащи желязо, една седмица преди вземането на кръвна проба, трябва да спрете да я приемате,
Глава 2 Не, в сърцето ми!
От древни времена хората страдат от сърдечни заболявания. Историята на медицинската наука има безценна възможност да изучава египетските мумии. Техните компютърни изследвания показват, че сърдечните заболявания са често срещани в Египет, въпреки факта, че в онези дни животът е бил в хармония с природата. Египетските лечители предсказаха значението на сърцето в тялото. В така наречения папирус на Есберс (от немски египтолог на име Георг Есберс), датиращ от 17 век пр.н.е.? има запис: „Началото на тайните на лекаря е познаването на хода на сърцето, от който съдовете отиват към всички членове, за всеки лекар, всеки свещеник на богинята Сохмет, всеки екзорсист, докосвайки главата, шията, ръцете, длани, крака, докосва сърцето навсякъде. Съдовете се насочват от него към всеки член ... "
Но само 12 века по-късно великият Хипократ описва структурата на сърцето като мускулест орган. Близо до реалността, той формира представа за сърдечните вентрикули и големите съдове, простиращи се от сърцето.
Ако днес чуете за влакната на Пуркине или атриовентрикуларния сноп на His от кардиолог, това е съвсем скорошна история. В края на 19 век чешкият физиолог Ян Евангелиста Пуркине изследва специфичните мускулни влакна, които провеждат възбуждане в сърцето. Така е открита проводната система на сърцето. През следващите 50 години бяха открити пейсмейкърите, за които говорихме в Глава 1 / Всеки изпитва аритмия. Интересното е, че пейсмейкърът от първи ред (синусовият възел, за който вече говорихме доста) беше открит последен!
Ето откъс от книгата.
Само част от текста е отворен за свободно четене (ограничение на носителя на авторските права). Ако книгата ви е харесала, пълният текст можете да получите от сайта на нашия партньор.
страници: 1 2 3 4 5 6 7 8 9 10 11 12
Електрокардиограмата отразява само електрически процесив миокарда: деполяризация (възбуждане) и реполяризация (възстановяване) на миокардни клетки.
Съотношение ЕКГ интервалис фази на сърдечния цикъл(вентрикуларна систола и диастола).
Обикновено деполяризацията води до свиване на мускулната клетка, а реполяризацията води до отпускане. За да опростя допълнително, понякога ще използвам „свиване-отпускане“ вместо „деполяризация-реполяризация“, въпреки че това не е съвсем точно: има концепция „ електромеханична дисоциация“, при което деполяризацията и реполяризацията на миокарда не водят до видимото му свиване и отпускане. Написах малко повече за този феномен преди .
Елементи на нормална ЕКГ
Преди да преминете към дешифрирането на ЕКГ, трябва да разберете от какви елементи се състои.

Вълни и интервали на ЕКГ. Любопитно е, че в чужбина обикновено се нарича P-Q интервал П-Р.
Всяка ЕКГ се състои от зъби, сегментии интервали.
ЗЪБИса изпъкналости и вдлъбнатини на електрокардиограмата. На ЕКГ се разграничават следните зъби:
П(предсърдно съкращение)
Q, Р, С(всичките 3 зъба характеризират свиването на вентрикулите),
T(вентрикуларна релаксация)
U(непостоянен зъб, рядко се записва).
СЕГМЕНТИИзвиква се сегмент на ЕКГ прав сегмент(изолинии) между два съседни зъба. Най-важни са P-Q и S-T сегментите. Например, P-Q сегментът се образува поради забавяне на провеждането на възбуждане в атриовентрикуларния (AV-) възел.
ИНТЕРВАЛИИнтервалът се състои от зъб (комплекс от зъби) и сегмент. По този начин интервал = зъб + сегмент. Най-важни са интервалите P-Q и Q-T.

Зъбци, сегменти и интервали на ЕКГ. Обърнете внимание на големи и малки клетки (за тях по-долу).
Вълни на QRS комплекса
Тъй като вентрикуларният миокард е по-масивен от предсърдния миокард и има не само стени, но и масивна интервентрикуларна преграда, разпространението на възбуждане в него се характеризира с появата на сложен комплекс QRSна ЕКГ. Как да извади зъбите?
На първо място, оценете амплитуда (размери) на отделните зъби QRS комплекс. Ако амплитудата надвишава 5 мм, зъбецът означава главна (голяма) буква Q, R или S; ако амплитудата е по-малка от 5 mm, тогава малки букви (малки): q, r или s.
Зъбът R (r) се нарича всяко положително(нагоре) вълна, която е част от QRS комплекса. Ако има няколко зъба, следващите зъби показват инсулти: R, R’, R” и т.н. Отрицателната (надолу) вълна на QRS комплекса се намира преди R вълната, означен като Q (q), и след - като С(с). Ако изобщо няма положителни вълни в QRS комплекса, тогава вентрикуларният комплекс се обозначава като QS.

Варианти на комплекса qrs.
Нормален зъб. Qотразява деполяризацията на интервентрикуларната преграда Р- по-голямата част от миокарда на вентрикулите, зъб С- базални (т.е. близо до предсърдията) участъци на интервентрикуларната преграда. R вълна V1, V2 отразява възбуждането на интервентрикуларната преграда, а R V4, V5, V6 - възбуждането на мускулите на лявата и дясната камера. некроза на области на миокарда (например, с инфаркт на миокарда ) причинява разширяване и задълбочаване на Q вълната, така че на тази вълна винаги се обръща голямо внимание.
ЕКГ анализ
Общ Схема за декодиране на ЕКГ
Проверка на коректността на ЕКГ регистрацията.
Анализ на сърдечната честота и проводимостта:
оценка на редовността на сърдечните контракции,
преброяване на сърдечната честота (HR),
определяне на източника на възбуждане,
рейтинг на проводимостта.
Определяне на електрическата ос на сърцето.
Анализ на предсърдна P вълна и P-Q интервал.
Анализ на вентрикуларния QRST комплекс:
анализ на QRS комплекса,
анализ на RS-T сегмента,
Т вълнен анализ,
анализ на интервала Q - T.
Електрокардиографско заключение.

Нормална електрокардиограма.
1) Проверка на коректността на ЕКГ регистрацията
В началото на всяка ЕКГ лента трябва да има сигнал за калибриране- т.нар контролен миливолт. За да направите това, в началото на записа се прилага стандартно напрежение от 1 миливолт, което трябва да покаже на лентата отклонение от 10 мм. Без сигнал за калибриране ЕКГ записът се счита за неправилен. Обикновено, в поне един от стандартните или увеличените отвеждания на крайниците, амплитудата трябва да надвишава 5 мм, а в гърдите води - 8 мм. Ако амплитудата е по-малка, се нарича намален ЕКГ волтажкоето възниква при някои патологични състояния.

Референтен миливолтна ЕКГ (в началото на записа).
2) Анализ на сърдечната честота и проводимостта:
оценка на редовността на сърдечната честота
Оценява се редовността на ритъма чрез R-R интервали. Ако зъбите са на еднакво разстояние един от друг, ритъмът се нарича правилен или правилен. Вариацията в продължителността на отделните R-R интервали е разрешена не повече от ±10%от средната им продължителност. Ако ритъмът е синусов, той обикновено е правилен.
броене на сърдечната честота(HR)
Големи квадрати са отпечатани върху ЕКГ филма, всеки от които включва 25 малки квадрата (5 вертикални х 5 хоризонтални). За бързо изчисляване на сърдечната честота с правилния ритъм се брои броят на големите квадрати между два съседни зъба R-R.
При скорост на лентата 50 mm/s: HR = 600 / (брой големи квадратчета). При 25 mm/s скорост на лентата: HR = 300 / (брой големи квадратчета).
На покриващата ЕКГ интервалът R-R е приблизително 4,8 големи клетки, което при скорост от 25 mm/s дава 300 / 4,8 = 62,5 удара в минута
Със скорост 25 mm/s всеки малка клеткае равно на 0,04s, а при скорост 50 mm/s - 0,02 s. Това се използва за определяне на продължителността на зъбите и интервалите.
При неправилен ритъм обикновено смятат максимален и минимален пулсспоред продължителността съответно на най-малкия и най-големия R-R интервал.
От тази статия ще научите за такъв диагностичен метод като ЕКГ на сърцето - какво е и какво показва. Как става регистрацията на електрокардиограмата и кой може най-точно да я дешифрира. Освен това ще се научите самостоятелно да определяте признаците на нормална ЕКГ и основните сърдечни заболявания, които могат да бъдат диагностицирани с този метод.
Дата на публикуване на статията: 02.03.2017 г
Последна актуализация на статията: 29.05.2019 г
Какво е ЕКГ (електрокардиограма)? Това е един от най-простите, достъпни и информативни методи за диагностициране на сърдечни заболявания. Тя се основава на регистриране на електрически импулси, които се появяват в сърцето, и тяхното графично записване под формата на зъби върху специален хартиен филм.
Въз основа на тези данни може да се съди не само за електрическата активност на сърцето, но и за структурата на миокарда. Това означава, че с помощта на ЕКГ могат да се диагностицират много различни сърдечни заболявания. Следователно независимото тълкуване на ЕКГ от лице, което няма специални медицински познания, е невъзможно.
Всичко, което един прост човек може да направи, е само грубо да оцени индивидуалните параметри на електрокардиограмата, дали те отговарят на нормата и за каква патология могат да говорят. Но окончателните заключения относно заключението на ЕКГ могат да бъдат направени само от квалифициран специалист - кардиолог, както и терапевт или семеен лекар.
Принцип на метода
Контрактилната активност и функционирането на сърцето е възможно поради факта, че в него редовно възникват спонтанни електрически импулси (разряди). Обикновено източникът им се намира в най-горната част на органа (в синусовия възел, разположен близо до дясното предсърдие). Целта на всеки импулс е да премине по проводимите нервни пътища през всички отдели на миокарда, предизвиквайки тяхното съкращение. Когато възникне импулс и премине през миокарда на предсърдията, а след това и през вентрикулите, възниква тяхното редуващо се свиване - систола. През периода, когато няма импулси, сърцето се отпуска - диастола.
ЕКГ диагностиката (електрокардиография) се основава на регистриране на електрически импулси, които възникват в сърцето. За това се използва специално устройство - електрокардиограф. Принципът на неговата работа е да улавя на повърхността на тялото разликата в биоелектричните потенциали (разряди), които възникват в различни части на сърцето по време на свиване (в систола) и релаксация (в диастола). Всички тези процеси се записват на специална термочувствителна хартия под формата на графика, състояща се от заострени или полусферични зъби и хоризонтални линии под формата на празнини между тях.

Какво още е важно да знаете за електрокардиографията
Електрическите разряди на сърцето преминават не само през този орган. Тъй като тялото има добра електропроводимост, силата на вълнуващите сърдечни импулси е достатъчна, за да премине през всички тъкани на тялото. Най-хубавото е, че те се разпространяват в гърдите в региона, както и в горните и долните крайници. Тази функция е в основата на ЕКГ и обяснява какво представлява тя.
За да се регистрира електрическата активност на сърцето, е необходимо да се фиксира един електрод на електрокардиографа върху ръцете и краката, както и върху предно-страничната повърхност на лявата половина на гръдния кош. Това ви позволява да улавяте всички посоки на разпространение на електрически импулси през тялото. Пътищата на разрядите между зоните на свиване и отпускане на миокарда се наричат сърдечни отвеждания и се обозначават на кардиограмата, както следва:
- Стандартни потенциални клиенти:
- I - първият;
- II - втори;
- Ш - третият;
- AVL (подобен на първия);
- AVF (аналог на третия);
- AVR (огледален образ на всички изводи).
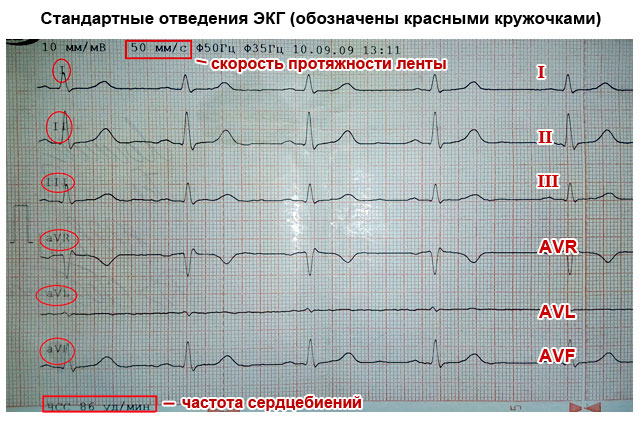

Значението на отвежданията е, че всеки от тях регистрира преминаването на електрически импулс през определена част от сърцето. Благодарение на това можете да получите информация за:
- Как се намира сърцето в гръдния кош (електрическата ос на сърцето, която съвпада с анатомичната ос).
- Каква е структурата, дебелината и естеството на кръвообращението на миокарда на предсърдията и вентрикулите.
- Колко редовно се появяват импулси в синусовия възел и дали има прекъсвания.
- Всички импулси ли се провеждат по пътищата на проводящата система и има ли препятствия по пътя им.
Какво е електрокардиограма
Ако сърцето имаше еднаква структура на всички свои отдели, нервните импулси щяха да преминават през тях едновременно. В резултат на това на ЕКГ всеки електрически разряд ще съответства само на един зъб, който отразява свиването. Периодът между контракциите (импулсите) на EGC има формата на плоска хоризонтална линия, която се нарича изолиния.
Човешкото сърце се състои от дясната и лявата половина, в които се разграничават горната част - предсърдията и долната - вентрикулите. Тъй като те имат различни размери, дебелина и са разделени с прегради, възбудният импулс преминава през тях с различна скорост. Следователно на ЕКГ се записват различни зъби, съответстващи на определен участък от сърцето.

Какво означават зъбите
Последователността на разпространение на систолното възбуждане на сърцето е следната:
- Произходът на електроимпулсните разряди възниква в синусовия възел. Тъй като се намира близо до дясното предсърдие, именно този участък се свива първи. С леко забавяне, почти едновременно, лявото предсърдие се свива. На ЕКГ такъв момент се отразява от Р вълната, поради което се нарича предсърдна. Обърнат е нагоре.
- От предсърдията изхвърлянето преминава към вентрикулите през атриовентрикуларния (атриовентрикуларен) възел (натрупване на модифицирани миокардни нервни клетки). Те имат добра електрическа проводимост, така че обикновено няма забавяне във възела. Това се показва на ЕКГ като P-Q интервал - хоризонтална линия между съответните зъби.
- Възбуждане на вентрикулите. Тази част от сърцето има най-дебелия миокард, така че електрическата вълна преминава през тях по-дълго, отколкото през предсърдията. В резултат на това на ЕКГ се появява най-високият зъб - R (вентрикуларен), обърнат нагоре. Може да бъде предшествано от малка Q вълна, която сочи в обратната посока.
- След завършване на камерната систола, миокардът започва да се отпуска и възстановява енергийните потенциали. На ЕКГ изглежда като S вълна (обърната надолу) - пълна липса на възбудимост. След него идва малка Т вълна, обърната нагоре, предшествана от къса хоризонтална линия - S-T сегмент. Казват, че миокардът е напълно възстановен и е готов да направи нова контракция.


Тъй като всеки електрод, прикрепен към крайниците и гръдния кош (отвеждане), отговаря на определена част от сърцето, едни и същи зъби изглеждат различно в различните отвеждания - при някои са по-изразени, а при други по-слабо.
Как да дешифрирате кардиограма
Последователното декодиране на ЕКГ както при възрастни, така и при деца включва измерване на размера, дължината на зъбите и интервалите, оценка на тяхната форма и посока. Вашите действия с дешифрирането трябва да бъдат както следва:
- Разгънете хартията със записаното ЕКГ. Тя може да бъде тясна (около 10 см) или широка (около 20 см). Ще видите няколко назъбени линии, преминаващи хоризонтално, успоредни една на друга. След кратък интервал, в който няма зъби, след прекъсване на записа (1–2 cm) започва отново линия с няколко комплекса от зъби. Всяка такава графика показва отвеждане, така че е предшествано от обозначение кой е отвеждането (например I, II, III, AVL, V1 и т.н.).
- В един от стандартните отвеждания (I, II или III), който има най-високата R вълна (обикновено втората), измерете разстоянието между три последователни R вълни (R-R-R интервал) и определете средната стойност на индикатора (разделете броя на милиметри с 2). Това е необходимо за изчисляване на сърдечната честота за една минута. Не забравяйте, че такива и други измервания могат да се правят с линийка с милиметрова скала или като се брои разстоянието върху ЕКГ лентата. Всяка голяма клетка на хартия съответства на 5 mm, а всяка точка или малка клетка в нея съответства на 1 mm.
- Оценете празнините между R вълните: те са еднакви или различни. Това е необходимо, за да се определи редовността на сърдечната честота.
- Последователно оценявайте и измервайте всяка вълна и интервал на ЕКГ. Определете тяхното съответствие с нормалните показатели (таблицата по-долу).

Важно е да запомните! Винаги обръщайте внимание на скоростта на лентата – 25 или 50 мм в секунда.Това е фундаментално важно за изчисляване на сърдечната честота (HR). Съвременните устройства показват сърдечната честота на лентата и не е необходимо да се извършва изчисление.
Как да изчислим сърдечната честота
Има няколко начина за преброяване на броя на сърдечните удари в минута:
- Обикновено ЕКГ се записва със скорост 50 mm/sec. В този случай можете да изчислите сърдечната честота (пулс), като използвате следните формули:
HR=60/((R-R (в mm)*0,02))
При запис на ЕКГ със скорост 25mm/s:
HR=60/((R-R (в mm)*0,04)
- Можете също да изчислите сърдечната честота на кардиограмата, като използвате следните формули:
- При запис при 50 mm/sec: HR = 600/среден брой големи клетки между R вълните.
- При запис при 25 mm/sec: HR = 300/среден брой големи клетки между R вълните.

Как изглежда ЕКГ в нормални и патологични състояния?
Как трябва да изглежда нормалната ЕКГ и вълновите комплекси, какви отклонения са най-чести и какво показват, е описано в таблицата.
Важно е да запомните!
- Една малка клетка (1 мм) на ЕКГ филма отговаря на 0,02 секунди при 50 мм/сек и 0,04 секунди при 25 мм/сек (например 5 клетки - 5 мм - една голяма клетка отговаря на 1 секунда).
- AVR проводникът не се използва за оценка. Обикновено това е огледален образ на стандартните изводи.
- Първото отвеждане (I) дублира AVL, а третото (III) дублира AVF, така че изглеждат почти идентични на ЕКГ.

| ЕКГ параметри | Нормални показатели | Как да дешифрираме отклоненията от нормата на кардиограмата и какво показват |
|---|---|---|
| Разстояние R-R-R | Всички интервали между R вълните са еднакви | Различните интервали могат да говорят за предсърдно мъждене, сърдечен блок |
| Сърдечен ритъм | В диапазона от 60 до 90 bpm | Тахикардия - когато сърдечната честота е над 90/мин Брадикардия - под 60/мин |
| P вълна (предсърдно съкращение) | Обръща се нагоре като дъга, висока около 2 mm, предшества всяка вълна R. Може да липсва в III, V1 и AVL | Висок (повече от 3 mm), широк (повече от 5 mm), под формата на две половини (двугърби) - удебеляване на предсърдния миокард |
| Изобщо не присъства в отвеждания I, II, FVF, V2-V6 - ритъмът не идва от синусовия възел | ||
| Няколко малки зъба под формата на "трион" между R вълните - предсърдно мъждене | ||
| P-Q интервал | Хоризонтална линия между Р и Q вълни 0,1–0,2 секунди | Ако е удължен (повече от 1 см при запис 50 mm / s) - сърцето |
| Скъсяване (по-малко от 3 mm) – | ||
| QRS комплекс | Продължителността е около 0,1 сек (5 мм), след всеки комплекс има Т вълна и има празнина в хоризонталната линия | Разширяването на вентрикуларния комплекс показва хипертрофия на вентрикуларния миокард, блокада на краката на снопа His |
| Ако няма празнини между високите комплекси, обърнати нагоре (те вървят непрекъснато), това показва или камерно мъждене | ||
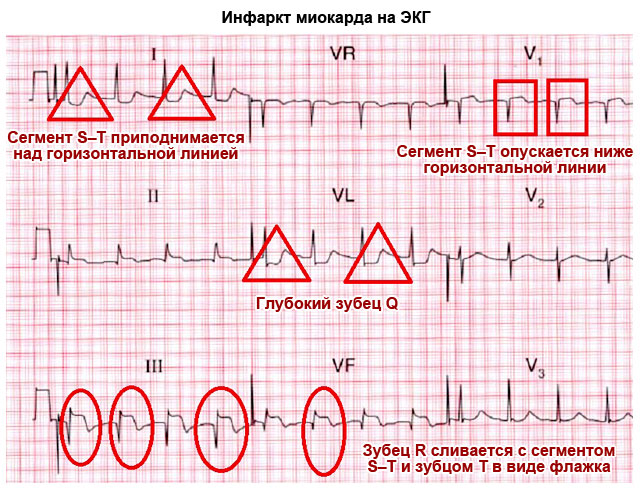
| Има формата на "флаг" - инфаркт на миокарда | ||
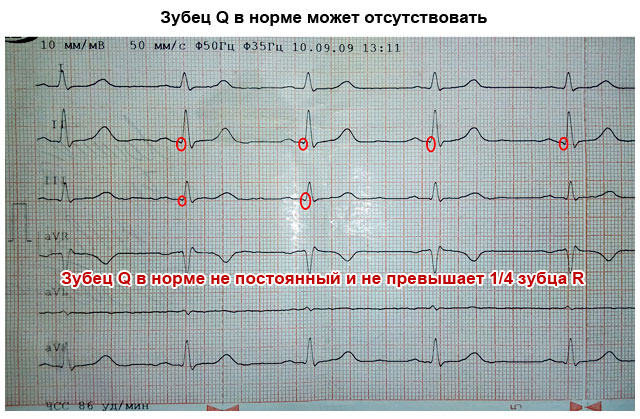
| Q вълна | С лице надолу, дълбоко по-малко от ¼ R, може да липсва | Дълбока и широка Q вълна в стандартни или гръдни отвеждания показва остър или предишен миокарден инфаркт |
| R вълна | Най-висок, обърнат нагоре (около 10–15 mm), заострен, присъства във всички отводи | Може да има различна височина в различни отводи, но ако е повече от 15–20 mm в отводи I, AVL, V5, V6, това може да означава. Назъбеният в горната част R под формата на буквата М показва блокадата на краката на снопа His. |
| S вълна | Присъства във всички изводи, обърнат надолу, заострен, може да варира в дълбочина: 2–5 mm в стандартни изводи | Обикновено в отводите на гърдите неговата дълбочина може да бъде толкова милиметра, колкото е височината R, но не трябва да надвишава 20 mm, а в отводите V2–V4 дълбочината на S е същата като височината на R. Дълбоко или назъбено S в III, AVF, V1, V2 - левокамерна хипертрофия. |
| S-T сегмент | Съответства на хоризонталната линия между S и T вълните | Отклонение на електрокардиографската линия нагоре или надолу от хоризонталната равнина с повече от 2 mm показва коронарна болест, ангина пекторис или инфаркт на миокарда |
| T вълна | Обърнат нагоре в дъга с височина по-малка от ½ R, във V1 може да има същата височина, но не трябва да е по-висок | Висока, пикова, двугърба Т в стандартни и гръдни отвеждания показва коронарна болест и претоварване на сърцето |
| Сливането на Т вълната с S-T интервала и R вълната под формата на дъгообразен "флаг" показва остър период на инфаркт |

Нещо друго важно
Характеристиките на ЕКГ, описани в таблицата при нормални и патологични състояния, са само опростена версия на интерпретацията. Пълна оценка на резултатите и правилно заключение може да направи само специалист (кардиолог), който познава разширената схема и всички тънкости на метода. Това е особено вярно, когато трябва да дешифрирате ЕКГ при деца. Общите принципи и елементи на кардиограмата са същите като при възрастни. Но има различни правила за деца на различна възраст. Следователно само детските кардиолози могат да направят професионална преценка при спорни и съмнителни случаи.
Нормалната ЕКГ се състои главно от P, Q, R, S и T вълни.
Между отделните зъби се намират PQ, ST и QT сегментите, които имат голямо клинично значение.
R вълната винаги е положителна, а Q и S вълната винаги са отрицателни. Р и Т вълните обикновено са положителни.
Разпространението на възбуждане във вентрикула на ЕКГ съответства на QRS комплекса.
Когато говорят за възстановяване на възбудимостта на миокарда, те имат предвид ST сегмента и Т вълната.
нормално ЕКГобикновено се състои от P, Q, R, S, T и понякога U. Тези обозначения са въведени от Айнтховен, основателят на електрокардиографията. Той избра тези буквени обозначения произволно от средата на азбуката. Q, R, S вълните заедно образуват QRS комплекса. Въпреки това, в зависимост от отвеждането, в което е записана ЕКГ, Q, R или S вълни може да липсват. Има още PQ и QT интервали и PQ и ST сегменти, които свързват отделните зъби и имат определена стойност.
същата част от кривата ЕКГможе да се нарече с различни имена, например предсърдна вълна може да се нарече вълна или вълна P. Q, R и S могат да бъдат наречени Q вълна, R вълна и S вълна, а P, T и U могат да бъдат наречени P, T и U. В тази книга за удобство P, Q, R, S и T, с изключение на U, ще наричаме зъби.
положителни зъбциразположени над изоелектричната линия (нулева линия), а отрицателни - под изоелектричната линия. Положителни са зъбците P, T и вълната U. Тези три зъбца обикновено са положителни, но при патология те могат да бъдат отрицателни.
Q и S вълниса винаги отрицателни и R вълната е винаги положителна. Ако втора R или S вълна не е регистрирана, тя се обозначава като R" и S".
QRS комплексзапочва с вълната Q и продължава до края на вълната S. Този комплекс обикновено е разделен. В комплекса QRS високите вълни се обозначават с главна буква, а ниските зъби с малка буква, като qrS или qRs.
Краят на QRS комплекса е обозначен точка J.
За начинаещ точен разпознаване на зъбитеи сегменти е много важен, затова се спираме на тях подробно. Всеки от зъбите и комплексите е показан на отделна фигура. За по-добро разбиране основните характеристики на тези зъби и тяхното клинично значение са показани до фигурите.
След описание на отделни зъби и сегменти ЕКГи съответните обяснения, ще се запознаем с количествената оценка на тези електрокардиографски показатели, по-специално височината, дълбочината и ширината на зъбите и основните им отклонения от нормалните стойности.
Р вълната е нормална
P вълната, която е вълна на предсърдно възбуждане, обикновено има ширина до 0,11 s. Височината на P вълната се променя с възрастта, но обикновено не трябва да надвишава 0,2 mV (2 mm). Обикновено, когато тези параметри на Р вълната се отклоняват от нормата, говорим за предсърдна хипертрофия.
PQ интервалът е нормален
PQ интервалът, който характеризира времето на възбуждане на вентрикулите, обикновено е 0,12 ms, но не трябва да надвишава 0,21 s. Този интервал се удължава при AV блок и се скъсява при WPW синдром.
Q вълната е нормална
Зъбецът Q във всички отвеждания е тесен и ширината му не надвишава 0,04 s. Абсолютната стойност на неговата дълбочина не е стандартизирана, но максимумът е 1/4 от съответната вълна R. Понякога, например, при затлъстяване, в олово III се записва относително дълбока Q вълна.
Дълбоката Q вълна се подозира основно за МИ.
R вълната е нормална
R вълната има най-голямата амплитуда сред всички ЕКГ зъби. Висока R вълна обикновено се записва в левите гръдни отвеждания V5 и V6, но нейната височина в тези отвеждания не трябва да надвишава 2,6 mV. По-високата R вълна показва хипертрофия на LV. Обикновено височината на вълната R трябва да се увеличава, докато преминавате от отвеждане V5 към отвеждане V6. При рязко намаляване на височината на R вълната трябва да се изключи MI.
Понякога R вълната е разделена. В тези случаи се обозначава с главни или малки букви (например R или r вълна). Допълнителна R или r вълна се обозначава, както вече беше споменато, като R "или r" (например в отвеждане V1.
S вълната е нормална
S вълната в своята дълбочина се характеризира със значителна вариабилност в зависимост от абдукцията, положението на тялото на пациента и неговата възраст. При вентрикуларна хипертрофия вълната S е необичайно дълбока, например при хипертрофия на LV - в отвеждания V1 и V2.
Нормален QRS комплекс
QRS комплексът съответства на разпространението на възбуждане през вентрикулите и обикновено не трябва да надвишава 0,07-0,11 s. Разширяването на QRS комплекса (но не и намаляването на неговата амплитуда) се счита за патология. Наблюдава се преди всичко с блокада на краката на PG.
J-точката е нормална
Точка J съответства на точката, в която завършва QRS комплексът.

 Пронг Р. Характеристики: първият нисък зъб с полукръгла форма, който се появява след изоелектричната линия. Значение: предсърдно възбуждане.
Пронг Р. Характеристики: първият нисък зъб с полукръгла форма, който се появява след изоелектричната линия. Значение: предсърдно възбуждане. Q вълна. Характеристики: първият отрицателен малък зъб след P вълната и края на PQ сегмента. Значение: началото на възбуждане на вентрикулите.
R вълна. Характеристики: Първа положителна вълна след Q вълна или първа положителна вълна след P вълна, ако няма Q вълна. Значение: възбуждане на вентрикулите.
S вълна. Характеристики: Първа отрицателна малка вълна след вълната R. Значение: камерно възбуждане.
QRS комплекс. Характеристики: Обикновено раздвоен комплекс след P вълната и PQ интервала. Значение: Разпространението на възбуждане през вентрикулите.
Точка J. Съответства на точката, в която завършва QRS комплексът и започва ST сегментът.
 T вълна. Характеристики: Първият положителен полукръгъл зъб, който се появява след QRS комплекса. Значение: Възстановяване на възбудимостта на вентрикулите.
T вълна. Характеристики: Първият положителен полукръгъл зъб, който се появява след QRS комплекса. Значение: Възстановяване на възбудимостта на вентрикулите. Вълна U. Характеристики: Положителна малка вълна, която се появява непосредствено след вълната Т. Значение: Потенциал на последействието (след възстановяване на камерната възбудимост).
Нулева (изоелектрична) линия. Характеристики: разстояние между отделните зъби, например между края на вълната Т и началото на следващата вълна R. Значение: базовата линия, спрямо която се измерват дълбочината и височината на ЕКГ вълните.
PQ интервал. Характеристики: времето от началото на вълната P до началото на вълната Q. Значение: времето на възбуждане от предсърдията до AV възела и по-нататък през PG и неговите крака.
 PQ сегмент. Характеристики: времето от края на вълната P до началото на вълната Q. Значение: няма клинично значение ST сегмент. Характеристики: времето от края на вълната S до началото на вълната Т. Стойност: времето от края на разпространението на възбуждане през вентрикулите до началото на възстановяването на вентрикуларната възбудимост. QT интервал. Характеристики: време от началото на вълната Q до края на вълната Т. Стойност: времето от началото на разпространението на възбуждането до края на възстановяването на възбудимостта на вентрикуларния миокард (електрическа вентрикуларна систола).
PQ сегмент. Характеристики: времето от края на вълната P до началото на вълната Q. Значение: няма клинично значение ST сегмент. Характеристики: времето от края на вълната S до началото на вълната Т. Стойност: времето от края на разпространението на възбуждане през вентрикулите до началото на възстановяването на вентрикуларната възбудимост. QT интервал. Характеристики: време от началото на вълната Q до края на вълната Т. Стойност: времето от началото на разпространението на възбуждането до края на възстановяването на възбудимостта на вентрикуларния миокард (електрическа вентрикуларна систола).

ST сегмент нормален
Обикновено ST сегментът се намира на изоелектричната линия, във всеки случай не се отклонява значително от нея. Само в отвеждания V1 и V2 може да бъде над изоелектричната линия. При значително покачване на ST сегмента трябва да се изключи пресен MI, докато намаляването му показва коронарна артериална болест.
Т вълната е нормална
Т вълната има важно клинично значение. Той съответства на възстановяването на миокардната възбудимост и обикновено е положителен. Амплитудата му не трябва да бъде по-малка от 1/7 от вълната R в съответния отвод (например в отвеждания I, V5 и V6). При ясно отрицателни Т вълни, съчетани с намаляване на ST сегмента, трябва да се изключат MI и CAD.
QT интервалът е нормален
Ширината на QT интервала зависи от сърдечната честота, няма постоянни абсолютни стойности. Удължаване на QT интервала се наблюдава при хипокалцемия и синдром на дълъг QT интервал.
65316 0
Апаратура за запис на електрокардиограма
Електрокардиография - метод за графично регистриране на промени в потенциалната разлика на сърцето, възникващи по време на процесите на възбуждане на миокарда.
Първата регистрация на електрокардиосигнал, прототип на модерна ЕКГ, е извършена от W. Einthoven през г. 1912 г . в Кеймбридж. След това интензивно се усъвършенства техниката за запис на ЕКГ. Съвременните електрокардиографи позволяват както едноканален, така и многоканален ЕКГ запис.
В последния случай се записват синхронно няколко различни електрокардиографски отвеждания (от 2 до 6-8), което значително съкращава периода на изследване и дава възможност за получаване на по-точна информация за електрическото поле на сърцето.
Електрокардиографите се състоят от входно устройство, биопотенциален усилвател и записващо устройство. Потенциалната разлика, която възниква на повърхността на тялото, когато сърцето е възбудено, се записва с помощта на система от електроди, прикрепени към различни части на тялото. Електрическите вибрации се преобразуват в механични премествания на котвата на електромагнита и се записват по един или друг начин върху специална движеща се хартиена лента. Сега те използват директно както механичен запис с много лека писалка, към която се подава мастило, така и термичен ЕКГ запис с писалка, която при нагряване изгаря съответната крива върху специална термохартия.
И накрая, има такива електрокардиографи от капилярен тип (минографи), в които ЕКГ записът се извършва с помощта на тънка струя мастило за пръскане.
Калибриране на усилването от 1 mV, което причинява отклонение от 10 mm на записващата система, позволява сравнение на ЕКГ, записани от пациент в различно време и/или различни устройства.
Лентовите устройства във всички съвременни електрокардиографи осигуряват движение на хартията с различни скорости: 25, 50, 100 mm s -1 и др. Най-често в практическата електрокардиология скоростта на регистрация на ЕКГ е 25 или 50 mm s -1 (фиг. 1.1).
Ориз. 1.1. ЕКГ, записана със скорост 50 mm·s -1 (a) и 25 mm·s -1 (b). Сигналът за калибриране се показва в началото на всяка крива
Електрокардиографите трябва да се монтират в сухо помещение при температура не по-ниска от 10 и не по-висока от 30 °C. По време на работа електрокардиографът трябва да бъде заземен
Електрокардиографски проводници
Промените в потенциалната разлика на повърхността на тялото, които възникват по време на работата на сърцето, се записват с помощта на различни системи за ЕКГ. Всеки проводник регистрира потенциалната разлика, която съществува между две специфични точки на електрическото поле на сърцето, където са инсталирани електродите. По този начин различните електрокардиографски проводници се различават помежду си, преди всичко в областите на тялото, върху които се измерва потенциалната разлика.
Електродите, поставени във всяка от избраните точки на повърхността на тялото, се свързват с галванометъра на електрокардиографа. Един от електродите е прикрепен към положителния полюс на галванометъра (положителен или активен електрод), вторият електрод е свързан към неговия отрицателен полюс (отрицателен електрод).
Днес в клиничната практика най-широко се използват 12 ЕКГ отвеждания, чийто запис е задължителен при всяко електрокардиографско изследване на пациента: 3 стандартни отвеждания, 3 усилени еднополюсни отвеждания за крайници и 6 отвеждания за гръдния кош.
Стандартни изводи
Три стандартни проводника образуват равностранен триъгълник (триъгълник на Айнтховен), чиито върхове са дясната и лявата ръка, както и левият крак с монтирани върху тях електроди. Хипотетичната линия, свързваща двата електрода, участващи във формирането на електрокардиографски проводник, се нарича ос на електрода. Осите на стандартните изводи са страните на триъгълника на Айнтховен (фиг. 1. 2).

Ориз. 1.2. Оформяне на три стандартни отвеждания на крайниците
Перпендикуляри, изтеглени от геометричния център на сърцето към оста на всеки стандартен проводник, разделят всяка ос на две равни части. Положителната част е обърната към положителния (активен) водещ електрод, а отрицателната част е обърната към отрицателния електрод. Ако електромоторната сила (ЕМС) на сърцето в даден момент от сърдечния цикъл се проектира върху положителната част на оста на отвличане, положително отклонение се записва на ЕКГ (положителни R, T, P вълни) и ако е отрицателни, отрицателни отклонения се записват на ЕКГ (Q вълни, S, понякога отрицателни Т-вълни или дори P-вълни). За записване на тези проводници се поставят електроди на дясната ръка (червена маркировка) и наляво (жълта маркировка), както и на левия крак (зелена маркировка). Тези електроди са свързани по двойки към електрокардиографа, за да записват всеки от трите стандартни отвеждания. Стандартните проводници на крайниците се записват по двойки чрез свързване на електроди:
Олово I - лява (+) и дясна (-) ръка;
Водене II - ляв крак (+) и дясна ръка (-);
Отвеждане III - ляв крак (+) и лява ръка (-);
Четвъртият електрод е монтиран на десния крак за свързване на заземяващия проводник (черна маркировка).
Знаците "+" и "-" тук показват съответното свързване на електродите към положителните или отрицателните полюси на галванометъра, т.е. положителните и отрицателните полюси на всеки проводник са посочени.
Укрепени крайници
Усилените проводници на крайниците бяха предложени от Голдбърг през 1942 г . Те регистрират потенциалната разлика между един от крайниците, на който е монтиран активният положителен електрод на този проводник (дясна ръка, лява ръка или крак) и средния потенциал на другите два крайника. Като отрицателен електрод в тези проводници се използва така нареченият комбиниран електрод на Голдберг, който се образува при свързване на два крайника чрез допълнително съпротивление. По този начин aVR е подобрено извеждане от дясната ръка; aVL - засилено отвличане от лявата ръка; aVF - засилено отвличане от левия крак (фиг. 1.3).
Обозначението на подобрените проводници на крайниците идва от първите букви на английските думи: „ a "- увеличен (подсилен); "V" - напрежение (потенциал); "R" - дясно (вдясно); "L" - ляво (ляво); "F" - крак (крак).

Ориз. 1.3. Формиране на три подсилени униполярни отвеждания на крайниците. По-долу - триъгълник на Айнтховен и местоположението на осите на три подсилени еднополюсни отвода на крайниците
Шестосна координатна система (по BAYLEY)
Стандартните и усъвършенствани еднополюсни проводници на крайниците позволяват да се регистрират промени в ЕМП на сърцето във фронталната равнина, т.е. в тази, в която се намира триъгълникът на Айнтховен. За по-точно и визуално определяне на различни отклонения на ЕМП на сърцето в тази фронтална равнина, по-специално за определяне на позицията на електрическата ос на сърцето, беше предложена така наречената шестосна координатна система (Бейли, 1943). Може да се получи чрез комбиниране на осите на три стандартни и три подобрени отвеждания от крайниците, проведени през електрическия център на сърцето. Последният разделя оста на всеки проводник на положителни и отрицателни части, насочени съответно към положителните (активните) или отрицателните електроди (фиг. 1.4).

Ориз. 1.4. Образуване на шестосна координатна система (по Бейли)
Посоката на осите се измерва в градуси. Референтната точка (0 °) условно се приема като радиус, изтеглен строго хоризонтално от електрическия център на сърцето вляво към активния положителен полюс на стандартния проводник I. Положителният полюс на стандартен проводник II е при +60°, aVF е +90°, стандартен проводник III е +120°, aVL е -30° и aVR е -150°. Оста на електрода aVL е перпендикулярна на оста II на стандартния електрод, оста I на стандартния електрод е перпендикулярна на оста aVF, а оста aVR е перпендикулярна на оста III на стандартния електрод.
гръдни изводи
Торакални униполярни проводници, предложени от Wilson в 1934 г ., регистрирайте потенциалната разлика между активния положителен електрод, монтиран в определени точки на повърхността на гръдния кош, и отрицателния комбиниран електрод на Wilson. Този електрод се формира чрез свързване на три крайника (дясна и лява ръка, както и левия крак) чрез допълнителни съпротивления, чийто комбиниран потенциал е близо до нула (около 0,2 mV). За запис на ЕКГ се използват 6 общоприети позиции на активния електрод на предната и страничната повърхност на гръдния кош, които в комбинация с комбинирания електрод на Wilson образуват 6 гръдни проводника (фиг. 1.5):
олово V 1 - в четвъртото междуребрие на десния ръб на гръдната кост;
позиция V 2 - в четвъртото междуребрие на левия край на гърдите;
разпределение V 3 — между позиции V 2 и V 4, приблизително на нивото на четвъртия ръб на лявата парастернална линия;
разпределение V 4 - в петото междуребрие по лявата средно-ключична линия;
определяне на V 5 - на същото ниво напречно, като V 4, на лявата предна аксиларна линия;
отвеждане V 6 - на лявата средна аксиларна линия на същото хоризонтално ниво като електродите на отвежданията V 4 и V 5 .
Ориз. 1.5. Местоположение на гръдните електроди
Така най-широко използвани са 12 електрокардиографски електрода (3 стандартни, 3 подсилени униполярни крайници и 6 гръдни електрода).
Електрокардиографските отклонения във всеки от тях отразяват общия ЕМП на цялото сърце, т.е. те са резултат от едновременното излагане на дадено задание на променящ се електрически потенциал в лявата и дясната част на сърцето, в предната и задната стена. на вентрикулите, във върха и основата на сърцето.
Допълнителни потенциални клиенти
Понякога е препоръчително да се разширят диагностичните възможности на електрокардиографското изследване чрез използване на някои допълнителни проводници. Те се използват в случаите, когато обичайната програма за регистриране на 12 общоприети ЕКГ отвеждания не позволява надеждно диагностициране на една или друга електрокардиографска патология или изисква изясняване на някои промени.
Методът за записване на допълнителни гръдни проводници се различава от метода за запис на 6 конвенционални гръдни проводника само по локализирането на активния електрод върху повърхността на гръдния кош. Комбинираният електрод на Wilson се използва като електрод, свързан към отрицателния полюс на кардиографа.

Ориз. 1.6. Местоположение на допълнителни гръдни електроди
Води V7-V9. Активният електрод се монтира по протежение на задната аксиларна (V 7), скапуларна (V 8) и паравертебрална (V 9) линии на нивото на хоризонталата, върху която са разположени електродите V 4 -V 6 (фиг. 1.6). Тези проводници обикновено се използват за по-точна диагностика на фокални миокардни промени в задната базална LV.
Олово V 3R-V6R. Гръдният (активен) електрод се поставя в дясната половина на гръдния кош в позиции, симетрични на обичайните точки на електродите V 3 -V 6 . Тези проводници се използват за диагностициране на хипертрофия на дясното сърце.
Води според Неб. Биполярни гръдни проводници, предложени през 1938 г. от Neb, фиксират потенциалната разлика между две точки, разположени на повърхността на гръдния кош. За запис на три отвеждания според Nab се използват електроди, предназначени да записват три стандартни отвеждания от крайниците. Електродът, обикновено поставен на дясната ръка (червена маркировка), се поставя във второто междуребрие по протежение на десния ръб на гръдната кост. Електродът от левия крак (зелена маркировка) се премества до позицията на гръдния проводник V 4 (на върха на сърцето), а електродът, разположен на лявата ръка (жълта маркировка), се поставя на същото хоризонтално ниво като зеления електрод, но по протежение на задната аксиларна линия. С превключвателя на електрокардиографския електрод в позиция I на стандартния електрод, запишете дорзалисния електрод (D).
Чрез преместване на превключвателя към стандартните отвеждания II и III се записват съответно предните (A) и долните (I) отвеждания. Проводниците Nab се използват за диагностициране на фокални миокардни промени в задната стена (отвеждане D), предната странична стена (отвеждане A) и горните участъци на предната стена (отвеждане I).
Техника за запис на ЕКГ
За да получите висококачествен ЕКГ запис, е необходимо да се придържате към някои правила за неговото регистриране.
Условия за провеждане на електрокардиографско изследване
ЕКГ се записва в специално помещение, отдалечено от възможни източници на електрически смущения: електродвигатели, физиотерапевтични и рентгенови кабинети, ел. табла. Диванът трябва да е на разстояние най-малко 1,5-2 м от захранващите кабели.
Препоръчително е да екранирате кушетката, като поставите одеяло под пациента със зашита метална мрежа, която трябва да бъде заземена.
Изследването се провежда след 10-15-минутна почивка и не по-рано от 2 часа след хранене. Пациентът трябва да бъде съблечен до кръста, пищялите също са освободени от дрехите.
ЕКГ записът обикновено се извършва в легнало положение, което позволява максимална мускулна релаксация.
Приложение на електроди
4 пластинчати електрода се поставят върху вътрешната повърхност на краката и предмишниците в долната им трета с помощта на гумени ленти и един или повече (за многоканален запис) гръдни електроди се поставят върху гърдите с помощта на гумена вендуза тип „круша“. . За да се подобри качеството на ЕКГ и да се намали количеството на индуктивните токове, трябва да се осигури добър контакт на електродите с кожата. За да направите това, трябва: 1) предварително да обезмаслите кожата с алкохол в местата, където се прилагат електродите; 2) при значително окосмяване на кожата, навлажнете местата, където са поставени електродите, със сапунена вода; 3) използвайте електродна паста или обилно навлажнете кожата в местата на електродите с 5-10% разтвор на натриев хлорид.
Свързване на проводници към електроди
Всеки електрод, монтиран на крайниците или на повърхността на гръдния кош, е свързан към проводник, идващ от електрокардиографа и маркиран с определен цвят. Общоприетата маркировка на входните проводници е: дясна - червена; лява ръка - жълто; ляв крак - зелен, десен крак (заземяване на пациента) - черен; гръден електрод е бял. При наличие на 6-канален електрокардиограф, който ви позволява едновременно да регистрирате ЕКГ в 6 гръдни проводника, проводник с червен цвят на върха е свързан към електрода V 1; към електрода V 2 - жълт, V 3 - зелен, V 4 - кафяв, V 5 - черен и V 6 - син или лилав. Маркировката на останалите проводници е същата като при едноканалните електрокардиографи.
Избор на електрокардиографско усилване
Преди да започнете ЕКГ запис, е необходимо да зададете еднакво усилване на електрическия сигнал на всички канали на електрокардиографа. За тази цел всеки електрокардиограф осигурява възможност за подаване на стандартно калибриращо напрежение (1 mV) към галванометъра. Обикновено усилването на всеки канал е избрано така, че напрежение от 1 mV причинява отклонение на галванометъра и записващата система, равно на 10 мм . За да направите това, в позицията на превключвателя за отвеждане "0" се регулира усилването на електрокардиографа и се записва калибровъчният миливолт. Ако е необходимо, можете да промените усилването: намалете, ако амплитудата на ЕКГ вълните е твърде голяма (1 mV = 5 mm) или увеличете, ако амплитудата им е малка (1 mV = 15 или 20 мм).
ЕКГ запис
ЕКГ записът се извършва при тихо дишане, както и на височината на вдъхновение (в олово III). Първо се записва ЕКГ в стандартни отвеждания (I, II, III), след това в усилени отвеждания от крайниците (aVR, aVL и aVF) и гърдите (V 1 -V 6). Най-малко 4 PQRST цикъла се записват във всеки отвод. ЕКГ се записва, като правило, при скорост на хартията 50 mm·s -1. Използва се по-ниска скорост (25 mm·s -1), ако е необходим по-дълъг ЕКГ запис, например за диагностициране на аритмии.
Веднага след края на изследването на хартиена лента се записват фамилията, собственото име и отчеството на пациента, годината на раждане, датата и часът на изследването.
Нормално ЕКГ
Пронг Р
P вълната отразява процеса на деполяризация на дясното и лявото предсърдие. Обикновено във фронталната равнина средният резултантен вектор на предсърдната деполяризация (вектор P) е разположен почти успоредно на стандартната ос II и се проектира върху положителните части на осите II, aVF, I и III. Следователно в тези отвеждания обикновено се записва положителна P вълна, която има максимална амплитуда в отвеждания I и II.
В отвеждане aVR вълната P винаги е отрицателна, тъй като векторът P се проектира върху отрицателната част на оста на това отвеждане. Тъй като оста на проводника aVL е перпендикулярна на посоката на средния резултантен вектор P, неговата проекция върху оста на този проводник е близо до нула, в повечето случаи на ЕКГ се записва двуфазна или нискоамплитудна P вълна.
При по-вертикално разположение на сърцето в гръдния кош (например при хора с астенична физика), когато P векторът е успореден на оста на aVF олово (фиг. 1.7), амплитудата на P вълната се увеличава в води III и aVF и намалява в отвеждания I и aVL. P вълната в aVL може дори да стане отрицателна.

Ориз. 1.7. Образуване на P-вълна в отвежданията на крайниците
Напротив, с по-хоризонтално положение на сърцето в гръдния кош (например при хиперстеника), P векторът е успореден на оста I на стандартното олово. В същото време амплитудата на P вълната се увеличава в отвежданията I и aVL. P aVL става положителен и намалява в отвеждания III и aVF. В тези случаи проекцията на вектора P върху ос III на стандартния проводник е равна на нула или дори има отрицателна стойност. Следователно вълната Р в олово III може да бъде двуфазна или отрицателна (по-често с хипертрофия на лявото предсърдие).
По този начин при здрав човек P вълната винаги е положителна в отвеждания I, II и aVF; в отвежданията III и aVL тя може да бъде положителна, двуфазна или (рядко) отрицателна; а в отвеждането aVR вълната P е винаги отрицателен.
В хоризонталната равнина средният резултантен вектор P обикновено съвпада с посоката на осите на гръдните проводници V 4 -V 5 и се проектира върху положителните части на осите на проводниците V 2 -V 6, както е показано на фиг. . 1.8. Следователно, при здрав човек, P вълната в отвежданията V 2 -V 6 винаги е положителна.

Ориз. 1.8. Образуване на P вълна в гръдните отвеждания
Посоката на средния вектор P е почти винаги перпендикулярна на оста V 1 , докато посоката на двата вектора на момента на деполяризация е различна. Първият начален моментен вектор на предсърдно възбуждане е ориентиран напред, към положителния водещ електрод V 1 , а вторият краен моментен вектор (по-малък) е обърнат обратно към отрицателния полюс на проводника V 1 . Следователно вълната P във V 1 е по-често двуфазна (+-).
Първата положителна фаза на Р вълната във V1, дължаща се на възбуждане на дясното и частично лявото предсърдие, е по-голяма от втората отрицателна фаза на Р вълната във V1, което отразява относително кратък период на окончателно възбуждане на лявото предсърдие само. Понякога втората отрицателна фаза на Р вълната във V 1 е слабо изразена, а Р вълната във V 1 е положителна.
По този начин при здрав човек положителна P вълна винаги се записва в гръдни отвеждания V 2 -V 6, а в отвеждане V 1 тя може да бъде двуфазна или положителна.
Амплитудата на P вълните обикновено не надвишава 1,5-2,5 mm, а продължителността е 0,1 s.
P интервал‒ Q(R)
P-Q(R) интервалът се измерва от началото на Р вълната до началото на вентрикуларния QRS комплекс (Q или R вълна). Той отразява продължителността на AV проводимостта, т.е. времето на разпространение на възбуждането през предсърдията, AV възела, снопа His и неговите клонове (фиг. 1.9). Интервалът P-Q(R) не следва сегмента PQ(R), който се измерва от края на P вълната до началото на Q или R

Ориз. 1.9. P-Q(R) интервал
Продължителността на интервала P-Q (R) варира от 0,12 до 0,20 s и при здрав човек зависи главно от сърдечната честота: колкото по-висока е, толкова по-къс е интервалът P-Q (R).
Вентрикуларен QRS комплекс T
Вентрикуларният QRST комплекс отразява сложния процес на разпространение (QRS комплекс) и изчезване (RS-T сегмент и Т вълна) на възбуждане през камерния миокард. Ако амплитудата на зъбите на QRS комплекса е достатъчно голяма и надвишава 5 мм , те се означават с главни букви от латинската азбука Q, R, S, ако са малки (по-малко от 5 мм ) - малки букви q, r, s.
R вълната е всяка положителна вълна, която е част от QRS комплекса. Ако има няколко такива положителни зъба, те се обозначават съответно като R, Rj, Rjj и т.н. Отрицателната вълна на QRS комплекса, непосредствено предхождаща R вълната, се обозначава с буквата Q (q), а отрицателната вълна непосредствено след R вълната се нарича S (s).
Ако на ЕКГ се запише само отрицателно отклонение и изобщо няма R вълна, вентрикуларният комплекс се обозначава като QS. Образуването на отделни зъби на QRS комплекса в различни отвеждания може да се обясни с наличието на три моментни вектора на вентрикуларна деполяризация и техните различни проекции върху осите на ЕКГ отвежданията.
Q вълна
В повечето ЕКГ отвеждания образуването на Q вълната се дължи на началния моментен вектор на деполяризация между вентрикуларната преграда с продължителност до 0,03 s. Обикновено Q зъбецът може да се регистрира във всички стандартни и подобрени униполярни отвеждания на крайниците и в отвежданията от гърдите V 4 -V 6 . Амплитудата на нормалната Q вълна във всички отвеждания, с изключение на aVR, не надвишава 1/4 от височината на R вълната, а продължителността й е 0,03 s. При олово aVR здравият човек може да има дълбока и широка Q вълна или дори QS комплекс.
R вълна
R вълната във всички отвеждания, с изключение на десните отвеждания на гръдния кош (V 1, V 2) и отвеждането aVR, се дължи на проекцията на втория (среден) QRS моментен вектор или условно вектор 0,04 s върху отвеждането ос. Векторът от 0,04 s отразява процеса на по-нататъшно разпространение на възбуждане през миокарда на RV и LV. Но тъй като LV е по-мощна част от сърцето, векторът R е ориентиран наляво и надолу, тоест към LV. На фиг. 1.10а може да се види, че във фронталната равнина векторът 0,04 s се проектира върху положителните части на водещите оси I, II, III, aVL и aVF и върху отрицателната част на водещата ос aVR. Следователно във всички отвеждания от крайниците, с изключение на aVR, се образуват високи R вълни и при нормално анатомично положение на сърцето в гръдния кош, R вълната в олово II има максимална амплитуда. В aVR отвеждането, както бе споменато по-горе, винаги преобладава отрицателното отклонение - вълната S, Q или QS, поради проекцията на вектора 0,04 s върху отрицателната част на оста на това отвеждане.
При вертикално положение на сърцето в гръдния кош R вълната става максимална в отвеждания aVF и II, а при хоризонтално положение на сърцето - в стандартно отвеждане I. В хоризонталната равнина векторът от 0,04 s обикновено съвпада с посоката на водещата ос V 4. Следователно, R вълната във V 4 надвишава R вълната в другите гръдни отвеждания по амплитуда, както е показано на фиг. 1.10б. По този начин, в левите гръдни проводници (V 4 -V 6), R вълната се формира в резултат на проекцията на вектора на главния момент от 0,04 s върху положителните части на тези проводници.

Ориз. 1.10. Образуване на R вълна в отвежданията на крайниците
Осите на десните изводи на гърдите (V 1 , V 2) обикновено са перпендикулярни на посоката на вектора на главния момент от 0,04 s, така че последният няма почти никакъв ефект върху тези изводи. R вълната в проводниците V 1 и V 2, както е показано по-горе, се формира в резултат на проекцията върху оста на тези проводници на началния момент на избор (0,02 s) и отразява разпространението на възбуждане по протежение на интервентрикуларната преграда.
Обикновено амплитудата на R вълната постепенно се увеличава от отвеждане V 1 до отвеждане V 4 и след това отново леко намалява в отвеждания V 5 и V 6. Височината на вълната R в крайниците обикновено не надвишава 20 mm, а в гърдите - 25 mm. Понякога при здрави хора вълната r във V 1 е толкова слабо изразена, че вентрикуларният комплекс в олово V 1 приема формата на QS.
За сравнителна характеристика на времето на разпространение на вълната на възбуждане от ендокарда до епикарда на RV и LV е обичайно да се определя така нареченият интервал на вътрешно отклонение (вътрешно отклонение), съответно, вдясно (V 1, V 2) и левия (V 5, V 6) гръден проводник. Измерва се от началото на вентрикуларния комплекс (Q или R вълната) до върха на R вълната в съответния отвод, както е показано на фигура 1. 1.11.

Ориз. 1.11. Измерване на интервала на вътрешно отклонение
При наличие на разцепване на R вълната (RSRj или qRsrj комплекси), интервалът се измерва от началото на QRS комплекса до върха на последната R вълна.
Обикновено интервалът на вътрешно отклонение в дясното гръдно отвеждане (V 1) не надвишава 0,03 s, а в лявото гръдно отвеждане V 6 -0,05 s.
S вълна
При здрав човек амплитудата на вълната S в различните отвеждания на ЕКГ варира в широки граници, не надвишавайки 20 мм.
При нормално положение на сърцето в гръдния кош амплитудата S в отвежданията на крайниците е малка, с изключение на aVR отвеждането. В гръдните отвеждания вълната S постепенно намалява от V 1, V 2 до V 4, а в отвежданията V 5, V 6 има малка амплитуда или липсва.
Равенството на R и S вълните в гръдните отвеждания (преходна зона) обикновено се записва в отвеждането V 3 или (по-рядко) между V 2 и V 3 или V 3 и V 4 .
Максималната продължителност на вентрикуларния комплекс не надвишава 0,10 s (обикновено 0,07-0,09 s).
Амплитудата и съотношението на положителните (R) и отрицателните зъби (Q и S) в различни отвеждания до голяма степен зависят от въртенето на оста на сърцето около трите му оси: предно-задна, надлъжна и сагитална.
RS-T сегмент
Сегментът RS-T е сегмент от края на QRS комплекса (края на вълната R или S) до началото на вълната Т. Той съответства на периода на пълно покритие на възбуждането на двете вентрикули, когато потенциалната разлика между различните части на сърдечния мускул липсва или е малък. Следователно, при нормални стандартни и подобрени еднополюсни проводници от крайниците, чиито електроди са разположени на голямо разстояние от сърцето, сегментът RS-T е разположен на изолинията и неговото изместване нагоре или надолу не надвишава 0,5 мм . В гръдните отвеждания (V 1 -V 3), дори при здрав човек, често се отбелязва леко изместване на RS-T сегмента нагоре от изолинията (не повече 2 мм).
В левите гръдни отвеждания RS-T сегментът се записва по-често на нивото на изолинията, както при стандартните отвеждания (± 0,5 mm).
Точката на преход на QRS комплекса към RS-T сегмента е обозначена с j. Отклоненията на точка j от изолинията често се използват за количествено определяне на изместването на RS-T сегмента.
T вълна
Т вълната отразява процеса на бърза крайна реполяризация на вентрикуларния миокард (фаза 3 на трансмембранния PD). Обикновено общият получен вектор на вентрикуларна реполяризация (T вектор) обикновено има почти същата посока като средния вектор на вентрикуларна деполяризация (0,04 s). Следователно, в повечето отвеждания, където се регистрира висока R вълна, Т вълната има положителна стойност, проектирана върху положителните части на осите на електрокардиографските отвеждания (фиг. 1.12). В този случай най-голямата R вълна съответства на най-голямата Т вълна по амплитуда и обратно.

Ориз. 1.12. Образуване на Т вълна в отводите на крайниците
При aVR на отвеждането Т вълната винаги е отрицателна.
При нормална позиция на сърцето в гръдния кош посоката на вектора Т понякога е перпендикулярна на оста III на стандартния проводник и следователно бифазна (+/-) или нискоамплитудна (изгладена) Т вълна в III може понякога се записва в този лийд.
При хоризонтално разположение на сърцето векторът Т може дори да се проектира върху отрицателната част на ос III и на ЕКГ се записва отрицателна вълна Т в III. Въпреки това, при водеща aVF, Т вълната остава положителна.
При вертикално разположение на сърцето в гръдния кош, Т векторът се проектира върху отрицателната част на оста на aVL водещата и отрицателна Т вълна в aVL се записва на ЕКГ.
В гръдните отвеждания вълната Т обикновено има максимална амплитуда в отвеждания V 4 или V 3 . Височината на вълната Т в гръдните отвеждания обикновено се увеличава от V 1 до V 4 и след това леко намалява във V 5 -V 6 . В отвеждане V 1 вълната Т може да бъде двуфазна или дори отрицателна. Обикновено T във V 6 винаги е по-голямо от T във V 1.
Амплитудата на вълната Т в отводите на крайниците при здрав човек не надвишава 5-6 mm, а в отвежданията на гръдния кош - 15-17 mm. Продължителността на вълната Т варира от 0,16 до 0,24 s.
Q-T интервал (QRST)
Q-T интервалът (QRST) се измерва от началото на QRS комплекса (Q или R вълна) до края на T вълната. Q-T интервалът (QRST) се нарича камерна електрическа систола. По време на електрическа систола всички части на вентрикулите на сърцето са възбудени. Продължителността на Q-T интервала зависи основно от сърдечната честота. Колкото по-висока е честотата на ритъма, толкова по-къс е правилният QT интервал. Нормалната продължителност на Q-T интервала се определя по формулата Q-T \u003d K√R-R, където K е коефициент, равен на 0,37 за мъже и 0,40 за жени; R-R е продължителността на един сърдечен цикъл. Тъй като продължителността на Q-T интервала зависи от сърдечната честота (удължава се, когато се забавя), тя трябва да бъде коригирана спрямо сърдечната честота, за да се оцени, така че формулата на Bazett се използва за изчисления: QTc \u003d Q-T / √R-R.
Понякога на ЕКГ, особено в десните гръдни отвеждания, непосредствено след Т вълната се записва малка положителна U вълна, чийто произход все още е неизвестен. Има предположения, че U вълната съответства на период на краткотрайно повишаване на възбудимостта на вентрикуларния миокард (фаза на екзалтация), което настъпва след края на електрическата систола на LV.
ОПЕРАЦИОННА СИСТЕМА. Сичев, Н.К. Фуркало, Т.В. Гетман, С.И. Деяк "Основи на електрокардиографията"
