Kako liječiti seksualne bolesti. Dijagnoza bolesti muških genitalnih organa
Bolesti koje se prenose polnim putem, danas se široko koriste. Istovremeno, postojeća medicinska statistika svjedoči samo o zvaničnim podacima. Zaista, vrlo često se osoba ne žuri obratiti medicinskim ustanovama, jer jednostavno nije svjestan postojanja nekih spolno prenosivih bolesti. Često trihomonijaza , gardnereloza razvijaju kod žena bez izraženih simptoma.
Brojne spolno prenosive bolesti su opasne zbog mogućnosti intrauterinog prijenosa infekcije na fetus. Osim toga, takva infekcija se može prenijeti i pljuvačkom, majčinim mlijekom, u procesu transfuzije krvi.
Širenje spolno prenosivih infekcija
Virusne infekcije su sljedeći virusi: herpes simplex virus , AIDS virus , virus hepatitisa b , .
Takvom infekcijom možete se zaraziti ne samo tokom genitalnog odnosa, već i tokom oralnog ili analnog seksa. U zavisnosti od bolesti, potrebno je od tri dana do dve nedelje pre nego što se pojave prvi znaci bolesti.
Uzroci infekcija
Nepobitna je činjenica da su polno prenosive bolesti, prije svega, posljedica preniske seksualne kulture ljudi. Posebno je riječ o promiskuitetnim seksualnim vezama, višestrukim seksualnim partnerima, kao i ignoriranju dijagnostike nakon slučajnih i rizičnih seksualnih kontakata.
Jednako važan uslov za prevenciju širenja SPI je potreba da se pregleda i osoba koja sumnja na razvoj takve bolesti, i njen seksualni partner.
Simptomi
Govoreći o simptomima i znacima ovakvih bolesti, treba napomenuti da pacijenti vrlo često uopće ne osjećaju promjene u vlastitom stanju ili su znakovi vrlo slabo izraženi. Ali u ovom slučaju govorimo o takozvanim oligosimptomatskim i asimptomatskim oblicima takvih tegoba.
Glavni simptomi SPI direktno ovise o tome koji je patogen ušao u ljudsko tijelo, kao i o stanju njegovog tijela u cjelini.
Međutim, u većini slučajeva, nakon , polno prenosive bolesti se manifestuju nizom sličnih znakova. Pacijent ima iscjedak iz genitalija, koji vremenom postaje sve intenzivniji. Osjećaj svrbeža i peckanja u području genitalija također se postepeno povećava, a na koži u genitalnom području mogu se pojaviti mrlje ili mali čirevi. Tokom čina mokrenja ili tokom seksualnog kontakta, zaražena osoba ponekad osjeća bol. Osim toga, može se značajno povećati.
Komplikacije polno prenosivih infekcija
Ako se liječenje bolesti ne provodi na vrijeme, tada spolno prenosive infekcije mogu izazvati ne samo simptome koji se odnose na stanje genitalnih organa, već i opću leziju tijela. Jedna od ozbiljnih komplikacija koje se javljaju tokom vremena sa razvojem SPI je.
Uzlazni tok infekcija (a to se uvijek događa ako nije pružena pravovremena terapija) dovodi do razvoja upalnih procesa u organima genitourinarnog sustava. Sa progresijom ureoplazmoza i klamidija muškarci se ponekad razviju, a žene sa takvim tegobama na kraju obole upala materice i dodataka . Osim toga, razvoj veneričnih bolesti dovodi do snažnog smanjenja osobe i, kao rezultat takvih negativnih promjena, mogu se pojaviti bolesti unutarnjih organa osobe.
Polno prenosive infekcije i zdravlje žena
Takve infekcije imaju vrlo negativan učinak na tijelo žene. Neugodne posljedice mogu nastati u odnosu na reproduktivnu sposobnost mlade žene. Osim toga, SPI se mogu prenijeti sa majke na bebu. Kod žena koje su imale neke upalne bolesti koje su rezultat genitalnih infekcija, razvija se mnogo češće. Neki tipovi papiloma virusa brzo povećavaju rizik od raka kod žena.
Tokom trudnoće kod žena sa sifilisom, u oko 40% slučajeva, trudnoća se završava rođenjem mrtvog djeteta. Približno ista situacija se ponavlja i kod trudnica sa gonokokne infekcije . Djeca rođena od majki sa neliječena hlamidijska infekcija i gonoreja vrlo često pate od ozbiljne infekcije oka (tzv. neonatalna blenoreja) neposredno nakon rođenja. Ako se ne liječi, dijete će potpuno oslijepiti.
Dijagnoza veneričnih infekcija
 Za ispravnu dijagnozu u slučaju sumnje na SPI, pacijent mora proći kompletno laboratorijsko testiranje. Ali s obzirom na mogućnost postavljanja dijagnoze sindromskim pristupom, liječnici posebnu pažnju obraćaju na postojeće simptome. Određene spolno prenosive infekcije imaju jasne znakove koje je lako prepoznati. Sindromski pristup dijagnozi polno prenosivih bolesti temelji se na korištenju posebno osmišljenih shema koje stručnjaci koriste za postavljanje dijagnoze i naknadno liječenje. Stoga će takva dijagnoza biti preciznija.
Za ispravnu dijagnozu u slučaju sumnje na SPI, pacijent mora proći kompletno laboratorijsko testiranje. Ali s obzirom na mogućnost postavljanja dijagnoze sindromskim pristupom, liječnici posebnu pažnju obraćaju na postojeće simptome. Određene spolno prenosive infekcije imaju jasne znakove koje je lako prepoznati. Sindromski pristup dijagnozi polno prenosivih bolesti temelji se na korištenju posebno osmišljenih shema koje stručnjaci koriste za postavljanje dijagnoze i naknadno liječenje. Stoga će takva dijagnoza biti preciznija.
Ali najvažnija točka u procesu dijagnosticiranja takvih bolesti je i dalje pravovremeno traženje pomoći. Ako se bolest otkrije što je ranije moguće, onda se pravilnom terapijom mogu u potpunosti izbjeći teške posljedice.
Kada se pojave bilo kakvi znakovi ili simptomi, pacijent se ne smije voditi nadom da će sami nestati, niti osjećati strah ili stid. Izgubljeno vrijeme može postati odlučujuće, a kao rezultat toga, bolest će postati kronična i bit će mnogo teže potpuno je izliječiti.
Latentne seksualne infekcije
Takozvane skrivene seksualne infekcije prenose se sa osobe na osobu i tokom seksualnog kontakta. Međutim, takve infekcije je teže dijagnosticirati i liječiti.
Među najčešćim polno prenosivim infekcijama ovog tipa treba istaknuti klamidija . Ova bolest se manifestuje kao posledica infekcije ljudskog organizma klamidijom. Smatra se da su ovi organizmi posrednici između bakterija i virusa. Infekcija se javlja tokom spolnog odnosa, ali u rijetkim slučajevima infekcija se može prenijeti prilikom posjete sauni ili bazenu, kapljicama iz zraka i drugim putem. Da bi se utvrdilo prisustvo ovog patogena u tijelu, osoba treba proći posebnu studiju pomoću metode DNK dijagnostike.
U većini slučajeva ova bolest prolazi bez teških simptoma. Međutim, kod muškaraca na pozadini klamidije ponekad se razvijaju upalne bolesti genitourinarnog sistema. Osim toga, danas je već dokazano da klamidija može oštetiti genetsku strukturu spermatozoida. U ovom slučaju, klamidija može ući u žensko tijelo zajedno sa spermatozoidima. Pod uticajem klamidije, žena može razviti i upalne bolesti. Štaviše, sasvim je moguće da opstrukcija jajovoda , što prijeti neplodnošću i pobačajem u budućnosti.
Osim toga, klamidija može imati negativan utjecaj na druge tjelesne sisteme, posebno na kardiovaskularni sistem. U procesu liječenja bolesti veoma je važno da se i seksualni partner pacijenta testira na seksualnu infekciju i da dobije adekvatan tretman. To treba učiniti čak i za one koji nemaju vidljive znakove klamidije.
Još jedna uobičajena infekcija ovog tipa je papiloma virus osoba. Postoji oko sedam desetina različitih tipova papiloma virusa. Istovremeno, njihove kliničke manifestacije su dugo nevidljive. Posljedica infekcije papiloma virusom je pojava papiloma i genitalnih bradavica na koži genitalija i drugih organa. Osim toga, papiloma virusi mogu izazvati prekancerozne promjene na grliću maternice kod žena. Prenos virusa se dešava tokom seksualnog odnosa, kod kuće, a takođe i kada novorođenče prođe kroz porođajni kanal.
Druge uobičajene polno prenosive infekcije
Veoma često savremeni lekari pacijentima postavljaju dijagnozu gonoreja . Ovom zaraznom bolešću zahvaćene su sluznice različitih organa. Uzroci gonoreje gonococcus , koji najčešće ulazi u organizam raznim seksualnim kontaktima. Mnogo rjeđe se osoba zarazi u svakodnevnom životu, putem kućnih predmeta. Dijete se zarazi od bolesne majke prilikom prolaska kroz porođajni kanal.
At sifilis pacijent ne pogađa samo sluzokožu, već i kožu, unutrašnje organe, nervni sistem, kosti, zglobove. Uzročnik ove opasne bolesti je blijeda treponema . Njegovo se prenošenje najčešće događa seksualnim putem, znatno rjeđe - u svakodnevnom životu. Liječenje sifilisa zasniva se na pravilnom odabiru antibiotika, liječenju onih infekcija koje se razvijaju paralelno, kao i općoj terapiji jačanja.
Trihomonijaza je vrlo opasna za buduće majke, jer s takvom bolešću moguća je ruptura amnionske membrane i pobačaj. Bolest je karakterizirana pojavom svrbeža u području genitalija, intenzivnog iscjetka.
Virus hepatitis b utiče na osobu putem prenošenja tokom raznih seksualnih kontakata, kao i kroz dijeljenje igala za intravenske injekcije. Intrauterini način prijenosa virusa je također važan.
Akutni hepatitis se manifestuje jakom mučninom, osipom na koži. Pacijent ima bolove u stomaku i glavobolju. Ponekad su simptomi posebno akutni: jak svrab kože, žutica,. U desetak posto slučajeva hepatitis B postaje kroničan, koji se karakterizira razvojem upalnih procesa u jetri. Zauzvrat, to je ispunjeno razvojem u budućnosti. rak jetre koja preti da bude fatalna. Bolest se može potpuno izliječiti ako se dijagnoza postavi na vrijeme i striktno se pridržava propisanog režima liječenja.
Prevencija
 Najefikasnijim metodom prevencije SPI smatra se potpuna apstinencija od seksualne aktivnosti ili seksualnih odnosa sa samo jednim nezaraženim partnerom. Važno je u potpunosti izbjegavati svaki seksualni kontakt sa osobama zaraženim spolno prenosivim infekcijama.
Najefikasnijim metodom prevencije SPI smatra se potpuna apstinencija od seksualne aktivnosti ili seksualnih odnosa sa samo jednim nezaraženim partnerom. Važno je u potpunosti izbjegavati svaki seksualni kontakt sa osobama zaraženim spolno prenosivim infekcijama.
Neke spolno prenosive infekcije mogu se spriječiti pravilnom upotrebom kondoma tokom seksualnog odnosa. Za sve vrste seksualnih odnosa potrebno je koristiti kondom, pri čemu je važno osigurati da zaštitna oprema bude kvalitetna i da se pravilno koristi.
Nakon nezaštićenog spolnog odnosa, neophodno je primijeniti neke preventivne mjere koje donekle smanjuju rizik od razvoja bolesti. Genitalije se mogu dobro oprati rastvorima klorheksidin ili . Međutim, ovaj način prevencije je preporučljiv samo u prvim satima nakon kontakta.
Osim toga, prilikom kontakta s dermatovenerologom, pacijent može dobiti injekciju posebnog lijeka s antibakterijskim djelovanjem, koji može spriječiti razvoj niza spolno prenosivih bolesti. Takva profilaksa je moguća u prvim danima nakon rizičnog kontakta. Međutim, važno je uzeti u obzir da se ova mjera može primijeniti samo u najhitnijim slučajevima.
Polno prenosive bolesti su prilično ozbiljan savremeni problem. Razmjere ovakvih bolesti ne mogu se u potpunosti otkriti, jer se većina ljudi, nakon što su saznali za svoj problem, plaše otići liječniku. Pacijenti najčešće nisu ni svjesni svojih problema, jer mnoge spolno prenosive bolesti ne pokazuju ozbiljne uočljive simptome. Infekcije ženskih genitalnih organa, kao što su, na primjer, mikoplazmoza, klamidija itd., odvijaju se bez ikakvih simptoma.
Uzroci seksualnih infekcija u svijetu.
Razlog za pojavu sve više novih vrsta polnih bolesti je, naravno, moderna ekologija i nezaštićeni polni odnosi. Sadašnja generacija ima veoma slab imunološki sistem, zbog čega se ovakve infekcije lako prenose i sve češće se javljaju kod današnje omladine. Tijelo jednostavno ne može da se nosi sa prirodnom borbom i odbranom od ovih vrsta infekcija.
Sve trenutno postojeće polno prenosive bolesti nazvane su po Veneri, koja je bila boginja ljubavnih veza. HIV, sifilis, genitalni herpes, venerična limfogranulomatoza, horonea su najpopularnije venerične bolesti. Bolesti koje se prenose seksualnim odnosom su najpopularnije zarazne bolesti. Bolest poput gonoreje pogađa oko 260 miliona ljudi tokom cijele godine širom svijeta! Ali najstrašniji problem čovječanstva je do danas SIDA.
Ali svakim danom se pojavljuje sve više novih spolnih infekcija: to su trihomonijaza, mikoplazmoza, kandidijaza, klamidija, genitalni herpes, uretritis, ureaplazmoza, papiloma virus, bakterijski uretritis i ne zaboravite na HIV infekciju.
Najčešće infekcije u svijetu
Naučnici se i dalje spore oko pojave ovih bolesti na zemlji. Neko kaže da su ih donijeli mornari sa egzotičnih ostrva, odakle je, kao što znate, nastala većina seksualnih infekcija. Drugi su čak skloni vjerovati da je upravo boginja ljubavi nagradila sve "nestašne" takvim čarima. Da li je to tako, možemo samo da nagađamo.
Šta su seksualne infekcije?

Gotovo sve polno prenosive infekcije su izlječive, ali bolesti kao što su HIV, HPV, hepatitis B su neizlječive. Napredovanje bolesti možete zaustaviti samo uz pomoć lijekova i ozbiljnog liječenja. Ali, nažalost, ne uspijevaju svi izliječiti seksualne infekcije, jer za problem saznaju prekasno, a nemaju svi priliku da se podvrgnu ovako skupom tretmanu.
Klasifikacija genitalnih infekcija
Vrste genitalnih infekcija:
1. I pored stalnog napretka medicine i mikrobioloških istraživanja, upotreba sve više novih antimikrobnih lijekova ne daje uvijek željeni učinak u liječenju seksualnih bolesti. Takve bolesti uključuju infekcije ženskih genitalnih organa, kao što su:
infekcije vulve
Vaginalne infekcije.
A posebno, to je češći genitalni herpes, kandidijaza ili drozd, vaginitis, bakterijska vaginoza.
2. Seksualne bolesti se dijele na brojne genitourinarne infekcije. Tu spadaju: genitourinarna infekcija u vidu upale bešike (cistitis), kao i svaka upala mokraćnog kanala - uretritis, vezikulitis, endometritis itd.
3. Seksualne virusne infekcije:
AIDS ili HIV infekcija, uzročnik je virus imunodeficijencije.
Genitalni herpes, uzročnik je virus herpesa drugog tipa.
· Infekcije uzrokovane humanim papiloma virusom - papilomi i kondilomi genitalnog trakta.
Virus hepatitisa B.
Ispuštanje virusa zvanih citomegalovirusi uzrokuje bolest zvanu citomegalovirus.
· A jedna od varijanti virusa malih boginja izaziva bolest molluscum contagiosum.
I ne zaboravite na Kaposijev sarkom.

4. Seksualne gljivične infekcije. Ova vrsta infekcije uključuje patogene i oportunističke gljivice. Takve gljive nisu uključene u normalnu mikrofloru organizma, ali uslovno patogene mogu biti prisutne u našem tijelu, ali samo u malim količinama. U slučaju bilo kakvog narušavanja odnosa između normalnog okruženja i oportunističkih gljivica, izazivaju pojavu mikoza, ili, kako ih na drugi način nazivaju, gljivične infekcije.
Seksualne gljivične infekcije uključuju: bilo koju vrstu kandidijaze (kvasne gljivice), koja ima veliki broj srodnih imena - ovo je drozd, genitalne gljivice, urogenitalna kandidijaza i mikoza, vulvovaginalna mikoza.
5. Muške genitalne infekcije su također prilično česte i vrlo opasne. To su muška gonoreja, sifilis, klamidija, genitalni herpes, mikoplazmoza, kandidijaza, gardenereloza, genitalne bradavice, ureplazmoza, molluscum contagiosum itd.
Dijagnoza genitalnih infekcija. Načini otkrivanja virusa i infekcija u ranim fazama
Prilikom posjeta ljekarima koji se specijalizuju za identifikaciju ovih bolesti, testovi se mogu uzimati na različite načine. Najpopularnije je struganje iz vagine, cervikalnog kanala, stanica iz uretre, ili u drugim slučajevima, uzimanje krvi. Ali ova metoda ne može otkriti sve seksualne infekcije.
Najpreciznija analiza u ovom trenutku je postupak polimeraze - ovo je molekularna dijagnostika koja vam omogućuje otkrivanje bilo kojeg patogena genitalnih infekcija. Također određuje patogene koji već dugo žive u ovom organizmu, postupak se odvija bez upotrebe metode sjemenja, što uvelike pojednostavljuje zadatak identifikacije bolesti i infekcija genitalnog trakta. U slučajevima genitalnog herpesa i papiloma virusa takva analiza je neophodna. Tačnost ove metode je 100%.
Ova metoda je vrlo skupa i zahtijeva poštivanje mnogih pravila, dostupnost potrebne opremljene laboratorije. Samo visokokvalificirani liječnik može provesti ovu vrstu studije, poštujući sva pravila prilikom provođenja ove analize. Ali ne zaboravite da bez obzira koliko je tačna analiza, uvijek postoji mogućnost lažnih rezultata. To se dešava kada je analiza kontaminirana, patogen je ušao u analizu već mrtav od dugog tretmana, a kada je imunitet pacijenta savladao infekciju, bio je u fazi eliminacije iz organizma.

Za točnost rezultata, bolje je kombinirati nekoliko različitih istraživačkih metoda.
Tako, na primjer, proći poseban test krvi (enzimski imunotest) je vrsta laboratorijske studije koja proučava manifestaciju reakcija imunološkog sistema na patogen. Ova vrsta istraživanja se često koristi za utvrđivanje bilo koje seksualne bolesti.
Postoji i takva vrsta analize kao što je bakteriološka kultura. Ova analiza se provodi na ovaj način: sekret se uzima za uzorak i stavlja u posebno okruženje koje potiče brzu reprodukciju patogena, a zatim se provjerava njihova reakcija na različite vrste antibiotika. Ova metoda nije relevantna za složene stadijume bolesti, jer ova vrsta analize traje oko 14 dana, ako je moguće proći druge testove, onda je bolje potražiti pomoć od njih. Ali za provođenje takve analize u tandemu s ostalima također je potrebno identificirati odgovor na liječenje antibioticima.
Najpoznatija vrsta dijagnostike
Ovo je bris koji postoji dugi niz godina, kojim se provjerava stanje flore ženine vagine. Daje se standardna ginekološka analiza iscjetka kako bi se utvrdilo trenutno stanje vaginalne mikroflore. U normalnom stanju, mikroflora održava kiselo okruženje, sprečavajući reprodukciju različitih mikroba. A u slučaju bilo kakvog kršenja, dolazi do obrnutog procesa. Takav bris treba uzeti odmah nakon nezaštićenog odnosa, a ako imate sljedeće simptome:
· Bol u abdomenu.
Pojava raznih vrsta sekreta.
Bol, svrab i druge bolne manifestacije na genitalijama.
Uzimanje brisa i pregled na gljivične i virusne infekcije preporučuje se svim ženama, a posebno trudnicama, pacijentima liječenim antibioticima ili lijekovima koji zadaju razoran udarac cijelom imunološkom sistemu organizma.
Koji je tretman za polno prenosive infekcije?
Kako se riješiti tako strašnih bolesti nego liječiti seksualne infekcije? U svijetu postoji nekoliko načina liječenja kako bolesti tako i infekcija genitalnih organa. Na primjer, bolesti kao što su gonoreja, sifilis, trihomonijaza i klamidija se liječe posebnim antibioticima (po jedna tableta).
Dijagnoze kao što su HIV i herpes se liječe pod utjecajem antiretrovirusnih lijekova, ove vrste lijekova mogu na neko vrijeme ugasiti žarište bolesti, ali ga ne mogu potpuno izliječiti. Kako liječiti seksualne infekcije je teško pitanje, jer je proces takvog liječenja težak, ali nauka u našem svijetu ne miruje i svakim danom dolazi do sve novih i novih metoda borbe protiv ove bolesti.
Hepatitis B se liječi imunomodulatorima i antiretrovirusnim lijekovima. Dizajnirani su za borbu protiv virusa i usporavanje uništavanja jetre.
Zbog činjenice da spolne bolesti i infekcije napreduju svake godine, sve je teže liječiti ih. Razvijaju neku vrstu otpornosti na mnoge vrste antibiotika, čime se mogućnosti liječenja svode na minimum. Na primjer, gonoreja nije reagirala na standardnu antimikrobnu terapiju, što je rezultiralo gonokokom otpornim na lijekove.

Da biste se zaštitili, vrijedi zapamtiti da protiv bolesti poput hepatitisa B i humanog papiloma virusa u modernoj medicini postoje zaštitne vakcine. Oni su odličan način za prevenciju pojave ovakvih bolesti. Pokazalo se da vakcina protiv hepatitisa B spasava više od 1,4 miliona ljudi od raka i bolesti jetre (hronične) imunizacijom u detinjstvu. A vakcina protiv humanog papiloma virusa, kada je pravilno vakcinisana, spasila je više od četiri miliona žena širom sveta od smrti od raka grlića materice. Dobre i 100% vakcine za bolesti kao što su herpes i HIV još nisu dostupne, iako je došlo do napretka u razvoju. A vakcine protiv gonoreje, sifilisa, klamidije se i dalje razvijaju.
Prevencija polno prenosivih bolesti
Da biste spriječili bilo kakve seksualne viruse i gljivice, postoje sljedeće mjere:
Obrezivanje je pogodno za muškarce. Smanjuje mogućnost infekcije HIV-om za 65%. Također štiti od svih postojećih spolno prenosivih infekcija (herpes i humani papiloma virus, itd.).
Upotreba posebnog gela - tenofovira. Pomaže u prevenciji ženskih genitalnih infekcija. Ovo je baktericidno sredstvo koje je prošlo mnoge faze testiranja i testiranja. Dokazano je da sprečava i štiti od pojave bolesti kao što je HIV.
Koje se seksualne infekcije prenose?
Sve spolno prenosive bolesti ili spolno prenosive infekcije u većini slučajeva se prenose na vašeg partnera. Važno je zapamtiti da je neophodno da oba partnera liječe takve bolesti, jer ako se vi liječite, a vaš partner ne, onda su velike šanse da ćete nakon oporavka ponovo dobiti istu bolest. Također treba imati na umu da muškarci imaju manje simptoma nego žene, pa o mogućim problemima odmah obavijestite svog partnera.
Pogledajmo detaljnije neke seksualne bolesti.

3. Bakterijsku seksualnu bolest mikoplazmozu uzrokuju mikrobi koji žive na sluzokoži genitalnih organa mokrenja. Ova vrsta bolesti je asimptomatska i prilično ju je teško prepoznati. Mogu se naći i u organizmu zdrave osobe, ali uz komplikacije izazivaju upalu maternice, privjesaka, bakterijsku vaginozu.
4. Još jedna bakterijska bolest je ureaplazmoza. Uzročnik su mikrobakterije koje se nalaze na genitalijama, tačnije na sluznici. Kao i mikroplazmoza, ova bolest je asimptomatska i otkriva se samo složenim laboratorijskim testovima. Za žene ova bolest prijeti pobačajima, prijevremenim porođajima, infekcijama fetusa i neplodnošću.
5. Trichomonas vaginalis je uzročnik druge polne infekcije - trihomonijaze. Ova bolest se može zaraziti tokom oralnog, analnog seksa, a postoji mogućnost zaraze i kućnim putem (preko mokrih peškira). Kod žena se manifestuje u vidu bolova tokom seksa i mokrenja, kao i žutog ili zelenkastog sekreta (pjenastog), crvenila genitalija. Ova bolest je veoma opasna za trudnice, izaziva prevremeni porođaj, spontane pobačaje, utiče na grlić materice, izaziva eroziju.
6. Jedna od najpopularnijih seksualnih bolesti je genitalni herpes. Utječe na bilo koji seksualni odnos. Simptomi su iritacija, oticanje organa, zatim se pojavljuju mjehurići s tekućinom, otvaraju se, a na njihovom mjestu nastaju čirevi koji zacjeljuju prilično dugo. Veoma je opasan za trudnice, jer može izazvati smrt fetusa ili probleme sa nervnim sistemom.
7. Virusna i prilično opasna bolest - citomegalovirus, prenosi se ne samo tokom spolnog odnosa, već i tokom ljubljenja, u svakodnevnom životu putem pljuvačke. Ova bolest ne pokazuje nikakve simptome, prilično je teško uočiti njeno prisustvo. Osobe sa slabim imunitetom su podložnije ovoj bolesti. Opasno u trudnoći, uzrokuje nervne poremećaje psihe fetusa i često smrtonosno.

8. Jedna od najopasnijih virusnih bolesti je humani papiloma virus. Kod svih ljudi različito teče i ima različite vrste i podtipove, kao i pojavu raznih simptoma: bradavice, papilomi, kondilomi, karcinom genitalija. Ne pojavljuje se u dijagnostici, prilično ga je teško otkriti. Veoma visok rizik od bolesti. Pravovremenim otkrivanjem bolesti može se izliječiti i riješiti se simptoma. Ali zapamtite da ova bolest izaziva stres i hormonalne promjene, tako da trudnice, žene koje su rodile, žene u menopauzi moraju stalno biti na pregledu na prisutnost takve infekcije.
9. Povećana količina bakterija u ženinoj vagini uzrokuje bolest koja se zove bakterijska vaginoza. Veliki broj štetnih bakterija počinje uništavati sve korisne, takvo kršenje dovodi do neravnoteže mikroflore. Ovo je više disbakterioza nego ozbiljna seksualna infekcija. Ova bolest se manifestuje kao bijeli vaginalni iscjedak koji ima neugodan miris.
10. I ne zaboravite na kandidijazu. To je prevelika količina Candide. Simptomi ove bolesti su obilan vaginalni iscjedak (bijeli), bol pri mokrenju, svrab genitalija.
Organi muškog reproduktivnog sistema obuhvataju spoljašnje (penis, skrotum) i unutrašnje (prostata, bulboretralne žlezde, semenske vezikule, semenovod, testisi i njihovi adneksi) genitalne organe.
Funkcije muškog reproduktivnog sistema: reproduktivna, endokrina (testisi i prostata su uključeni u sintezu i metabolizam polnih hormona), mokraćna.
Anatomske i fiziološke karakteristike organa muškog reproduktivnog sistema.
Penis- nespareni organ koji čine dva kavernozna i jedno spužvasto tijelo. Spolja je penis prekriven kožom koja se lako pomiče. U debljini spužvastog tijela prolazi mokraćna cijev, koja se otvara u predjelu glave prorezanim vanjskim otvorom. Snabdijevanje krvlju se vrši zahvaljujući granama unutrašnje i (djelomično) vanjske pudendalne arterije. Krv, ulazeći u spužvasta i kavernozna tijela, ispunjava ih i osigurava potrebnu krutost organa (erekciju).
Prostata(prostata) - nespareni mišićno-žljezdani organ koji se nalazi u maloj karlici, anatomski ima dva režnja povezana prevlakom. Gornja trećina mokraćne cijevi prolazi kroz prostatu, baza žlijezde je u kontaktu sa vratom mjehura i sjemenim mjehurićima. Prostata je prekrivena kapsulom, čiji fragmenti, rastući u debljinu organa, čine njegovu režnjevitu strukturu. Stromu predstavlja vezivno tkivo sa razvijenim glatkim mišićnim vlaknima, žilama i živcima. Parenhim se sastoji od brojnih žlijezda, čiji se kanali otvaraju u gornje dijelove uretre. Tajna prostate je sastavni dio sjemena i sadrži veliku količinu biološki aktivnih supstanci (spolni hormoni, razni proteini, limunska kiselina, prostaglandini, itd.), zbog kojih se osigurava potreban volumen i biološka svojstva ejakulata. . Žlijezda je uključena u metabolizam polnih hormona, regulišući spermatogenezu i aktivnost hipotalamo-hipofiznog sistema.
bulbouretralne žlezde- nalazi se periuretralno, ispod nivoa izlaza uretre iz prostate. Imaju alveolarno-cijevastu strukturu, kanali se otvaraju u gornje dijelove uretre. Tajna žlijezda štiti sluznicu mokraćne cijevi od štetnog djelovanja.
sjemenih mjehurića- parni žljezdani lučni organ koji se nalazi iznad prostate, iza i sa strane dna mjehura. Tajna vezikula je sastavni dio ejakulata i obezbjeđuje biohemijske parametre sperme neophodne za oplodnju.
vas deferens- dio sjemenovoda, imaju razvijenu mišićnu membranu, čija kontrakcija osigurava ejakulaciju. Semenovod, koji se povezuje sa kanalima sjemenih mjehurića, formira ejakulacijski kanal. Prolazi kroz debljinu prostate i otvara se u uretru.
testisi- uparene muške spolne žlijezde smještene u skrotumu. Testis je fiksiran zahvaljujući skrotalnom ligamentu i sjemenoj vrpci, koja uključuje testisne arterije, vene, nervna vlakna, limfne žile i sjemenovod. Žlijezde su prekrivene seroznom kapsulom, koja formira pregrade koje pružaju lobularnu strukturu organa. Stroma testisa sastoji se od intersticijalnih (intrafolikularnih) Leydigovih ćelija i slojeva vezivnog tkiva sa žilama i nervnim vlaknima. Parenhim je formiran sistemom tubula obloženih spermatogenim epitelom i dinamički obnavljajućom ćelijskom populacijom koju čine spermatogonije, spermatociti I i II reda, spermatide i spermatozoidi. Parenhimski elementi testisa uključuju Sertolijeve ćelije (potporne ćelije), koje osiguravaju trofizam spermatogenog epitela i formiraju hematotestikularnu barijeru. Obavljaju i endokrinu funkciju, sintetizirajući estrogene, protein koji vežu androgene i inhibin, koji djeluju na hipofizu i smanjuju lučenje folikulostimulirajućeg hormona. Ovaj sistem obezbeđuje formiranje primarnih i sekundarnih polnih karakteristika, regulaciju spermatogeneze i realizaciju reproduktivnog potencijala. Pod uticajem luteinizirajućeg hormona proizvedenog u hipofizi, Leydigove ćelije proizvode i luče testosteron, koji aktivira spermatogeni epitel i Sertolijeve ćelije (Sl. 20-1).
Glavne funkcije testisa su spermatogeneza i proizvodnja muških polnih hormona.
Rice. 20-1. Hormonska regulacija funkcije testisa.
BOLESTI PENISA
NETUMORSKE BOLESTI PENISA
Najčešća netumorska oboljenja penisa su upalne poraz.
Balanopostitis
Balanopostitis - upala kože glavića penisa i unutrašnjeg sloja prepucija. Ovo je uobičajena bolest koja se zasniva na infektivnom procesu (stafilokoki, streptokoki, trihomonasi, gljivične infekcije), infekcija se često razvija seksualnim kontaktom. Razvoju balanopostitisa doprinosi nepovoljna interkurentna pozadina - dijabetes melitus, kronične zarazne i upalne bolesti, stanja imunodeficijencije. Često je bolest povezana s gnojnim lezijama uretre. Ovisno o karakteristikama kliničke slike i morfološkim promjenama, razlikuju se akutni i kronični balanopostitis.
Akutni balanopostitis. Akutni upalni proces u koži glavića penisa. Postoje kataralni, gnojni, gnojno-ulcerativni, gangrenozni oblici.
◊ Kataral. Upala, hiperemija, edem glavića penisa i kožice. Kako proces napreduje, zahvaćena epiderma se odbacuje, a u zoni maceracije nastaju površinske erozije.
◊ Gnojni i gnojno-ulcerativni. Razvijajte sa formiranje dubokih defekata.
◊ Gangrena. U ishodu gnojno-ulceroznog balanopostitisa uočava se razvoj gangrene s masivnim nekrotskim promjenama na penisu.
Hronični balanopostitis. Razvijaju se cikatrične promjene na koži glavića penisa i kožice, što dovodi do pojave fimoze.
Diferencijalnu dijagnozu treba napraviti sa sifilisom i šankrom.
Cavernite
Kavernitis - upala kavernoznih tijela penisa, rijetka je. Uzrok bolesti je prodiranje infektivnih patogena u kavernozna tijela hematogenim putem (trauma ili intrakavernozna primjena različitih lijekova) ili uz komplikaciju akutnog gnojnog uretritisa.
Fibrozne promene na penisu
Fimoza - kongenitalna ili stečena patološka stezanje rupe ekstremno meso, ne dozvoljavajući da se otkrije glava penisa. Kod fimoze, urin, koji teče iz vanjskog otvora uretre, ulazi u vrećicu kožice i rasteže je. Stalna iritacija može dovesti do balanopostitisa, što dodatno pogoršava suženje kožice. Nasilno izlaganje glavića penisa može dovesti do povrede prstena kožice, bolesti koja se naziva parafimoza. Fimoza otežava seksualne odnose i može biti uzrok muške neplodnosti.
Relativno rijetke bolesti penisa su Peyroniejeva bolest, kavernozna fibroza, prijapizam, oleogranulom, hipospadija i epispadija, kratki frenulum penisa, traumatske ozljede.
Peyronijeva bolest
Peyronijeva bolest (fibroplastična induracija penisa) karakterizira stvaranje gustih plakova u tunici albuginea kavernoznih tijela, što dovodi do bolnih erekcija, zakrivljenosti penisa i smanjenja njegove rigidnosti. Muškarci starosti 40-60 godina češće obolijevaju, prevalencija u populaciji je 0,3-1%.
Etiologija i patogeneza sadašnje bolesti nije potpuno jasno. Među najvjerovatnijim uzrocima bolesti smatraju se mikrotraume albugineje. Pretpostavlja se da se krvarenja koja nastaju u njemu zbog puknuća tankih krvnih žila, naknadno organiziraju s formiranjem gustog ožiljka.
Posljednjih godina pojavili su se podaci koji nam omogućavaju da Peyronijevu bolest smatramo polietiološkom bolešću, u čijem razvoju ne igraju ulogu samo traumatski, već i upalni, genetski i imunološki faktori.
Klinička slika. Najčešće manifestacije bolesti su prisustvo palpabilnog plaka (javlja se kod 78-100% pacijenata), zakrivljenost penisa (52-100%), bolne erekcije (oko 70%). Veličine plakova kreću se od nekoliko milimetara do nekoliko centimetara, u prosjeku 1,5-2 cm.U zavisnosti od lokalizacije razlikuje se dorzalna, ventralna i bočna krivina penisa.
Prijapizam
Prijapizam je patološko stanje u kojem se razvija duga (više od 6 sati) bolna erekcija s krvlju punjenjem kavernoznih tijela, koje nije povezano sa seksualnim uzbuđenjem i ne nestaje nakon spolnog odnosa. Prijapizam se javlja s lezijama centralnog nervnog sistema, nekim lokalnim patološkim procesima, moguć je oblik doziranja.
Kavernozna fibroza
Kavernozna fibroza je proces karakteriziran sklerozom tkiva kavernoznih tijela penisa s potpunim ili djelomičnim gubitkom erektilne funkcije. Ekstremni stepen kavernozne fibroze je skleroza kavernoznih tela. Najčešći uzroci su prijapizam i upala kavernoznih tijela. Najteži oblici fibroze su uzrokovani prijapizmom, koji traje duže od 3 dana, kada se u kavernoznom tkivu pojavljuju žarišta nekroze. Peyronijeva bolest rijetko je uzrok kavernozne fibroze, jer je patološki proces obično lokaliziran u albuginei.
Oleogranulom
Oleogranulom je tumorska reakcija koja se razvija kao rezultat unošenja kemikalija (silikonski gel, vazelinsko ulje, itd.) pod kožu penisa. Morfološka suština oleogranuloma je razvoj reakcije na strano tijelo, koja se manifestira kroničnom upalom i razvojem izraženih fibroplastičnih promjena u zahvaćenom organu. Često se opaža razvoj grubih cicatricijalnih deformiteta, što značajno otežava ili isključuje seksualni odnos.
hipospadija
Hipospadija je malformacija penisa, kod koje se vanjski otvor uretre može otvoriti u bazi, bliže perineumu, u sredini osovine ili blizu glavića penisa. Izdvojite perinealnu, stabljiku i hipospadiju.
epispadias
Epispadija - anomalija u razvoju penisa (potpuno ili djelomično nezatvaranje prednjeg zida uretre). Totalna epispadija je oblik epispadije kod koje je prednji zid mokraćne cijevi odsutan cijelom dužinom, vanjski otvor mokraćne bešike se nalazi u pubičnoj regiji, a mišićni slojevi prednjeg zida mokraćne bešike i njenog vrata su odsutan ili nerazvijen. Matična epispadija je oblik epispadije kod koje se vanjski otvor uretre otvara na dorzmu penisa.
Kratki frenulum penisa
Kratak frenulum je urođena karakteristika strukture penisa koja otežava seksualni odnos zbog bolnog snošaja za muškarca. Glavna manifestacija bolesti je ruptura frenuluma, nakon čega slijedi jako krvarenje iz arterije frenuluma penisa.
Traumatska povreda penisa
Povrede uključuju modrice penisa, koje nastaju kada se traumatska sila primeni na organ koji nije u erekciji. Prilikom dijagnosticiranja traumatskih ozljeda penisa koristi se koncept frakture penisa (oštećenje albuginee i tkiva kavernoznih tijela). Ovo se dešava kada je penis u erekciji prisiljen da se savija. Dislokacija penisa se rjeđe uočava nego njegova ruptura, dok je mehanizam oštećenja isti. Dolazi do puknuća gustih niti koji povezuju kavernozna tijela sa stidnim kostima i ligamentima koji fiksiraju penis za pubičnu simfizu.
TUMORI PENISA
Neoplazija penisa
Neoplazije nemaju značajne razlike od tumora drugih lokalizacija.
Genitalne bradavice
Kondilomi su najčešći tumor penisa.
Uzročnik bolesti je humani papiloma virus (HPV). Genitalne bradavice mogu se pojaviti na bilo kojoj vlažnoj površini kože ili sluzokože vanjskih genitalija muškaraca i žena. HPV infekcija se prenosi seksualnim kontaktom, pa je klasifikovana kao polno prenosiva bolest. Među svim tipovima humanog papiloma virusa, HPV 6 i 11 su najvažniji.
Koronalni brazd glave penisa i unutrašnja površina prepucija su tipične lokalizacije genitalnih bradavica. Tumor je predstavljen pojedinačnim ili višestrukim, malim (do nekoliko milimetara), crvenkasto-ružičastim papilarnim izraslinama na stabljici ili širokoj podlozi, izvana nalik na karfiol. Oni su imaju sličnu strukturu s papilomima drugih lokalizacija, ali s izraženijom stromalnom komponentom. U slojevitom skvamoznom epitelu koji prekriva kondilome otkrivaju se hiperplazija, hiperkeratoza i akantoza. U epiteliocitima se često otkriva vakuolizacija citoplazme (koilocitoza) tipična za HPV infekciju.
Srednju poziciju između benignih i malignih neoplazmi penisa zauzima džinovski kondilom s lokalnim invazivnim rastom (bradavičasti ili verukozni kondilomi) i intraepitelni (neinvazivni) karcinom.
Džinovski kondilomi
Ogromni kondilomi (Buschke-Levensteinov tumor) pojavljuje se kao jedan egzofitni čvor koji može pokriti i uništiti veliki dio penisa.
Divovski kondilomi su također povezani s HPV infekcijom, ali za razliku od genitalnih bradavica, sposoban je za lokalnu invaziju i često se ponavlja nakon uklanjanja. Pokazuje neke znakove tipične za maligne tumore, ali ne metastazira, što je omogućilo da se svrsta u grupu tumora sa ograničenim malignim potencijalom. Mikroskopski se otkriva egzofitni (formiranje papilarno-viloznih struktura, hiperkeratoza i koilocitoza) i endofitni (područja invazije, ekspanzije tumorskih ćelija) rast tumora.
Intraepitelni karcinom
Karcinom in situ Spoljašnje muške genitalije se manifestiraju u tri varijante: Bowenova bolest, Queyreova eritroplazija i Bovenoidna papuloza. Najvjerovatnijim uzrokom razvoja svih ovih oblika neinvazivnog karcinoma trenutno se smatra HPV 16, 18, 31, 33 i drugi tipovi koji pripadaju grupi papiloma virusa visokog karcinogenog rizika.
Bolest(diskeratoza)Bowen
Javlja se kod muškaraca starijih od 35 godina. Diskeratoza zahvaća tijelo penisa i skrotuma. Spolja, neoplazma je u obliku jednog, gustog, sivkasto-bijelog plaka s površinskim ulceracijom i krastama. Mikroskopski se svi znaci karcinoma in situ otkrivaju u slojevitom skvamoznom epitelu. U 10-20% slučajeva bolest napreduje u invazivni karcinom.
Eritroplazija Queira
Razvija se na koži glave penisa i prepucijuma u obliku pojedinačnih ili višestrukih ružičasto-crvenih lezija, sa baršunastom, ponekad ljuskavom površinom. Mikroskopski se u ovim žarištima nalazi displazija različite težine.
BOLESTI PROSTATE
Među bolestima prostate izdvajaju se malformacije, upalne bolesti i tumori.
malformacije prostate
Malformacije žlijezde su rijetke, uzrokovane su kršenjem formiranja prostate u embriogenezi.
To uključuje agenezu i hipoplaziju prostate (potpuno odsustvo ili nerazvijenost tkiva prostate), ektopiju, akcesornu žlijezdu, pravu cistu.
Glavne manifestacije malformacija prostate povezane su s disfunkcijom reproduktivnog i mokraćnog sustava.
UPALA PROSTATE
Prostatitis je grupa upalnih bolesti prostate, koje se razlikuju po etiologiji, patogenezi, učestalosti, toku i karakteristikama kliničkih i morfoloških manifestacija.
Etiologija prostatitisa često je povezana sa infektivnim faktorima (bakterije, virusi, gljivične infekcije). Postoje bakterijski, nebakterijski oblici prostatitisa. Uzroci neinfektivne upale žlijezde su fizičko-hemijski efekti (dugotrajna stagnacija sekreta ili krvi u žlijezdi). Često se ne može utvrditi etiologija prostatitisa.
Bakterijski prostatitis
Bakterijski prostatitis nastaje kao posljedica infekcije urinarnog trakta kao posljedica refluksa inficirane mokraće u prostatu, kao i limfogenog širenja infekcije iz rektuma, hematogenog širenja patogena u bakterijemiji. Prostatitis nizvodno može biti akutni i kronični.
Akutni bakterijski prostatitis. Infekcija povezana s gram-negativnim bakterijama, glavnim uzročnikom prostatitisa ( Escherichia coli, Enterobacteriaceae, Neisseria gonorrhoeae, Trichomonas vaginalis). Predisponirajući faktori su infekcije urinarnog trakta, polno prenosive bolesti i opća hipotermija. Morfologija akutni bakterijski prostatitis je nespecifičan. Postoje stadijumi kataralnog, folikularnog i parenhimskog prostatitisa.
◊ Kataralni oblik. Na pozadini obilja krvnih žila i edema strome razvija se izražena neutrofilna infiltracija kanala prostate.
◊ Folikularni oblik. Fokusi upalne infiltracije u sekretornim dijelovima prostate pridružuju se promjenama u kanalima.
◊ Parenhimska forma. Formiraju se difuzni infiltrati koji se uglavnom sastoje od neutrofila, pojavljuju se apscesi i žarišta granulacija.
Komplikacije akutnog bakterijskog prostatitisa - urogenitalna sepsa, retencija urina.
Hronični bakterijski prostatitis. Česta bolest dijagnostikovana kod 30% muškaraca starosti 20-50 godina. Ovaj oblik bolesti može biti komplikacija akutnog prostatitisa ili se razviti kao samostalna bolest. Etiologija: infekcija klamidija trachomatis, Trichomonas vaginalis, Mycoplasma, Ureaplazma urealyticum itd. Infekcije donjeg urinarnog trakta, produžena seksualna apstinencija, nepravilan seksualni život, prekid koitusa, fizička neaktivnost, nutritivni faktori (alkohol, začinjena i začinjena hrana itd.) predisponiraju nastanku infekcije. Morfološki, prostata je uvećana, zbijena, deformisana. U stromi su upalna žarišta koja sadrže limfocite, plazma ćelije i makrofage. Često se detektuje rast granulacionog i fibroznog tkiva. Bolest traje dugo, pokazujući otpornost na terapiju lijekovima, remisija obično nastupa nakon kompleksne antibakterijske i protuupalne terapije. Komplikacije kroničnog bakterijskog prostatitisa - rekurentne infekcije urinarnog trakta, neplodnost.
Granulomatozni prostatitis
rijetka bolest, povezane sa specifičnim infekcijama (sifilis, tuberkuloza i gljivične infekcije). Pronalaze se specifične granulomatozne promjene, karakteristične za infektivni proces koji je izazvao oštećenje prostate. Često se primjećuje limfohistiocitna infiltracija strome prostate, proliferacija fibroznog tkiva.
Malakoplakija prostate
Malakoplakija prostate je kronična granulomatozna upala s morfološkim znakovima karakterističnim za bolest (atrofija žlijezda je u kombinaciji s proliferacijom i metaplazijom epitela kanala, stvaranjem cribriformnih i papilarnih struktura).
Hronični nebakterijski prostatitis
Najčešći oblik hroničnog prostatitisa nepoznate etiologije. Bolest se češće otkriva kod muškaraca starijih od 50 godina. Žlijezde su uvećane, ispunjene neutrofilima. Susedno tkivo je infiltrirano limfocitima, plazma ćelijama i makrofagima.
TUMORI PROSTATE
Tumori prostate mogu biti benigni ili maligni. Benigni tumori: bazalnoćelijska i benigna hiperplazija, intraepitelna neoplazija prostate itd. Maligni tumori - karcinom prostate, duktalni adenokarcinom, skvamozni i adenoskvamozni karcinom, karcinom tranzicijskih ćelija, slabo diferencirani karcinom koloidnih i krikoidnih ćelija, nediferencirani karcinom (anaplastični).
Među neoplazmama prostate najčešće se dijagnosticiraju benigna hiperplazija i rak prostate. Manje su uobičajene druge morfološke varijante raka.
benigna hiperplazija prostate
Benigna hiperplazija prostate (BHP) je dishormonalna bolest periuretralnog dijela prostate, koju karakterizira povećanje veličine žlijezde, što dovodi do opstrukcije izlaza mokraćnog mjehura. Nalazi se na prvom mjestu među svim neoplazmama muških genitalnih organa: u Rusiji se BPH trenutno javlja kod 25% muškaraca bijele rase nakon 50 godina, u 50% nakon 60 godina i nakon 70 godina kod 90% muškaraca. Priroda tumora BPH potvrđena je prisustvom aberacija genoma, aneuploidnih ćelijskih linija i ekspresije karcinoembrionalnog antigena.
Patogeneza. Razvoj BHP povezan je s progresivnim povećanjem koncentracije seruma 17 β -estradiol i estron, koji nastaju kao rezultat metaboličke konverzije iz testosterona i androstendiona kod muškaraca starijih od 50 godina. To potvrđuje i činjenica da je u ranim fazama BHP u većini slučajeva lokaliziran u periuretralnoj (prolaznoj) zoni prostate osjetljivoj na estrogen. Hronična upala igra određenu ulogu u patogenezi: većini pacijenata s BHP dijagnosticira se kronični prostatitis (uključujući infektivnu etiologiju).
Clinico-laboratorijska dijagnostika BPH se zasniva na određivanju nivoa ukupnog serumskog antigena specifičnog za prostatu: normalna koncentracija kod muškaraca od 40 godina je 0-2,0 ng/ml, kod muškaraca od 60 godina 0-3,8 ng/ml, kod 80-godišnjaka. godišnji muškarci 0-7,0 ng/ml ml. Kod BPH, nivo ovog antigena može porasti i do 50 ng/ml.
Morfološka slika. Prostata je povećana u veličini, gusto elastične konzistencije, karakterističan je izgled čvorova različitih veličina (s difuznim povećanjem žlijezde, ima glatku površinu, s nodularnom, ima veliku gomoljastu površinu) . Prosječni režanj koji strši u lumen uretre i vrat mjehura se povećava u najvećoj mjeri, normalno žljezdano tkivo je obično očuvano između kapsule i nodularnih formacija (Sl. 20-2). Na dijelu prostate nalaze se čvorovi s jasnim granicama, odvojeni slojevima vezivnog tkiva. U velikim čvorovima nalaze se žarišta krvarenja, nekroze, a kamenci se otkrivaju u proširenim hiperplastičnim acinusima. Mikroskopski se razlikuju histološki oblici BPH: jednostavni žljezdani, papilarni, rebrasti, žljezdano-vlaknasti, žljezdano-vlaknasti-mišićni, mišićno-žljezdani, mišićno-vlaknasti.
Rice. 20-2. Benigna hiperplazija prostate. Obojeno hematoksilinom i eozinom (x100).
Jednostavan žljezdani oblik. Najčešće se susreću i karakteriziraju stvaranje razvijenih zaobljenih, proširenih (do pojave malih cista), razgranatih acinusa koji formiraju lobularne strukture. Prevladavaju nad stromom, obloženom jednoslojnim prizmatičnim epitelom različite visine. U epitelu hiperplastičnih acinusa nalaze se pojedinačni apudociti, a u citoplazmatskim granulama detektuju se hromogranin A, proteini slični kalcitoninu, sinaptofizin, neuron specifična enolaza itd. U citoplazmatskim granulama je prisutan slabo eozinofilni sluzni sekret i amiloidna tijela. neki acini.
Papilarne i kribrogene forme BPH karakteriše prisustvo značajne količine papilarnih i kribriformnih struktura u hiperplastičnim acinusima.
Žljezdasto-vlaknasti i žljezdano-vlaknasto-mišićni oblici relativno česta.
mišićno-žljezdani i mišićno-vlaknasti (leiomiomatozni, ne-acinarni) oblici se rijetko dijagnostikuju.
Kod svakog od ovih oblika, naziv je određen dominacijom bilo koje komponente tumora.
Kod BPH često se uočavaju sekundarne promjene u prostati: upala, nekroza (srčani udar) i razni poremećaji cirkulacije (pletora, edem, mala krvarenja, tromboza). Fokalna skvamozna metaplazija se ponekad razvija duž periferije infarktnih zona u epitelu preostalih acinusa. U 20% slučajeva BHP kod osoba starijih od 70 godina nalaze se žarišta atipične adenomatozne hiperplazije, intraepitelne neoplazije prostate ili dobro diferenciranog adenokarcinoma.
Komplikacije. Najčešće komplikacije BHP su kompresija i deformacija uretre i vrata mokraćnog mjehura te opstrukcija odljeva urina. Progresivna opstrukcija uretre praćena je razvojem hidrouretre, hidronefroze i, kao rezultat, zatajenja bubrega. U zidu mokraćnog mjehura otkrivaju se znaci kompenzacijske hipertrofije, postoji prekomjerno nakupljanje mokraće u mjehuru, sekundarna infekcija. Možda razvoj cistitisa, pijelitisa, uzlaznog pijelonefritisa, urogenične sepse. U 4-10% slučajeva, tokom operacija koje se izvode zbog dugotrajne nodularne hiperplazije, adenokarcinom se otkriva u prostati.
Hiperplazija bazalnih ćelija
Hiperplazija bazalnih ćelija je retka. Ovo je benigna lezija prostate koja se razvija u prolaznim i perifernim zonama prostate. Klinička slika je identična BPH. Morfologija: parenhim čvorova je predstavljen malim čvrstim gnijezdima i nitima građenim od monomorfnih tamnih stanica bazalnog tipa s relativno visokim nuklearno-citoplazmatskim omjerom. Diferencijalna dijagnoza se provodi sa BHP, intraepitelijalnom neoplazijom prostate, karcinomom prostate.
Intraepitelna neoplazija prostate
Intraepitelna neoplazija prostate (PIN, atipična primarna hiperplazija, velika acinarna atipična hiperplazija, duktalno-acinarna displazija) je fokalni proliferativni proces u sluznici acinusa, praćen postupno progresivnom atipijom i polimorfizmom sekretorno-luminalnog tipa. Može biti intraepitelna neoplazija prostate nizak stepen (početna displazija, blaga displazija acinarnih epitelnih ćelija) i visok stepen maligniteta (umjerena displazija, teška displazija, karcinom in situ, pirinač. 20-3). Bolest se često dijagnosticira nakon 60 godina života i nema karakteristične simptome. Intraepitelna neoplazija prostate visokog stepena maligniteta u 100% slučajeva završava se razvojem raka prostate.
Rice. 20-3. Intraepitelna neoplazija prostate visokog stepena. Obojeno hematoksilinom i eozinom (x200).
rak prostate
Rak prostate je četvrti najčešći oblik raka kod muškaraca. Bolest se klinički dijagnosticira u starijoj i senilnoj dobi.
Etiologija. Među razlozima za nastanak karcinoma prostate veliki značaj imaju genetski faktori (hromozomska aberacija lq24-25, tipična za "porodične" slučajeve raka prostate). Raspravlja se o ulozi virusa (herpes simplex, citomegalovirus, koji sadrže RNK), komponente gumene, tekstilne i drugih industrija, kao i kadmijum i zračenje, imaju kancerogeno dejstvo. Najveći značaj u etiologiji raka prostate pridaje se dishormonskim promjenama. Istovremeno, sadržaj androgena u serumu nema dijagnostičku vrijednost. U tumorskom tkivu se povećava koncentracija testosterona, dihidrotestosterona i androstendiona, može se povećati omjer estron/androsteron (u urinu).
Rak prostate u početnim fazama rasta razvija se latentno. Samo kod 10% pacijenata u trenutku postavljanja dijagnoze tumor je mikroskopske prirode i nalazi se u uzorcima biopsije. U 30% slučajeva tumor ima klinički uočljiv volumen, a u 50% slučajeva proces zahvaća veliki dio organa i praćen je limfogenim metastazama u regionalne limfne čvorove. U 10% slučajeva nađe se invazivni tumor sa udaljenim limfogenim metastazama, pojačanim bolom u predelu karlice, kompresijom vrata i/ili rektuma mokraćne bešike i hematurijom. Kako napreduje, razvijaju se hematogene metastatske lezije skeleta, invazija u organe karlične regije. Kod većine pacijenata, rak prostate je tumor osjetljiv na hormone. Od velikog dijagnostičkog značaja je kombinovana upotreba digitalnog rektalnog pregleda, transrektalnog ultrazvuka prostate i određivanja nivoa prostata specifičnog antigena u krvnoj plazmi uz procenu odnosa njegove slobodne i ukupne frakcije ili identifikaciju relativne količine. slobodnog antigena (odnos je obično manji od 0,15, a količina slobodnog antigena specifičnog za prostatu manja od 25%). Međutim, najpouzdanija metoda dijagnoze je histološki pregled koji se izvodi tijekom multifokalne punkcijske biopsije i naknadne prostatektomije.
Morfološka slika. makroskopski rak prostate obično karakterizira prisutnost u prostati više gustih čvorova žuto-bijele boje, lokaliziranih duž periferije žlijezde i ispod kapsule. Mikroskopski se najčešće otkriva adenokarcinom prostate, koji se karakterizira stvaranjem kompleksa atipičnih žlijezda srednje i male veličine, obično obloženih monomorfnim kubičnim ili cilindričnim stanicama (Sl. 20-4). Ponekad postoje varijante adenokarcinoma s papilarnim ili cribriformnim strukturama. Visoko, umjereno i slabo diferencirane varijante adenokarcinoma razlikuju se ne samo po stupnju ozbiljnosti staničnog atipizma, već i po stromalno-parenhimskom odnosu, kao i po prisutnosti ili odsustvu pravilnih struktura formiranih tumorskim tkivom.
Rice. 20-4. Adenokarcinom prostate. Obojeno hematoksilinom i eozinom (x200).
Kod raka prostate koristi se nekoliko shema za procjenu težine tumorske lezije. Gleassonov sistem (D.F. Gleasson) je najčešći, razlikuje pet stupnjeva histološke diferencijacije i rasta parenhimskih struktura. Istovremeno, stepeni 3, 4 i 5 uključuju zasebne potkategorije (A, B i C) koje imaju morfološke razlike. Zbog varijabilnosti stepena diferencijacije patološkog tkiva u različitim dijelovima tumora, sistem pretpostavlja određeni red sumiranja indikatora koji označavaju jedan ili drugi stupanj.
Stepen 1. Rijetko definirano. Rak ovog stepena se otkriva u prolaznoj zoni organa. Parenhim tumorskog čvora, koji ima jasne granice, formiran je od malih i srednjih, usko ležećih monomorfnih acinusa, odvojenih uskim slojevima strome. Oblogu acinusa čine svijetli kubični i cilindrični sekretorno-luminalni glandulociti sa blago uvećanim atipičnim jezgrama. Ćelije bazalnog sloja su odsutne. Poligonalni eozinofilni kristaloidi nalaze se u lumenu nekih acinusa.
Stepen 2. Karakteriziraju ga manje jasne granice tumorskog čvora zbog ograničenog infiltrativnog rasta, acinusi se značajno razlikuju po veličini i obliku, leže više raštrkani i često su razdvojeni prilično širokim slojevima strome. Nema izrazitih citoloških razlika u odnosu na stepen 1.
Stepen 3. Graduiran prema oblicima: A, B i C. Parenhim raka oblika 3A i 3B razlikuje se od prethodna dva stepena po još većoj udaljenosti tumorskih acinusa jedan od drugog i raznovrsnosti njihove strukture i veličine (od srednjeg do velikih).
3A. Otkrivaju veliki kalibar lumena acinusa i mnoge varijante njihove strukture (izdužene i granaste strukture). Formiranje papila nije tipično.
3b. Akini su mali, pokazuju očigledan infiltrativni rast i imaju tamnu ćelijsku oblogu. Slika podsjeća na scirozni adenokarcinom, u kojem neki od malih acinusa nemaju lumen.
3C. Predstavljaju ga relativno veliki, jasno izraženi agregati acinusa sa hrskavim (čvrstim žljezdanim), kao i papilarnim ili kribriformno-papilarnim strukturama. Ovim oblikom mogu biti zahvaćeni kanali prostate.
Stepen 4. Izražava se u oblicima - A i B.
4A. Okarakteriziran ili velikim žarišnim konfluentnim rastom malih acinusa i/ili čvrstih kompleksa žlijezda s malim prazninama, ili ekstenzivnim poljima kribriformnih struktura.
4b. Razlikuje se od dosadašnje svijetle, ponekad optički prazne citoplazme tumorskih ćelija, nalik bistrocelularnom karcinomu bubrega. U ovoj fazi postoje izraženi znaci invazije.
Stepen 5. Uključuje dva oblika: A i B.
5A. Otkrivaju se izolirani zaobljeni makrofokalni, čvrsto-žljezdani i kribriformni kompleksi kancerogenog parenhima, koji sadrže nekrotične mase u lumenu.
5b. Predstavljaju slabo diferencirane varijante sa difuznim rastom vrlo malih malformiranih žlijezda, kao i anaplastične varijante sa raštrkanim rastom izrazito atipičnih i polimorfnih stanica raka.
Konačna procjena stepena tumorskih lezija prostate prema Glisson sistemu dobijena je kao rezultat sumiranja dva ekstremna stepena identificirana u različitim dijelovima uzorka tkiva koji se proučava. Minimalni stepen maligniteta je 2 (1+1) boda, maksimalni 10 (5+5) bodova.
KlasifikacijaTNM- uobičajena klasifikacija za procjenu težine tumorskog procesa. Oznake: T - primarni tumor, N - zahvaćenost limfnih čvorova, M - metastaza.
T 1 - tumor je otkriven u debljini nepromijenjenog tkiva prostate.
T 2 - tumor se nalazi unutar prostate, deformira konturu organa, ali ne raste u sjemene vezikule i bočne žljebove.
T 3 - tumor raste izvan prostate, zahvaćajući sjemene vezikule i bočne žljebove.
T 4 - tumor raste u susjedne organe.
N x - poraz limfnih čvorova nije definiran.
N 1 - pojedinačna metastaza u regionalnom (karličnom) limfnom čvoru.
N 2 - višestruke metastaze u regionalnim (karličnim) limfnim čvorovima.
N 3 - višestruke metastaze u regionalnim (karličnim) limfnim čvorovima fiksiranim na zid karlice.
N 4 - metastaze u regionalnim limfnim čvorovima ingvinalne, ilijačne i para-aortne grupe.
M x - metastaza se ne može odrediti.
M 0 - nema udaljenih (hematogenih) metastaza.
M 1 - postoje udaljene (hematogene) metastaze.
Visoka učestalost invazije raka u kapsulu prostate uglavnom je posljedica subkapsularne lokacije tumora. Postoji i perineuralna invazija adenokarcinoma u tkivo žlijezde i/ili susjedna tkiva. Tumor može prerasti u sjemene mjehuriće, au kasnijim fazama bolesti - u mjehur. Rane metastaze se nalaze u karličnim limfnim čvorovima, zatim su zahvaćeni ilijačni i para-aortni limfni čvorovi. Metastaze u pluća nastaju kroz torakalni limfni kanal ili iz venskog pleksusa prostate kroz gornju šuplju venu. Kod gotovo svih pacijenata koji su umrli od adenokarcinoma prostate, tumor metastazira na kičmu, rebra i karlične kosti. Petogodišnja stopa preživljavanja u početnim stadijumima raka dostiže 90-95%, au slučaju otkrivanja diseminiranih hormonski rezistentnih oblika raka - manje od 25%.
BOLESTI BULBOURETRALNIH ŽLJEZDA I VISILA SJEMENA
BOLESTI TESTIKULARA
Bolesti testisa su malformacije, upalne bolesti i tumori.
malformacije
Postoje anomalije u broju, strukturi, položaju testisa. Brojne anomalije uključuju monorhizam (nedostaje jedan testis), anorhizam (nedostaju oba testisa), poliorhizam (tri ili više testisa). Hipoplazija testisa je strukturna anomalija. Kriptorhizam je anomalija u položaju testisa, najčešći poremećaj.
kriptorhizam
Kriptorhizam je nedostatak jednog ili oba testisa da se spuste u skrotum. Javlja se kod 0,3-0,8% odraslih muškaraca i jednostrano je u 75% slučajeva.
Etiologija. Glavni razlog je kršenje procesa pomicanja testisa kroz trbušnu šupljinu u karlicu, a dalje, kroz ingvinalni kanal, u skrotum. Pored idiopatskih slučajeva kriptorhizma, opisana je povezanost ove patologije sa genetskim abnormalnostima (trizomija hromozoma 13) i hormonskim faktorima.
Morfološka slika. Promjene na ektopičnom testisu počinju u ranom djetinjstvu i dalje se izražavaju u kašnjenju u razvoju spermatogenog epitela. Seminiferni tubuli imaju oblik gustih niti od hijaliniziranog vezivnog tkiva, prekrivenih bazalnom membranom. Povećava se volumen strome testisa, smanjuje se broj Leydigovih stanica. S progresijom atrofičnih promjena u sjemenim tubulima, veličina ektopičnog testisa se smanjuje, postaje gušća. Kod jednostranog kriptorhizma u drugom testisu, koji se spustio u skrotum, primjećuju se i patološke promjene, zametne stanice su malobrojne, njihova diferencijacija je odgođena.
Kada se ektopični testis zaustavi u ingvinalnom kanalu, on je često traumatiziran; ovaj položaj testisa često prati ingvinalna kila koja zahtijeva hiruršku intervenciju. Kod jednostranog i bilateralnog kriptorhizma razvija se neplodnost, u ektopičnom testisu rizik od maligniteta je mnogo veći.
ZAPALJNE BOLESTI
Orhitis je upala testisa, često infektivne etiologije. Izolovana upala u testisu se rijetko razvija, u većini slučajeva u proces je uključen epididimis (epididimo-orhitis). Orhitis po etiologiji može biti infektivan (nespecifičan i specifičan) i neinfektivan, imati akutni ili kronični tok.
Patogeneza. Kod infektivnog orhitisa mogući su hematogeni i uzlazni (kroz uretru ili iz mjehura) putevi infekcije. Hematogeni put je češći kod sifilisa testisa, piogenih infekcija i virusnih lezija. Uzlazni put je tipičan za infektivni proces uzrokovan gram-negativnom florom ( Escherichia coli, Proteus vulgaris), takođe za polno prenosive bolesti ( Neisseria gonoreja, klamidija trachomatis).
infektivnog orhitisa- bolest u kojoj bakterijska flora uzrokuje upalu u tkivu testisa, koju karakteriziraju edem, hiperemija, neutrofilno-makrofagna i limfocitna infiltracija. Obično je epididimis prvi koji je uključen u proces, a zatim se infekcija širi kroz tubule ili limfne žile do testisa.
Akutni nespecifični orhitis je komplikacija infekcija (zaušnjaci, tifus, šarlah, malarija, gonoreja), može se razviti kao posljedica ozljede ili poremećaja cirkulacije (torzija testisa). U početku se upala strome brzo širi na tubule i može biti popraćena stvaranjem apscesa ili razvojem gnojno-nekrotičnog procesa. Ovisno o etiologiji upale, akutni orhitis ima karakteristike. Gonorejni epididimo-orhitis - na početku je zahvaćen privjesak u kojem se formira apsces. Zatim se proces širi na testis, gdje se javlja gnojni orhitis, obično difuzne prirode. Zauške (zauške) - virusna bolest, koja se obično javlja kod djece, često razvija jednostrani akutni žarišni, intersticijski orhitis. U stromi organa postoji edem i ćelijska infiltracija, koju predstavljaju limfociti, plazma ćelije i makrofagi. Neutrofili su obično pojedinačni, ali ponekad proces postaje apscesirajući. Komplikacije: razvoj fibroze i ožiljaka tkiva testisa s kršenjem arhitektonike organa, što može dovesti do neplodnosti.
Specifični orhitis razlikuje se između tuberkuloznog i sifilitičnog. Hronični orhitis može nastati kao rezultat akutne upale, manifestacije kroničnih specifičnih (tuberkuloza, sifilis, itd.) infekcija ili kao rezultat dužeg izlaganja drugim štetnim faktorima. Rijetko je, na primjer, kod tuberkulozne infekcije, sifilisa, gljivičnih infekcija.
◊ Tuberkulozni orhitis. Gotovo uvijek počinje lezijom epididimisa, nakon čega se širi na testis. U većini slučajeva, tuberkulozni prostatitis i vezikulitis (upala sjemenih mjehurića) se razvijaju istovremeno. Morfološki pregled otkriva tipičnu tuberkuloznu granulomatoznu upalu.
◊ Sifilitički orhitis. Razlikovati urođene ili stečene. Često nije praćen epididimitisom. Morfološki se u centru razvijaju gume sa kazeoznom nekrozom, okružene granulacionim tkivom koje sadrži limfocite, makrofage, plazmacite, ćelije Pirogov-Langhansovog tipa, ili difuzna intersticijska limfoplazmacitna infiltracija sa obliterirajućim endarteritisom i periarteritisom.
Neinfektivni granulomatozni orhitis- rijetka bolest autoimune prirode, koja se nalazi kod muškaraca starosti 30-80 godina. Testisi su uvećani, donekle otvrdnuti. Mikroskopski se nalaze granulomi koji se sastoje od epiteloidnih ćelija, divovskih multinuklearnih ćelija tipa Pirogov-Langhans, ali bez kazeozne nekroze u centru, što omogućava razlikovanje ove bolesti od tuberkuloze. U inflamatornom infiltratu mogu se naći neutrofili i plazma ćelije, koje su takođe netipične za tuberkuloznu upalu.
Malakoplakija testisa i njegovog epididimisa
Malakoplakija testisa i njegovog epididimisa je kronična granulomatozna bolest povezana s infekcijom urinarnog trakta. Vjeruje se da je bolest povezana s defektom lizozoma koji nisu sposobni uništiti fagocitirane bakterije. Zahvaćeni testis je blago povećan, a na presjeku se otkrivaju žućkasto-smeđa žarišta omekšavanja koja se protežu do epididimisa. Mikroskopski upalni infiltrat sadrži mnoge plazma ćelije i velike makrofage (Hansemannove ćelije). U citoplazmi ovih makrofaga otkrivaju se Michaelis-Gutmannova tijela - koncentrične lamelarne strukture degenerirajućih kalcificiranih lizosoma, koje često sadrže bakterije.
atrofija testisa
Testisi smješteni u skrotumu atrofiraju u slučaju oštećenja krvnih žila (progresivna i stenozirajuća ateroskleroza unutrašnje sjemene arterije), hipofunkcije hipofize, opstrukcije sjemenovoda, kaheksije, kao posljedica gnojnog orhitisa. Atrofične promjene na testisima se često razvijaju kao komplikacija traume, terapije zračenjem, uz produženu primjenu estrogena kod raka prostate.
TUMORI
Tumori testisa čine oko 1% svih neoplazmi kod muškaraca. Dijele se u grupe germinogenih i negerminogenih.
germinogen. Razvijaju se iz polnih i zametnih stanica, čine oko 95% neoplazmi testisa i karakteriziraju ih izrazito maligni tok, sa brzim i ekstenzivnim metastazama. Može postojati jedan ili više histoloških tipova.
Nije germinogen. Nastaju iz strome polne moždine i imaju benigni tok. Neki od njih pokazuju hormonsku aktivnost - proizvode steroide, uzrokujući odgovarajuće simptome.
tumori zametnih ćelija
Tumori zametnih stanica iz tkiva istog histološkog tipa su grupa neoplazmi koja uključuje dvije vrste seminoma, karcinom embriona, tumor žumančane vrećice, korionski karcinom i teratome.
Tipičan seminom(disgerminom, Chevassus seminom). Maligni tumor se gradi od relativno monomorfnih germinalnih epiteliocita, čiji rast je praćen limfoidnom infiltracijom, granulomatoznom reakcijom i povećanjem nivoa korionskog gonadotropina u krvi. Tumor se može pojaviti u testisu kriptorhida. Morfološki, tumor je jasno omeđen, umjereno gust, lobularan ili multinodularan, promjera nekoliko centimetara. Na presjeku tumor je žućkastoružičaste boje, često sa žarištima krvarenja. U 50% slučajeva proces zahvata čitav testis, a u 10% slučajeva nalazi se invazija u epididimis i druga skrotalna tkiva. Tumor intenzivno metastazira limfogenim i hematogenim putem. Mikroskopski tipičan seminom formira alveolarna gnijezda, slojeve, uske ili široke niti, rjeđe cjevaste, pseudoglandularne i rebraste strukture. Ponekad parenhim tipičnog seminoma sadrži gigantske elemente sincitiotrofoblasta, formirajući neprekidna ekstenzivna polja.
Spermatocitni seminom(spermatogonionom, seminom spermatocita, Massonov seminom). Maligna neoplazma je izgrađena od tri vrste zametnih ćelija testisa i čini ne više od 4,5% svih seminoma. Češće se razvija u starijoj dobi, karakterizira ga dug asimptomatski tok. Tumor sporo raste i rijetko metastazira. Makroskopski se ne razlikuje od tipičnog seminoma. Mikroskopski javlja se karakterističan difuzni rast tumorskih ćelija u vidu opsežnih polja odvojenih slojevima strome, u kojima se nalaze praznine i male cistične šupljine. Rijetko se otkriva trabekularni obrazac rasta. Tumorske ćelije mogu biti poput limfocita, srednje (najčešće) i velike. Povremeno naiđete na gigantske multinuklearne ćelije. Mitotička aktivnost tumorskih ćelija je izražena, postoje brojke atipičnih mitoza. Anaplastična varijanta spermatocitnog seminoma je rijetka i karakterizira je dominacija monomorfnih stanica srednjeg tipa s izraženim nukleolusom. Povremeno se seminomi kombinuju sa vretenastim ćelijama ili rabdomioblastoidnim sarkomom.
Embrionalni rak. Maligni tumor germinalnih epitelnih ćelija. Češće se dijagnosticira kod mladih HLA-B13+ muškaraca. Tumor se rano otkriva, njegov rast u zahvaćenom organu često je praćen bolom, pacijenti ponekad razvijaju ginekomastiju. Rak ima agresivan klinički tok, često raste u epididimis i spermatičnu vrpcu. Retroperitonealni rast i udaljene limfo- i hematogene metastaze utvrđuju se kod 10-20% bolesnika. Morfološki, čvor je meke konzistencije, blijedosive boje na rezu, često viri iz površine reza, nije jasno razgraničen, ponekad sadrži područja nekroze i krvarenja. Mikroskopski tumorski parenhim se sastoji od čvrstih slojeva, žljezdanih i papilarnih struktura. Sadrži žarišta nekroze i naslage amorfnog oksifilnog materijala. Embrionalne ćelije raka se odlikuju velikom veličinom i polimorfizmom, s razvijenom, blago granularnom citoplazmom, velikim poligonalnim jezgrima nalik vezikulama s neravnomjerno raspoređenim hromatinom i velikim nukleolima. Kod 30% pacijenata ekspresija α-fetoproteina je određena u tumorskim ćelijama. U 50% slučajeva nalaze se znaci intravaskularne invazije i vaskularne tromboze tumorskih stanica.
Tumor žumančane vrećice(karcinom fetusa infantilnog tipa, tumor endodermalnog sinusa). Rijetka maligna neoplazma zametnih stanica koja se diferencira prema strukturama embrionalne žumančane vrećice, alantoisa i ekstraembrionalnog mezenhima. Dijagnostikuje se uglavnom kod djece mlađe od 3 godine, dok u 100% slučajeva dolazi do naglog porasta nivoa α-fetoproteina u krvnoj plazmi. Morfološki, tumor izgleda kao čvor meke konzistencije, bez jasnih granica, ponekad sa tkivnom sluzi i stvaranjem cista. Mikroskopski u sastavu tumora odrediti:
∨ tkivo retikularnog tipa koje formira mikrociste i strukture saća;
∨ elementi endodermalnog sinusa perivaskularnog tipa (Schiller-Duvalova tijela);
∨ papilarne strukture, čvrsti kompleksi, zone žljezdano-alveolarne strukture sa intestinalnom ili endometrioidnom diferencijacijom;
∨ područja miksomatoze, žarišta sarkomatoidne transformacije vretenastih ćelija;
∨ polivezikularne strukture žumanca;
∨ snopovi ćelija sa hepatoidnom diferencijacijom;
∨ zone parijetalnog tipa.
Ekspresija α-fetoproteina u tumorskim ćelijama je važna dijagnostička karakteristika.
Prognoza u većini slučajeva razvoja tumora u dojenačkoj dobi, povoljno je uz pravovremeno liječenje. Kod odraslih je prognoza loša.
Horiokarcinom(horioepiteliom). Ekstremno maligni tumor sa trofoblastnom diferencijacijom i čini oko 0,3% svih neoplazmi testisa. Češće se razvija kod muškaraca starosti 20-30 godina. Klinički simptomi često počinju manifestacijama povezanim s jednom ili drugom metastazom horiokarcinoma: hemoptiza, bol u leđima, gastrointestinalno krvarenje, neurološke ili kožne lezije. Kod pacijenata se povećava nivo serumskog korionskog gonadotropina. Oko 10% takvih osoba ima ginekomastiju, imaju i znakove sekundarne tireotoksikoze. Morfološki, tumor je u obliku malog čvora, obično sa višestrukim žarištima sekundarnih promjena (nekroza, krvarenje). mikroskopski sliku karakterizira stvaranje slojeva sincitio- i citotrofoblastnih stanica smještenih duž periferije neoplazme. Čvrsti i čvrsto-papilarni kompleksi citotrofoblasta formiraju monomorfne mononuklearne ćelije srednje veličine sa laganom citoplazmom i vezikularnim jezgrom. Okolo su polimorfne multinuklearne ćelije sincitiotrofoblasta, koje mogu imati jedno veliko hiper ili hipohromno jezgro. Postoje znaci intravaskularne invazije trofoblasta. Središte tumora obično je predstavljeno žarištima nekroze i krvarenja. Visok invazivni potencijal tumora uslovljava rano klijanje tumora iz primarnog čvora u dovodne žile, što dovodi do velikih udaljenih metastaza. U ovom slučaju, primarni čvor prolazi kroz fibroznu transformaciju i zamjenjuje se vezivnim tkivom.
Teratoma-kombinovana grupa tumora zametnih ćelija sa diferencijacijom prema tkivima somatskog tipa. Oni čine do 7% svih neoplazmi testisa. Teratomi se javljaju kod djece, rjeđe kod odraslih mlađih od 30 godina. Tumorski čvor može sadržavati ciste ispunjene različitim supstratima, kao i područja hrskavice i koštanog tkiva. Odredite zreli, sa znakom maligniteta, nezreli teratom.
Zreli teratom se gradi od struktura sličnih normalnom epitelu crijevnog, respiratornog, epidermalnog tipa, kao i parenhima nekih žlijezda (sline, štitnjače ili gušterače) i drugih organa (bubrezi, jetra, prostata). Sve ove strukture nalaze se u razvijenoj stromi, koja može sadržavati hrskavične, koštane, glatke mišiće i masne komponente. Kod odraslih, zreli teratom, u kombinaciji sa elementima nezrelog teratoma, ima invazivan rast i sposoban je za metastaziranje. Dermoidna cista je rijedak oblik zrelog teratoma, analoga uobičajene lezije jajnika. Zid ciste je obložen epidermoidnim epitelom sa privjescima kože (folikuli dlake, lojne žlijezde). Sadrži proizvode lojnih žlijezda, kose. Dermoidna cista ne daje metastaze.
Nezreli teratom. Sadrži elemente koji liče na normalna embrionalna tkiva. Sastav tumora uključuje: masno tkivo iz lipoblasta sa područjima sluzi i razvijenom vaskularnom mrežom; crijevne žlijezde fetalnog tipa; nezrela stroma vretenastih ćelija. Manje često: hepatične grede fetalnog tipa sa eritroblastima; neuroepitel; blastomatozna tkiva nalik na blastem i embrionalne tubule bubrega u razvoju. Nezreli teratom se odlikuje brzim invazivnim rastom sa širokom distribucijom. Prognoza je nepovoljna.
Teratomi sa znacima sekundarnog maligniteta su izuzetno rijetka neoplazma koja se opaža isključivo kod odraslih osoba zahvaćenih nezrelim teratomom, u kojem nastaju žarišta malignog tkiva negerminogenog tipa. Po svojoj strukturi, ova žarišta mogu biti analozi rabdomiosarkoma, sarkoma drugih vrsta, rjeđe adenokarcinoma ili karcinoma skvamoznih stanica.
Tumori zametnih ćelija iz tkiva više od jednog histološkog tipa(mješoviti germinalni tumori) - kombinirana skupina neoplazmi testisa, koja uključuje različite kombinacije komponenti s neoplastičnom germinalnom diferencijacijom. Najčešći: embrionalni karcinom i horiokarcinom; embrionalni karcinom i seminom; embrionalni rak u kombinaciji s tumorom žumančane vrećice i teratomom; embrionalni karcinom, teratom i horiokarcinom; embrionalni karcinom, teratom i seminom; teratom i seminom, itd.
Gonadoblastom- tumor ćelija germinalnog epitela i strome polne moždine, koji se javlja kod osoba sa smetnjama u razvoju polnih žlezda. Često se gonadoblastom kombinira s kriptorhizmom i hipospadijom. U većini slučajeva pacijenti imaju ili karakteristike mješovite disgeneze gonada ili ženski fenotip. Morfološki, gonadoblastom je izgrađen od zametnih ćelija koje liče na one u seminomu i od nezrelih Sertolijevih ćelija. Obje ove ćelijske komponente su pomiješane u dobro definiranim, zaobljenim tumorskim gnijezdima, često sadrže oksifilne hijalinske kuglice i kalcifikacije. Gonadoblastom je sposoban da daje metastaze.
Stepen distribucije tumori zametnih ćelija testisa prema TNM sistemu ocijenjeno na sljedeći način:
T 1 - proces je ograničen na tijelo testisa;
T 2 - tumor se proteže do proteinske membrane;
T 3 - tkivo neoplazme raste u ljusku testisa i / ili epididimisa;
T 4 - invazija u spermatsku vrpcu i/ili zid skrotuma;
N 1 - pojedinačna metastaza u ingvinalnom limfnom čvoru na strani lezije;
N 2 - određuju se kontralateralne, bilateralne ili višestruke metastaze u regionalnim limfnim čvorovima;
N 3 - utvrđuje se konglomerat uvećanih limfnih čvorova u trbušnoj šupljini i paketa ingvinalnih limfnih čvorova;
N 4 - udaljene limfogene metastaze;
M 1 - udaljene hematogene metastaze.
Negerminogeni tumori
Tumori iz ćelija polne moždine i strome testisa čine oko 5% tumora testisa i uključuju neoplazme iz Sertolijevih ćelija, Leydigovih ćelija i stromalnih elemenata.
Tumor Sertolijevih ćelija (sertoliom, androblastom). Rijetka jednostrana formacija, koja čini 1-3% svih neoplazmi testisa, dok se znaci malignog rasta i metastaza nalaze u 12% slučajeva. Tumor može biti povezan s Peutz-Gigersovim sindromom. Morfološki, sertoliom je jasno ograničen, različite gustine, žućkast ili bjelkast na presjeku, prosječnog prečnika 3,5 cm Mikroskopski se izoluje sklerozirajući, nespecificirani, krupnoćelijski oblik tumora.
neodređeni oblik. Sastoji se od malih tubularnih struktura odvojenih hijaliniziranom stromom s velikim brojem krvnih žila, formirajući difuzni ili lobularni tumorski parenhim.
sklerozirajući oblik. Teška fibroza i fokalna hialinoza strome tumora.
Kalcificirajući oblik velikih ćelija. Češće obostrano, karakteriše ga prisustvo velikih tumorskih sustentocita sa relativno lakim jezgrima, kao i kalcifikacije u tumorskoj stromi.
Tumor Leydigovih ćelija(leidigom, tumor glandulocita, tumor intersticijskih ćelija) čini oko 2% svih neoplazmi testisa. Pogađa djecu od 4-5 godina i odrasle od 30-60 godina. Morfološki, tumor ima izgled režnjastog čvora sa jasnim granicama, guste konzistencije, žućkasto-smeđeg na presjeku sa područjima krvarenja i nekroze. Mikroskopski, tumorski parenhim je predstavljen čvrstim slojevima velikih poligonalnih, zaobljenih, povremeno vretenastih ćelija, sa monomorfnim jezgrima, u citoplazmi se često određuju eozinofilne inkluzije (Reinkeovi kristali), sadržani su lipidi i lipofuscin. Otprilike 10% pacijenata sa leidigomom ima invazivan rast i metastaze. U drugim slučajevima, leidigom je benigni tumor.
Tumor Sertolijevih i Leydigovih ćelija. Izuzetno rijedak tumor mješovite strukture, ima razvijenu stromu, uključujući male nakupine velikih okruglih ili poligonalnih Leydigovih glandulocita i strukture tipične za sertoliom.
Tumor odraslih granuloza. Varijabilna, maligna. Kod 20% pacijenata sa ginekomastijom tumor može metastazirati. Makroskopski se otkriva homogeni gusti žućkasti ili bjelkasti čvor koji sadrži ciste. Mikroskopski, tumor je izgrađen ili od čvrstih polja ili od mikrofolikularnih struktura parenhima granuloza ćelija. Granulozne ćelije imaju laganu citoplazmu (lutealni tip) i umjereno bazofilno jezgro.
Tumor granuloze juvenilnog tipa. Najčešće dijagnostikovana neoplazma testisa tokom prvih 6 meseci života. Javlja se kod starije djece i izuzetno je rijetka kod odraslih. Pacijenti mogu imati kriptorhizam i poremećaje seksualnog razvoja. Makroskopski, tumor je sličan prethodnom obliku. Mikroskopske karakteristike su svedene na prisustvo čvrstih folikula, rjeđe gredastih (Scirr-ovih) struktura. Tumorske granulozne ćelije, slične svojim kolegama u prethodnom obliku, sklone su izraženijoj mitotičkoj aktivnosti. Postoji i hialinoza, ponekad pseudohondroidna transformacija strome.
Pored tumora koji se razmatraju, u testisima se nalaze epiteliom tipa jajnika, razne vrste malignih limfoma i plazmacitoma. Ove neoplazme su slične po strukturi svojim kolegama u drugim organima.
BOLESTI MEMBRANA
hidrokela
Hidrokela (vodavica testisa ili vaginalne membrane testisa) je čest oblik tumorskih lezija skrotuma, karakteriziran nakupljanjem serozne tekućine unutar vaginalne membrane testisa. Kapljica se razvija u slučaju hiperprodukcije tečnosti kod orhitisa i epididimoorhitisa, zbog opstrukcije limfnih ili venskih sudova spermatične vrpce. Kod nekompliciranog oblika bolesti (unilateralna lezija), vaginalna membrana je glatka i sjajna. Možda pridruživanje infekcije, razvoj krvarenja. Kod infekcije ili tumorskih lezija, vaginalna membrana je obično zadebljana, sklerozirana.
kongenitalna hidrokela pronađena u 6% novorođenih dječaka, povezana je s nepotpunom infekcijom vaginalnog procesa peritoneuma. Kongenitalna hidrokela testisa komunicira sa trbušnom šupljinom kroz otvoreni vaginalni proces (potencijalni hernijalni kanal), sposoban za spontanu obliteraciju kod novorođenčadi. Obično, do prve godine djetetovog života, hidrokela prolazi sama od sebe. Ako do 2 godine vodenjak testisa ne nestane sam, tada je indicirano kirurško liječenje.
Hematocela- nakupljanje krvi unutar membrane testisa, obično povezano s traumom ili hidrokelom, komplikovano krvarenjem.
Spermatocele- tvorba nalik tumoru uzrokovana cističnom ekspanzijom tubula mreže testisa ili eferentnih tubula i sadrži spermatozoide.
Varicocele- abnormalno širenje vena spermatične vrpce. Učestalost bolesti u populaciji je 8-23%. U 80% slučajeva varikokela se nalazi na lijevoj strani, na ušću vene testisa u lijevu bubrežnu venu, zbog posebnosti relativnog položaja krvnih žila u ovom području. Bilateralna uključenost je rijetka. Patologija se može kombinirati s neplodnošću, koja je posljedica razvoja hipoksije u tkivu testisa i povećanja temperature u skrotumu (sprečava normalnu spermatogenezu). Mikroskopski u biopsijskom materijalu tkiva zahvaćenog testisa otkrivaju se područja deskvamacije nekrotičnog spermatogenog epitela, peritubularna skleroza i različiti stupnjevi atrofije testisa.
albuginea cista
Cista albuginee (hidatida) - rijetka patologija albuginee, pronađena kod muškaraca starijih od 40 godina. Na površini testisa nalazi se jednokomorna ili višekomorna cista koja sadrži bistru tekućinu ili tekućinu boje krvi. Iznutra je cista obložena jednoslojnim skvamoznim ili kubičnim epitelom.
Fibrozni pseudotumori
Pseudotumori albugineje su područja rasta vezivnog tkiva koja formiraju konglomerate u obliku ploča ili nodula. Razvija se nakon traumatskih testisa ili orhitisa, često u kombinaciji s hidrokelom.
BOLESTI BOLESTI
Bolesti epididimisa razlikuju upalne i tumorske. Najčešće dijagnosticirani upalni procesi epididimisa, rjeđe tumorske lezije.
ZAPALJNE BOLESTI
Ascendentni bakterijski epididimitis
Bakterijski epididimitis ima akutni ili kronični tok, specifičan po etiologiji (tuberkulozni, sifilitički itd.) i nespecifičan.
Akutni epididimitis javlja se kod mladih muškaraca, najčešće uzrokuje N. gonoreje i OD.trachomatis, kod starijih osoba E. coli a povezan je sa uzlaznom infekcijom urinarnog trakta.Mikroskopski se uočavaju nakupine polimorfonuklearnih leukocita u zidu i lumenu dodatka, stromalni edem, vaskularna pletora (tipični znaci akutne upale).
Hronični epididimitis karakterizira stvaranje inkapsuliranih apscesa, difuzna infiltracija zida sjemenovoda plazma ćelijama, makrofagima, limfocitima, fibroza i obliteracija lumena.
Tuberkulozni epididimitis razvija se kod tuberkuloze urinarnog trakta zbog retrogradnog širenja infekcije. Tipično za tuberkulozu je granulomatozna upala i skleroza intersticija. Makroskopski se otkriva gusti uvećani dodatak, sjemenovod je zadebljan, ponekad u obliku perle. Mikroskopski U žarištu lezije otkrivaju se granulomi epitelnih ćelija tipični za tuberkulozu sa žarištima kazeozne nekroze u centru. U slučaju progresije bolesti moguć je razvoj tuberkuloznog epididimoorhitisa.
Sjemenski (spermatozoidni) granulom
Sjemenski granulom je aktivni upalni proces uzrokovan prodiranjem spermatozoida u intersticijsko tkivo epididimisa.
TUMORI OD TESTIKULASA
Neoplazme paratestikularne lokalizacije - maligni mezoteliom, dezmoplastični okrugloćelijski tumor, cistadenom, karcinom epididimisa, melanotični neuroektodermalni tumor itd. Ovi tumori su prilično rijetki, a najčešći je adenomatoidni tumor.
Adenomatoidni tumor
Benigni jednostrani tumor koji čini oko 60% neoplazmi epididimisa. Morfološki, tumor izgleda kao zaobljeni čvor bez jasnih granica, promjera 1-3 cm, koji se sastoji od mekog ili gustog sjajnog sivo-žutog tkiva, ponekad se proteže do albuginee, pa čak i do parenhima testisa. Mikroskopski, tumor ima čvrstu-žljezdanu strukturu: područja tubularne i žljezdano-cistične strukture se izmjenjuju s ekstenzivnim poljima tumorskog tkiva. Ćelije imaju različit oblik i veličinu, njihova citoplazma je često intenzivno oksifilna, vakuolizirana. Stroma je sklerotična, ponekad sa područjima izražene hijalinoze, sadrži glatka mišićna vlakna i folikuloličke limfoidne infiltrate. Granica tumora sa nezahvaćenim parenhimom testisa može biti nejednaka.
Tumori skrotuma
Najčešći je karcinom skvamoznih ćelija. Morfološki, ovaj karcinom je sličan epidermoidnom karcinomu drugih lokalizacija. Ređi tumori skrotuma su karcinom bazalnih ćelija, Pagetova bolest, maligni tumori iz priraslica kože i mekih tkiva. Među tumorskim lezijama skrotuma najčešće su genitalne bradavice, hamartomi i razne ciste.
Polno prenosive infekcije su grupa polno prenosivih bolesti čiji je glavni put prenošenja nezaštićeni seksualni kontakt. Polno prenosive bolesti su klinički heterogene nozološke jedinice koje su visoko zarazne, odnosno infektivne, te stoga nose direktnu opasnost po ljudsko zdravlje.
Koje su infekcije polno prenosive
 Svjetska zdravstvena organizacija klasificira spolno prenosive bolesti na sljedeći način::
Svjetska zdravstvena organizacija klasificira spolno prenosive bolesti na sljedeći način::
- Uobičajene polno prenosive infekcije
- limfogranulomatoza (ingvinalni oblik);
- granulom veneričnog tipa.
- Druge spolno prenosive bolesti:
- koji uglavnom utiču na organe reproduktivnog sistema:
- urogenitalna šigeloza (javlja se kod osoba sa homoseksualnim seksualnim odnosom);
- trihomonijaza;
- kandidozne lezije genitalnih organa, koje se manifestiraju balanopostitisom i vulvovaginitisom;
- gardnereloza;
- šuga;
- ravne glave (stidne pedikuloza);
- molluscum contagiosum.
- koji uglavnom utiču na druge organe i sisteme:
- sepsa novorođenčadi;
- lamblia;
- AIDS;
- amebijaza (tipična za osobe sa homoseksualnim kontaktima).
Glavna razlika bilo kojeg predstavnika spolno prenosivih bolesti je njegova visoka osjetljivost na promjene u uvjetima okoline. Za infekciju mora postojati direktan kontakt bolesne osobe sa zdravom osobom, a u nekim slučajevima to nije nužno seksualni odnos, dovoljan će biti kontakt u domaćinstvu, kao, na primjer, u slučaju virusne bolesti. Opasnost se povećava u prisustvu oštećenja integriteta sluzokože i kože, koji su ulazna vrata za svaku infekciju. Rizik od zaraze spolno prenosivim bolestima značajno se povećava kroz analni odnos, korištenje uobičajenih proizvoda za ličnu higijenu i seksualne igračke. Bilješka: gotovo sve virusne i bakterijske spolno prenosive bolesti prodiru kroz placentnu barijeru, odnosno prenose se na fetus in utero i remete njegov fiziološki razvoj. Ponekad se posljedice takve infekcije javljaju tek nekoliko godina nakon rođenja djeteta u vidu disfunkcije srca, jetre, bubrega, poremećaja u razvoju. S obzirom na vrstu patogena, to su venerične bolesti:
Postoje sljedeći razlozi koji doprinose širenju spolno prenosivih bolesti:
- veoma bliski kontakti u domaćinstvu;
- nezaštićeni seks, koji također uključuje analni i oralni;
- korištenje zajedničkih ručnika;
- nepoštivanje potrebnih pravila za sterilizaciju instrumenata (bolesti se prenose kontaminiranim instrumentima u medicinskim, stomatološkim, kozmetološkim ustanovama, kao iu salonima za manikir i tetoviranje);
- postupak transfuzije krvi i njenih elemenata;
- parenteralna primjena lijekova;
- transplantacija organa i tkiva.
STD: simptomi
Klinička slika spolno prenosivih bolesti je malo drugačija, ali općenito postoji niz znakova koji su karakteristični za gotovo svaku od njih:
- prekomjerna slabost;
- gnojni ili mukozni iscjedak iz uretre;
- zamućen urin;
- peckanje i svrab u području genitalija;
- povećani limfni čvorovi u preponama;
- nelagodnost tokom odnosa i mokrenja;
- čirevi i čirevi u preponama, na vanjskim genitalijama;
U drugim organima simptomi se mogu pojaviti ovisno o vrsti infekcije u kojoj su zahvaćeni drugi sistemi. Na primjer, jetra pati od hepatitisa, kosti su zahvaćene u zadnjim stadijumima sifilisa, zglobovi mogu biti zahvaćeni klamidijom.
Simptomi spolno prenosivih bolesti kod žena
Prisutnost određenih simptoma spolno prenosivih bolesti kod žena objašnjava se posebnostima njihove fiziologije. Sljedeći znakovi trebali bi upozoriti ženu i postati razlog za vanredni posjet ginekologu:
- bol i suvoća tokom seksa;
- pojedinačno ili grupno povećanje limfnih čvorova;
- dismenoreja (poremećaji normalnog menstrualnog ciklusa);
- bol i iscjedak iz anusa;
- svrab u perineumu;
- iritacija anusa;
- osip na usnama ili oko anusa, usta, tijela;
- atipični vaginalni iscjedak (zeleni, pjenasti, mirisni, krvavi);
- česti bolni nagon za mokrenjem;
- oticanje vulve.
Spolno prenosive bolesti kod muškaraca: simptomi
Možete posumnjati na spolno prenosive bolesti kod muškaraca prema sljedećim znakovima:
- krv u spermi;
- česta i bolna želja za mokrenjem;
- niska temperatura (ne kod svih bolesti);
- problemi sa normalnom ejakulacijom;
- bol u skrotumu;
- iscjedak iz uretre (bijeli, gnojni, sluzavi, sa mirisom);
- osip raznih vrsta na glavici penisa, samom penisu, oko njega.
Bitan: Većina veneričnih patologija je asimptomatska. Vrlo je važno odmah nakon pojave prvih simptoma potražiti liječničku pomoć kako bi se spriječilo napredovanje i nastanak komplikacija.
Dijagnostika
 Ako se pojave bilo kakvi sumnjivi znakovi sa genitalija, posebno nakon nezaštićenog seksualnog kontakta, treba se što prije obratiti ljekaru. Samoliječenje u ovom slučaju je prepuno komplikacija i ozbiljnih posljedica. Ponekad simptomi spolno prenosivih bolesti nestanu nakon nekog vremena nakon pojave, a pacijent misli da je zdrav i sve je prošlo samo od sebe. Ali to samo znači da je bolest prešla u latentni, odnosno latentni oblik i da nastavlja da kruži tijelom. Bitan: ako se otkriju sumnjivi simptomi, neophodno je obavijestiti svog seksualnog partnera i obaviti pregled kod njegatestirajte se na spolno prenosive bolesti. Dijagnostička shema uključuje takve stavke:
Ako se pojave bilo kakvi sumnjivi znakovi sa genitalija, posebno nakon nezaštićenog seksualnog kontakta, treba se što prije obratiti ljekaru. Samoliječenje u ovom slučaju je prepuno komplikacija i ozbiljnih posljedica. Ponekad simptomi spolno prenosivih bolesti nestanu nakon nekog vremena nakon pojave, a pacijent misli da je zdrav i sve je prošlo samo od sebe. Ali to samo znači da je bolest prešla u latentni, odnosno latentni oblik i da nastavlja da kruži tijelom. Bitan: ako se otkriju sumnjivi simptomi, neophodno je obavijestiti svog seksualnog partnera i obaviti pregled kod njegatestirajte se na spolno prenosive bolesti. Dijagnostička shema uključuje takve stavke:
- Intervju. Doktor prikuplja detaljnu istoriju bolesti od pacijenta, pita o pritužbama, trajanju njihovog pojavljivanja i težini. Obično se kod pacijenta koji se već obratio ljekaru javljaju različiti elementi (čirevi, osip, erozije) na koži i sluzokožama genitalnih organa, bol, peckanje, svrab prilikom mokrenja. Također je važno saznati broj seksualnih partnera, prethodne polno prenosive bolesti, korištene kontracepcijske metode, da li je bilo nezaštićenih seksualnih kontakata. Žena se podvrgava obaveznom ginekološkom pregledu, a muškarcu urološkom pregledu, pri čemu specijalist otkriva objektivne simptome spolno prenosivih bolesti. Po potrebi moguća je i konsultacija sa dermatovenerologom.
- Laboratorijsko istraživanje. Oni su osnova za potvrđivanje dijagnoze. Analiza na spolno prenosive infekcije uključuje ispitivanje krvi i drugih tjelesnih tekućina pacijenta.
Posebno se koriste sljedeće dijagnostičke metode:

Liječenje spolno prenosivih infekcija
Odgovarajuću terapiju uvijek propisuje samo ljekar na osnovu rezultata pretraga. Ovisno o identificiranom patogenu, izrađuje se režim liječenja.  Većina bolesti se uspješno liječi, ali postoje neke koje se smatraju neizlječivim.:
Većina bolesti se uspješno liječi, ali postoje neke koje se smatraju neizlječivim.:
- hepatitis C;
- herpes 1 i 2 tipa;
Istovremeno, potporna terapija omogućuje uklanjanje simptoma i ublažavanje stanja pacijenta. Među lijekovima koje propisuje ljekar mogu se koristiti sljedeće grupe lijekova:
- za aktiviranje imunološkog odgovora tijela;
- antivirusno, omogućavajući ubrzanje remisije kada virusna infekcija uđe u latentnu fazu;
- hepatoprotektori se koriste za podršku jetri u njenim teškim lezijama;
- srčani glikozidi podržavaju rad srčanog mišića;
- vitaminsko-mineralni kompleksi su dio opće terapije jačanja;
Posebno su opasne po svojim komplikacijama upalne bolesti muških genitalnih organa. Stoga je u ovom slučaju vrlo važno da se liječenje započne na vrijeme.
1. Bešika; 2. Bosom; 3. Prostata; 4. Uretra
Uretritis
Uretritis- ovo je upala mokraćne cijevi (uretre), uzrokovana oštećenjem njenog zida raznim vrstama bakterija i virusa.
Uretritis se uvijek javlja u pozadini smanjenja aktivnosti zaštitnih faktora. U svakodnevnom životu, uretra, kao i svi naši sistemi i organi, stalno se susreće sa infektivnim agensima; mikrobi u njega ulaze sa kože, iz crijeva, putem krvi, a također i tokom spolnog odnosa. Imuni sistem se za sada nosi sa njima, ali čim zakaže odbrambeni mehanizmi, dolazi do upale.
Vrste uretritisa
Specifični uretritis uzrokovane uzročnicima spolno prenosivih infekcija (treponom, gonokok, klamidija, trihomonas, mikoplazma, ureaplazma, rjeđe - gardnerela, kao i razni virusi). Obično se razvija nakon nezaštićenog seksualnog kontakta sa zaraženim partnerom.
Nespecifični uretritis uzrokovana uslovno patogenom mikroflorom (streptokoki, stafilokoki, E. coli, gljivice). Infekcija se javlja i kao rezultat spolnog odnosa, najčešće pri analnom seksu bez kondoma ili pri klasičnom vaginalnom seksu sa partnerom koji boluje od vaginalne disbakterioze. U početku, muškarac razvija balanopostitis, a zatim uretritis.
Faktori rizika
- Hipotermija (jednokratna i trajna)
- trauma penisa
- Urolitijaza bolest
- Teška fizička aktivnost
- Nepravilan seksualni život
- hronične upalne bolesti
- Problemi sa varenjem (zatvor i dijareja)
- Komplikacije nakon operacije
Simptomi uretritisa
Glavni simptomi uretritisa su bol, peckanje, peckanje, svrab i nelagodnost tokom mokrenja. Nelagoda se u ovom slučaju može javiti kako u predjelu glave, tako iu uretri ili perineumu, ali je nužno povezana s mokrenjem.
Još jedan važan simptom bolesti je patološki iscjedak iz uretre. Normalno, iz njega se izlučuju urin, sperma i lubrikant (uz seksualno uzbuđenje). Krvarenje iz uretre nastaje kada je ozlijeđena. Najčešće se to dešava prilikom ispuštanja kamenca ili peska iz bubrega, kao i zbog napredovanja uznapredovalog erozivnog (ulceroznog) uretritisa. Kod muškaraca, kao rezultat duže seksualne apstinencije tokom defekacije ili tokom seksualnog uzbuđenja, tajna prostate može se spontano osloboditi.
Akutni i hronični uretritis
Prema prirodi toka, razlikuju se akutni i kronični (razdoblja egzacerbacija smjenjuju s periodima remisije) oblici bolesti. Međutim, sa svakim sljedećim pogoršanjem, bolest neizbježno napreduje, upalni proces zahvaća sve veću površinu sluznice uretre. I prije ili kasnije počnu komplikacije.
Doplerografija je ultrazvučni pregled koji vam omogućava da procijenite protok krvi u različitim organima.
Komplikacije
Hronični uretritis je opasan jer upala postepeno dopire do prostate (prostatitis), bešike (cistitis) pa čak i skrotuma (orhitis, epididimitis). A s vremena na vrijeme, u nedostatku odgovarajućeg liječenja, može se pojaviti najstrašnija komplikacija - suženje uretre, u kojem je već potrebna kirurška intervencija.
Odvojeno, vrijedi razmotriti još jednu komplikaciju - kolikulitis, odnosno upalu sjemenog tuberkula. Upala sjemenog tuberkula dovodi do pojave novih simptoma uretritisa: bolovi postaju pekući, probadajući ili pucajući, zrače u perineum, skrotum, bedra i donji dio trbuha. Seksualni odnos postaje pravi test, a zbog boli njegovo trajanje se značajno smanjuje.
Dijagnostika
Glavna stvar je pravovremeno utvrditi pravi uzrok upale uretre. Da biste to učinili, obavezno je proći testove na prisutnost latentnih infekcija, kao i oportunističkih patogena. Zatim se procjenjuje stanje prostate (transrektalni ultrazvuk - TRUS, mikroskopija tajne), mokraćne bešike (ultrazvuk, analiza urina) i naravno organa skrotuma (ultrazvuk sa doplerom).
Tretman
Uz sličnost simptoma specifičnog i nespecifičnog uretritisa, postoji razlika u pristupima liječenju ova dva oblika ove bolesti: uostalom, ako se otkrije seksualna infekcija, potrebno je pregledati i liječiti oba partnera kod isto vrijeme. Za liječenje nespecifičnog uretritisa preporučuje se posebna dijeta, pranje uretre antisepticima i antibakterijskim lijekovima, te uzimanje antibiotika. Slično se liječe i specifični uretritis, ali se pored osnovne terapije propisuju i imunomodulatori.
Balanopostitis
Balanopostitis Kombinacija upale glavića penisa (balanitis) i prepucija (postitis) se naziva. To je najčešća upalna bolest genitalnih organa kod neobrezanih muškaraca.
Obično gljivice roda Candida djeluju kao infektivni faktor, ali mogu izazvati i bakterije - stafilokoki, E. coli, streptokoki, enterorokoki i drugi.
Najčešći putevi infekcije su:
- Spolni odnos bez kondoma sa partnerom koji ima vaginalnu disbakteriozu: patogene bakterije žene uzrokuju upalu glavića penisa kod muškaraca.
- Oralni seks sa partnerom koji boluje od upalnih bolesti usne duplje.
- Analni snošaj bez kondoma.
Faktori rizika
- Nedostatak odgovarajuće higijene genitalija
- Smanjen imunitet
Simptomi
Bolest počinje nelagodom u predjelu glavića penisa, koja se dodatno pojačava: pojavljuje se svrab, peckanje i bol. Osetljivost glave se naglo povećava, što neminovno utiče na senzacije tokom odnosa. Budući da povećana osjetljivost glave povlači za sobom ubrzanje ejakulacije, njeno trajanje se neminovno smanjuje. Zatim se javlja crvenilo glavice i kožice, suhoća, jarko crvene tačke, pukotine, pa čak i sitne ranice na površini kože glave, a koža postaje suva i nalik na pergament. Sve to prati i neprijatan miris. Sam penis izgleda natečeno zbog natečene kožice.
Komplikacije
Velika komplikacija balanopostitisa je fimoza - patološko stanje u kojem se glavić penisa teško otvara ili se uopće ne otvara. Kod kroničnog 6alanopostitisa, praćenog fimozom, moguć je razvoj karcinoma penisa.
Liječenje i prevencija
Budući da je ova upalna bolest najčešće povezana s narušavanjem mikroflore vagine kod žena, potrebno je da se pregleda kod ginekologa: da se uradi analiza koja se zove "proučavanje mikrobiocenoze vagine". Inače, redoviti preventivni pregledi kod urologa i poštivanje higijenskih standarda spasit će čovjeka od problema s upalom kožice i glavića penisa.
Potrebno je barem jednom dnevno, pomjerajući kožicu, temeljito oprati glavicu penisa toplom vodom, najbolje sapunom. Ako se pojave znaci upale, treba koristiti antiseptičke otopine (miramistin ili klorheksidin). Penis je potrebno obraditi nekoliko puta dnevno, nakon higijenskih procedura, tokom 1 nedelje. Ni u kom slučaju nemojte koristiti kalijum permanganat, jod i alkohol, jer ove tvari samo povećavaju iritaciju.
Ako dugotrajna upotreba antiseptika nema željeni učinak, to znači da je imunitet kože i sluznice penisa naglo smanjen. U ovom slučaju, samo trebate potražiti pomoć od stručnjaka.
 Epididimitis je upala epididimisa. Najčešće, epididimitis nije samostalna bolest, već komplikacija raznih zaraznih bolesti. Ponekad je to komplikacija uobičajene zarazne bolesti (gripa, pneumonija, upala krajnika), ali se najčešće javlja kod kroničnih upalnih bolesti genitourinarnih organa koje su uzrokovane SPI: uretritis, prostatitis ili vezikulitis - upala sjemenih mjehurića. Osim toga, pojavi epididimitisa doprinose ozljede skrotuma, međice, male karlice, kao i kongestija u području karlice.
Epididimitis je upala epididimisa. Najčešće, epididimitis nije samostalna bolest, već komplikacija raznih zaraznih bolesti. Ponekad je to komplikacija uobičajene zarazne bolesti (gripa, pneumonija, upala krajnika), ali se najčešće javlja kod kroničnih upalnih bolesti genitourinarnih organa koje su uzrokovane SPI: uretritis, prostatitis ili vezikulitis - upala sjemenih mjehurića. Osim toga, pojavi epididimitisa doprinose ozljede skrotuma, međice, male karlice, kao i kongestija u području karlice.
Poseban slučaj je pojava epididimitisa zbog sterilizacije – hirurške operacije podvezivanja ili uklanjanja sjemenovoda. U ovom slučaju, spermatozoidi formirani u testisima nemaju vremena da se otapaju, nakupljaju se u dodacima i uzrokuju upalu.
Ova bolest može biti i akutna i kronična, iako je kronični oblik epididimitisa relativno rijedak.
Simptomi
Početak bolesti je akutan: skrotum se povećava u veličini, u jednoj od njegovih polovica postoji oštar bol, koji se pogoršava hodanjem. Postepeno, bol se širi na prepone, perineum, a ponekad čak i na sakralnu i lumbalnu kičmu. Zahvaćena strana skrotuma se povećava, koža joj postaje crvena, gubi se nabora zbog otoka. Istovremeno, tjelesna temperatura pacijenta raste na 38-39 C, javljaju se opći simptomi upalne bolesti: slabost, glavobolja, gubitak apetita. Epididimis se povećava, postaje gust, oštro bolan kada se dodirne.
Komplikacije
Ako se ne liječi, nakon nekoliko dana upalni proces u epididimisu može dovesti do supuracije samog testisa. Istovremeno, stanje pacijenta se naglo pogoršava: ima groznicu, koža skrotuma postaje sjajna, na dodir se pojavljuju otekline i oštar bol.
Još jedna komplikacija epididimitisa je prijelaz upale na testis i razvoj akutnog orhitisa. Uz dugi tok, takav upalni proces dovodi do pojave vezivnog tkiva i, kao rezultat, do pojave opstrukcije epididimisa za spermatozoide.
Tretman
Liječenje blažih oblika epididimitisa moguće je kod kuće. Hospitalizacija se provodi samo uz prijetnju komplikacija.
Pacijent se mora pridržavati strogog mirovanja u krevetu. Kako bi se osigurala nepokretnost skrotuma, daje mu se fiksni povišeni položaj (uz pomoć presavijenog ručnika ili nošenjem posebnog potpornog zavoja - supenzora ili gaćica). Tijekom cijelog perioda liječenja trebate slijediti dijetu koja uključuje potpuno isključenje iz upotrebe začinjene i pržene hrane, kao i svih alkoholnih pića. Potrebno je piti dosta vode, poželjno je koristiti voćne napitke i čajeve sa dodatkom ljekovitog bilja.
Naziv ove bolesti nema nikakve veze sa epidemijama i dolazi od latinske riječi epidimis, što u prijevodu znači "epidijum".
Kod akutnog epididimisa indikovana je lokalna primjena hladnoće: hladan oblog na skrotum ili jedinicu (trajanje sesije je 1-2 sata, pauza od najmanje 30 minuta).
Da bi se postigao trajni pozitivan učinak, neophodno je liječiti osnovnu bolest, čija je komplikacija bio epididimitis. Propisuju se antibiotici, protuupalni i apsorptivni lijekovi, enzimi, vitamini. Kada se akutni upalni proces u epididimisu smanji, primjenjuju se toplinske procedure na skrotum, fizioterapija.
S razvojem suppurationa epididimisa, izvodi se operacija otvaranja i dreniranja apscesa, u težim slučajevima epididimektomija (uklanjanje epididimisa).
Hronični epididimitis
Hronični epididimitis obično nastaje uz specifične upalne bolesti (sifilis, tuberkuloza) ili nakon hirurške sterilizacije muškarca. Karakteristični simptomi: uporni ili povremeni bol u testisu, posebno pri hodanju; redovno povećanje telesne temperature do 37 ° C; epididimis postaje čvrst i bolan na dodir.
Hronični epididimitis je najčešće obostrani. U ovom slučaju postoji velika vjerovatnoća bilateralne obliteracije epididimisa (nepropusnost sjemenovoda), što često dovodi do neplodnosti.
Liječenje kroničnog epididimitisa je duže, a akcenat je na lokalnom liječenju, fizioterapiji. Ako konzervativna terapija ne daje pozitivne rezultate i razviju se komplikacije, pribjegavajte epididimektomiji.
Prevencija
Prevencija epididimitisa sastoji se u pravovremenom liječenju kroničnih upalnih bolesti genitourinarnih organa, prvenstveno kroničnog uretritisa i prostatitisa.
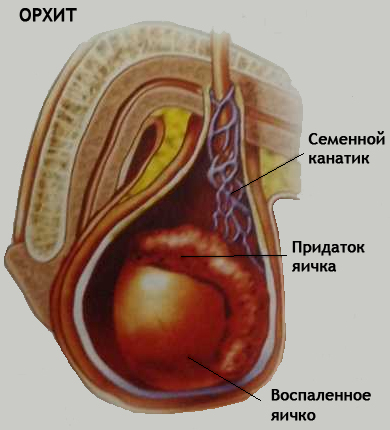 zove se upala testisa. Orhitis u pravilu nije samostalna bolest, već komplikacija raznih zaraznih bolesti: zaušnjaka, gripe, šarlaha, vodenih kozica, upale pluća. Ali najčešće se orhitis razvija u pozadini upalnih bolesti uzrokovanih latentnim infekcijama (uretritis, prostatitis, vezikulitis ili epididimitis). U ovom slučaju, ozljede testisa također mogu poslužiti kao ozbiljan provocirajući faktor.
zove se upala testisa. Orhitis u pravilu nije samostalna bolest, već komplikacija raznih zaraznih bolesti: zaušnjaka, gripe, šarlaha, vodenih kozica, upale pluća. Ali najčešće se orhitis razvija u pozadini upalnih bolesti uzrokovanih latentnim infekcijama (uretritis, prostatitis, vezikulitis ili epididimitis). U ovom slučaju, ozljede testisa također mogu poslužiti kao ozbiljan provocirajući faktor.
Bolest u svom toku može biti akutna i hronična.
Akutni orhitis
Akutni orhitis počinje pojavom oliga u testisu, koji daje perineum ili sakrum do prepona. Skrotum na zahvaćenoj strani se povećava 2 puta ili više. Koža joj postaje glatka, vruća na dodir i postaje crvena. Upaljeni testis se takođe povećava u veličini i postaje veoma bolan na dodir.
Glavna komplikacija akutnog orhitisa je moguća supuracija testisa i, kao rezultat, razvoj neplodnosti. Stoga, ako postoji i najmanja vjerojatnost zagnojenja, pacijent mora biti hospitaliziran.
Akutni orhitis često prolazi sam od sebe liječenjem osnovne bolesti. Međutim, to zahtijeva nošenje suspenzorija ili gaćica kako bi se skrotum držao u fiksnom položaju, kao i lokalna primjena hladnoće. Nakon eliminacije akutnog upalnog procesa provodi se fizioterapija.
Možda je ozbiljnija komplikacija akutnog orhitisa razvoj apscesa (gnojne upale). U ovom slučaju neophodna je hospitalizacija: u bolnici se testis otvara i drenira. Vrlo rijetko, u najtežim slučajevima, uz potpuno otapanje testisnog tkiva sa gnojem, radi se jednostrana orhiektomija - uklanjanje testisa. Za bilo kakvu povredu skrotuma, obavezno se obratite urologu.
hronični orhitis
Hronični orhitis može nastati kao komplikacija hroničnih upalnih bolesti genitourinarnog sistema (prostatitis, uretritis, vezikulitis) ili se javiti kod nepravilnog ili nedovoljnog lečenja akutnog orhitisa. Jedini simptom u ovom slučaju je bol u testisu pri dodiru. Tokom pogoršanja bolesti, bol u testisu se pojavljuje prilikom hodanja.
Kronični orhitis dovodi do smanjenja sekretorne funkcije testisa i može uzrokovati neplodnost mnogo češće nego akutni orhitis. Njegovo liječenje je prilično dugo i naporno, provodi se samo pod nadzorom stručnjaka. U tom slučaju liječenje osnovne bolesti treba postati obavezna komponenta terapije. Uzimanje antibakterijskih lijekova aktivno se kombinira s fizioterapijskim postupcima. Ako dugo vremena nije moguće postići opipljiv učinak, izvodi se jednostrana orhiektomija.
Prevencija
Prevencija orhitisa je pravovremeno liječenje akutnih i kroničnih upalnih bolesti genitourinarnog sistema.
Prostatitis je bolest koju karakteriše prisustvo određenih tegoba i znakova upale u laboratorijskim ispitivanjima lučenja prostate. Među uzročnicima prostatitisa prednjače bakterije iz roda Escherichia coli. Oni uzrokuju ovu bolest mnogo češće nego uzročnici SPI.
Faktori rizika
- Hronična hipotermija organizma
- Odloženo pražnjenje bešike
- Disritmija (nepravilnost) seksualne aktivnosti
- Hipodinamija (sjedeći način života)
- Popratne bolesti genitourinarnog sistema
- Loše navike (pušenje, alkoholizam)
 Simptomi
Simptomi
Među mnogim različitim simptomima, prije svega, razlikuju se opći simptomi: povećana razdražljivost, letargija, umor, gubitak apetita, anksioznost i značajno smanjenje radne sposobnosti. Neophodno su prisutni i specifični simptomi: poremećaj mokrenja, učestalo mokrenje, bol tokom mokrenja i stalni bolovi u perineumu, ingvinalnoj regiji, skrotumu, glavicu penisa.Nažalost, bol u genitalnom području je neizbježan pratilac prostatitisa.
No, pacijentima je posebno teško podnijeti seksualnu disfunkciju, koja je uvijek prisutna kod ove bolesti, jer su posljedica upalnih i kongestivnih pojava u prostati i zdjeličnim organima. Prvo se javlja preuranjena ejakulacija, zatim erektilna komponenta slabi, oštrina orgazma tokom odnosa se naglo briše, nakon čega libido slabi. Kao rezultat neuspjeha, muškarac može razviti strah od seksualne intimnosti, razviti sumnju u sebe. A to, zauzvrat, dovodi do povećane razdražljivosti i pojave neuroza.
Akutni i hronični prostatitis
Postoje akutni i kronični bakterijski prostatitis. Kod akutnog prostatitisa, u pravilu, pored gore navedenih simptoma, raste tjelesna temperatura, a pri pražnjenju crijeva javlja se bol u rektumu. U fazi gnojne upale moguće je spontano otvaranje apscesa i izlijevanje gnoja iz uretre ili rektuma.
Akutni prostatitis obično ne zahtijeva hospitalizaciju i uspješno se liječi antibioticima, ali je u nekim slučajevima neophodna operacija. Neblagovremeni odlazak liječniku može dovesti do ozbiljnih posljedica: širenja infekcije na okolne organe i tkiva, pojave sepse (trovanja krvi), prelaska bolesti u kronični oblik, što može uzrokovati značajnu disfunkciju genitalnih organa. - impotencija i neplodnost.
Hronični prostatitis je bolest koju karakteriše dug tok i stalni recidivi. Njegov teški ishod je stvaranje ožiljka i vezivnog tkiva u prostati, što dovodi do boranja organa i, kao rezultat, otežanog mokrenja, propadanja mjehura, bubrega i mokraćovoda. A u starijoj dobi, u pravilu, tome se dodaje i hiperplazija prostate.
Liječenje hroničnog prostatitisa
Postizanje potpunog oporavka od kroničnog prostatitisa izuzetno je teško. Prognoza zavisi od faktora kao što su trajanje bolesti i stepen anatomskih i funkcionalnih promena u prostati. Stoga je izuzetno važno blagovremeno se obratiti liječniku i pažljivo pratiti sve njegove preporuke.
Liječenje kroničnog prostatitisa treba biti kompleksno i propisivati pojedinačno, ovisno o karakteristikama simptoma kod svakog pojedinog pacijenta. U ovom slučaju koriste se antibakterijski lijekovi, vitamini, fizioterapijski postupci i fizičke vježbe.
Prevencija
Prevencija prostatitisa je maksimalno eliminisanje faktora koji predisponiraju njegov razvoj. Ovo je prevencija stagnacije cirkulacije krvi u karličnim organima i stagnacije sekreta u prostati, kao i pravovremeno i sveobuhvatno liječenje upalnih procesa u susjednim organima.
Hronični prostatitis se otkriva kod više od 30% muškaraca starijih od 30 godina.
Od velike važnosti je normalizacija ritma seksualnog života. Postoji prosječna fiziološka norma preporučenog broja i trajanja seksualnih odnosa: za muškarce od 20 do 45 godina - 2-3 čina sedmično sa prosječnim trajanjem od 3-5 minuta nakon uvođenja penisa u vaginu. Važno je napomenuti da će umjetno povećanje broja seksualnih činova, bez dovoljne želje, samo naštetiti muškarcu, jer će dovesti i do poremećaja cirkulacije krvi u prostati.
Osim toga, želimo skrenuti posebnu pažnju čitateljima na nedopustivost zloupotrebe alkohola, jer se na pozadini unosa alkohola naglo pogoršava venski odljev, što uzrokuje razvoj kongestivnog prostatitisa. Štaviše, sistematskom upotrebom jakih pića značajno se smanjuje nivo muških polnih hormona i javlja se seksualna slabost.
U modernoj medicini, koncept "prostatitisa" se tumači široko: ne uključuje samo bakterijski prostatitis, već i prostatodiniju - neupalni sindrom kronične boli u zdjelici.

