Vrijednost EKG-a u dijagnozi infarkta miokarda. Znakovi i stadijumi infarkta miokarda na EKG-u Recipročne promene na EKG-u kod infarkta miokarda
(MI) je i dalje najčešći razlog poziva hitnoj pomoći (AMS). Dinamika broja poziva u Moskvi za IM tokom tri godine (tabela 1.) odražava stabilnost broja poziva hitne pomoći za IM tokom tri godine i konstantnost omjera komplikovanih i nekomplikovanih infarkta miokarda. Što se tiče hospitalizacija, ukupan broj je ostao praktično nepromijenjen od 1997. do 1999. godine. Istovremeno, postotak hospitalizacija pacijenata sa nekomplikovanim IM smanjen je za 6,6% od 1997. do 1999. godine.
Tabela 1. Struktura poziva pacijenata sa IM.
|
Indeks |
1997 |
1998 |
1999 |
|
Broj poziva pacijentima sa IM |
|||
|
nekomplikovano |
16255 |
16156 |
16172 |
|
Komplikovano |
7375 |
7383 |
7318 |
|
Ukupno |
23630 |
23539 |
23490 |
|
% od ukupnog broja pacijenata sa kardiovaskularnim oboljenjima |
|||
|
Hospitalizovani pacijenti |
|||
|
Nekomplikovani MI |
11853 |
12728 |
11855 |
|
Komplikovana MI |
3516 |
1593 |
3623 |
|
Ukupno |
15369 |
16321 |
15478 |
|
% hospitalizovanih pacijenata na broj poziva |
|||
|
Nekomplikovani MI |
79,9 |
78,8 |
73,3 |
|
Komplikovana MI |
47,6 |
48,7 |
49,5 |
|
Ukupno |
65,0 |
69,3 |
65,9 |
DEFINICIJA
Infarkt miokarda je urgentno kliničko stanje uzrokovano nekrozom dijela srčanog mišića kao posljedica kršenja njegove opskrbe krvlju.
GLAVNI UZROCI I PATOGENEZA
Razvija se kao dio koronarne bolesti srca, rezultat je koronarne bolesti srca. Neposredni uzrok infarkta miokarda najčešće je okluzija ili subtotalna stenoza koronarne arterije, koja gotovo uvijek nastaje kao posljedica rupture ili cijepanja aterosklerotskog plaka sa stvaranjem tromba, povećanom agregacijom trombocita i segmentnim spazmom u blizini plaka.
KLASIFIKACIJA
Sa stanovišta određivanja količine neophodne terapije lekovima i procene prognoze, interesantne su tri klasifikacije.
A. Po dubini lezije (na osnovu elektrokardiografskih podataka):
1. Transmuralni i makrofokalni ("Q-infarkt") - sa porastom ST segmenta u
Prvi sati bolesti i formiranje Q talasa u budućnosti.
2. Malo žarište („ne Q-infarkt“) – nije praćeno formiranjem Q zupca, ali
Manifestira se negativnim T talasima
B. Prema kliničkom toku:
1. Nekomplikovani infarkt miokarda.
2. Komplikovani infarkt miokarda (vidi dole).
B. Po lokalizaciji:
1. Infarkt lijeve komore (prednji, stražnji ili donji, septalni)
2. Infarkt desne komore.
KLINIČKA SLIKA
Prema simptomima najakutnije faze infarkta miokarda razlikuju se sljedeće kliničke varijante:
|
Bol (anginozni status) |
- tipičan klinički tok čija je glavna manifestacija anginozni bol, koji ne zavisi od držanja i položaja tijela, pokreta i disanja, a otporan je na nitrate; bol je pritiskajućeg, gušećeg, pekućeg ili trgajućeg karaktera sa lokalizacijom iza grudne kosti, u cijelom prednjem zidu grudnog koša sa mogućim zračenjem u ramena, vrat, ruke, leđa, epigastričnu regiju; karakterizira kombinacija s hiperhidrozom, jakom općom slabošću, bljedilom kože, agitacijom, motoričkim nemirom. |
|
Abdominalni (status gastralgicus) |
- manifestira se kombinacijom epigastrične boli s dispeptičkim simptomima - mučnina, povraćanje koje ne donosi olakšanje, štucanje, podrigivanje, jaka nadutost; moguća je zračenje bolova u leđima, napetost trbušnog zida i bol pri palpaciji u epigastrijumu. |
|
Atipična bol |
- kod kojih sindrom boli ima atipičan karakter u smislu lokalizacije (na primjer, samo u područjima ozračivanja - grlo i donja čeljust, ramena, ruke itd.) i/ili u prirodi. |
|
astmatičar (status astmaticus) |
- jedini znak kod kojeg je napad kratkoće daha, koji je manifestacija akutnog kongestivnog zatajenja srca (srčana astma ili plućni edem). |
|
aritmično |
- kod kojih su poremećaji ritma jedina klinička manifestacija ili dominiraju u kliničkoj slici. |
|
Cerebrovaskularni |
- čijom kliničkom slikom dominiraju znaci cerebrovaskularnog udesa (često dinamički): nesvjestica, vrtoglavica, mučnina, povraćanje; mogući fokalni neurološki simptomi. |
|
Asimptomatski (asimptomatski) |
- najteža varijanta za prepoznati, često se dijagnostikuje retrospektivno prema EKG podacima. |
DIJAGNOSTIČKI KRITERIJI
U prehospitalnoj fazi medicinske nege, dijagnoza akutnog infarkta miokarda postavlja se na osnovu prisustva odgovarajućih:
a) klinička slika
b) promjene na elektrokardiogramu.
A. Klinički kriterijumi.
Sa bolnom varijantom infarkta miokarda d imaju dijagnostičku vrijednost:
- intenzitet (u slučajevima kada su se slični bolovi javili ranije, kod srčanog udara su neobično intenzivni),
- trajanje (neobično dug napad koji traje više od 15-20 minuta),
- ponašanje pacijenta (uzbuđenje, nemir),
- neuspjeh sublingvalnog unosa nitrata.
Tabela 2.
Spisak pitanja potrebnih u analizi bola u slučaju sumnje na akutni infarkt miokarda
|
Pitanje |
Bilješka |
|
Kada je napad počeo? |
Poželjno je što preciznije definirati. |
|
Koliko dugo traje napad? |
Manje od 15, 15-20 ili više od 20 min. |
|
Da li je bilo pokušaja da se napad zaustavi nitroglicerinom? |
Da li je uopšte postojao kratkoročni efekat? |
|
Da li bol zavisi od držanja, položaja tela, pokreta i disanja? |
Ne zavisi od koronarogenog napada. |
|
Da li je bilo sličnih napada u prošlosti? |
Slični napadi koji nisu rezultirali srčanim udarom zahtijevaju diferencijalnu dijagnozu s nestabilnom anginom pektoris i nesrčanim uzrocima. |
|
Da li su se napadi (bol ili gušenje) javili tokom vježbanja (hodanja), da li su vas natjerali da prestanete, koliko su trajali (u minutama), kako su reagovali na nitroglicerin? |
Prisustvo angine pri naporu čini pretpostavku o akutnom infarktu miokarda vrlo vjerovatnom. |
|
Podsjeća li pravi napad na osjećaje koji su nastali tijekom fizičkog napora u smislu lokalizacije ili prirode boli? |
U smislu intenziteta i pratećih simptoma, napad kod infarkta miokarda obično je teži nego kod angine pektoris. |
Za bilo koju opciju pomoćne dijagnostičke vrijednosti su:
hiperhidroza,
Teška opšta slabost
bljedilo kože,
Znakovi akutnog zatajenja srca.
Odsustvo tipične kliničke slike ne može poslužiti kao dokaz odsustva infarkta miokarda.
B. Elektrokardiografski kriterijumi - promjene koje služe kao znakovi:
|
Šteta |
- lučna elevacija ST segmenta sa ispupčenjem prema gore, spajanjem s pozitivnim T valom ili pretvaranjem u negativni T val (moguća je lučna depresija ST segmenta sa ispupčenjem prema dolje); |
|
makrofokalni ili Transmuralni infarkt |
- pojava patološkog Q talasa i smanjenje amplitude R talasa ili nestanak R talasa i formiranje QS; |
|
Mali fokalni infarkt |
- pojava negativnog simetričnog T talasa; |
|
napomene: 1. Indirektni znak infarkta miokarda, koji ne dozvoljava određivanje faze i dubine procesa, je akutna blokada nogu Hisovog snopa (u prisustvu odgovarajuće klinike). 2. Elektrokardiografski podaci u dinamici imaju najveću pouzdanost, stoga elektrokardiograme treba porediti sa prethodnim kad god je to moguće. |
|
Kod infarkta prednjeg zida takve promjene se otkrivaju u standardnim odvodima I i II, pojačanom odvodu s lijeve ruke (aVL) i odgovarajućim grudnim odvodima (V1, 2, 3, 4, 5, 6). Kod visokog lateralnog infarkta miokarda, promjene se mogu zabilježiti samo na aVL elektrodi, a visoke grudi moraju biti uklonjene da bi se potvrdila dijagnoza. Kod infarkta stražnjeg zida (donjeg, dijafragmalnog) ove promjene se nalaze u II, III standardu i pojačanim odvodima desne noge (aVF). Kod infarkta miokarda visokih presjeka stražnjeg zida lijeve komore (zadnje-bazalne) ne bilježe se promjene u standardnim odvodima, dijagnoza se postavlja na osnovu recipročnih promjena - visoki R i T talasi u odvodima V 1 - V 2 (tabela 3).
Rice. 1. Najakutnija faza transmuralnog prednjeg infarkta miokarda.
Tabela 3. Lokalizacija infarkta miokarda prema EKG podacima
|
Vrsta infarkta po lokalizaciji |
Standardni vodiči |
grudni vodovi |
|||||||||
|
III |
|||||||||||
|
Septal |
|||||||||||
|
Perdne-septum |
|||||||||||
|
Front |
|||||||||||
|
zajednički prednji |
|||||||||||
|
Prednje-bočno |
|||||||||||
|
Side |
|||||||||||
|
Visoka strana |
|||||||||||
|
Stražnje-lateralno |
|||||||||||
|
Stražnja dijafragma |
|||||||||||
|
posteriorno-bazalni |
|||||||||||
LIJEČENJE INFARKTA MIOKARDA
Hitna terapija ima nekoliko međusobno povezanih ciljeva:
1. Ublažavanje sindroma boli.
2. Obnavljanje koronarnog krvotoka.
3. Smanjenje rada srca i potreba miokarda za kiseonikom.
4. Ograničavanje veličine infarkta miokarda.
5. Liječenje i prevencija komplikacija infarkta miokarda.
Lijekovi koji se za to koriste prikazani su u tabeli 3.
Tabela 3
Glavni pravci terapije i lijekovi koji se koriste u akutnoj fazi nekompliciranog infarkta miokarda
|
Lijek |
Smjerovi terapije |
|
|
Morfin intravenozno frakciono |
Adekvatno ublažavanje boli, smanjenje pre- i naknadnog opterećenja, psihomotorna agitacija, potreba miokarda za kiseonikom |
2-5 mg intravenozno svakih 5-15 minuta dok se sindrom boli potpuno ne eliminira ili dok se ne pojave nuspojave |
|
streptokinaza (streptaza) |
Obnavljanje koronarnog krvotoka (tromboliza), ublažavanje boli, ograničavanje veličine infarkta miokarda, smanjenje mortaliteta |
1,5 miliona IU IV tokom 60 minuta |
|
Heparin intravenski bolus (ako se tromboliza ne provodi) |
Prevencija ili ograničavanje koronarne tromboze, prevencija tromboembolijskih komplikacija, smanjenje mortaliteta |
10000-15000 IU intravenozno mlazom |
|
Nitroglicerin ili izosorbid dinitrat intravenozno |
Ublažavanje bolnog sindroma, smanjenje veličine infarkta miokarda i mortaliteta |
10 µg/min. uz povećanje brzine za 20 mcg/min svakih 5 minuta pod kontrolom otkucaja srca i krvnog pritiska |
|
Beta-blokatori: propranolol (Obzidan) |
Smanjenje potrebe miokarda za kiseonikom, ublažavanje bolnog sindroma, smanjenje veličine nekroze, prevencija ventrikularne fibrilacije i rupture leve komore, ponovljeni infarkt miokarda, smanjenje mortaliteta |
1 mg/min svakih 3 do 5 minuta do ukupne doze od 10 mg |
|
Acetilsalicilna kiselina (aspirin) |
Ublažavanje i prevencija procesa povezanih sa agregacijom trombocita; sa ranim (!) imenovanjem smanjuje smrtnost |
160-325 mg žvakati; |
|
Magnezijum sulfat (kormagnezin) |
Smanjena potreba miokarda za kiseonikom, ublažavanje bola, smanjenje nekroze, prevencija srčanih aritmija, zatajenje srca, smanjenje mortaliteta |
1000 mg magnezijuma (50 ml 10%, 25 ml 20% ili 20 ml 25% rastvora) intravenozno tokom 30 minuta. |
ALGORITAM ZA PRUŽANJE MEDICINE ZAŠTITE BOLESNIKA SA AKUTNIM INFARKTOM MIOKARDA U PREHOLNIČKOM STADIJU
A. Nekomplikovani infarkt miokarda

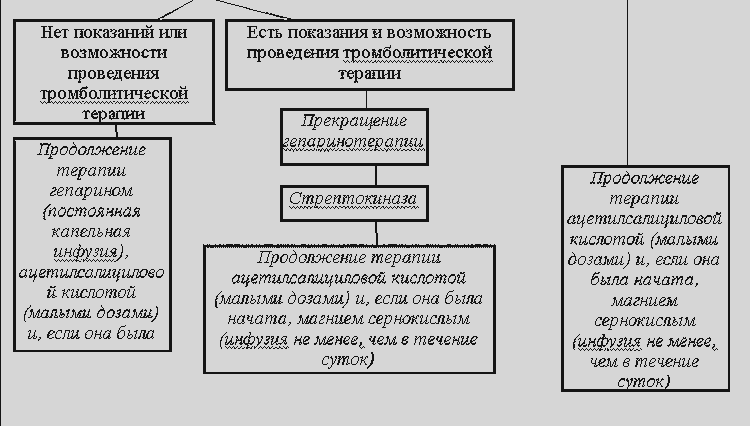
B. Nekomplikovani infarkt miokarda iliinfarkt miokarda komplikovan sindromom uporne boli

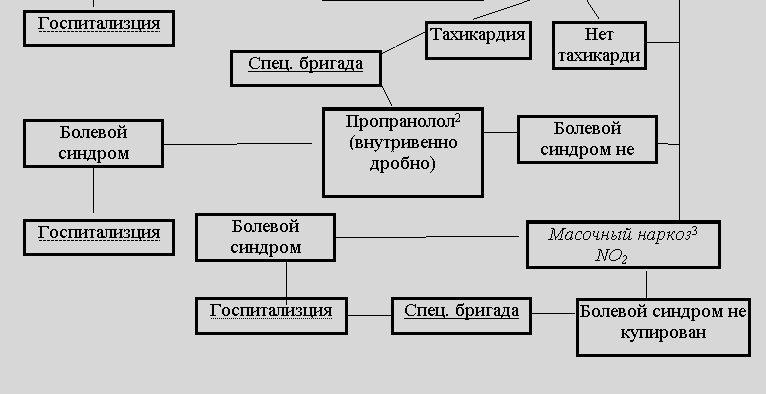
B. Komplikovani infarkt miokarda

1. Ublažavanje napada bola
kod akutnog infarkta miokarda - jedan od najvažnijih zadataka, jer bol aktivacijom simpatoadrenalnog sistema uzrokuje povećanje vaskularnog otpora, učestalosti i jačine srčanih kontrakcija, odnosno povećava hemodinamsko opterećenje srca, povećava kiseonik u miokardu potražnje i pogoršava ishemiju.
Ako preliminarna sublingvalna primjena nitroglicerina (uzastopno po 0,5 mg u tabletama ili 0,4 mg u aerosolu) nije zaustavila bol, počinje terapija narkotičkim analgeticima, koji osim analgetskog i sedativnog djelovanja djeluju na hemodinamiku: zbog vazodilatacije svojstva, obezbeđuju hemodinamsko rasterećenje miokarda, smanjujući preopterećenje na prvom mestu. U prehospitalnoj fazi lijek izbora za ublažavanje bolova kod infarkta miokarda je morfij, koji ne samo da ima potrebne efekte, već ima i trajanje djelovanja dovoljno za transport. Lijek se primjenjuje intravenozno frakcijski: 1 ml 1% otopine razrijedi se fiziološkim rastvorom natrijum hlorida do 20 ml (1 ml dobijenog rastvora sadrži 0,5 mg aktivne supstance) i 2-5 mg se daje svakih 5-15 minuta dok se sindrom boli u potpunosti ne eliminira ili do nuspojava (hipotenzija, respiratorna depresija, povraćanje). Ukupna doza ne smije prelaziti 10-15 mg (1-1,5 ml 1% otopine) morfija (u prehospitalnoj fazi ne smije se prekoračiti doza od 20 mg).
Kod neizraženog bolnog sindroma, senilnih i oslabljenih pacijenata, narkotički analgetici se mogu primijeniti subkutano ili intramuskularno. Ne preporučuje se supkutano ubrizgavanje više od 60 mg morfija unutar 12 sati.
Za prevenciju i ublažavanje nuspojava narkotičkih analgetika kao što su mučnina i povraćanje, preporučuje se intravenska primjena 10-20 mg metoklopramida (, raglana). Kod teške bradikardije sa ili bez hipotenzije, indikovana je primjena atropina u dozi od 0,5 mg (0,5 ml 0,1% otopine) intravenozno; borba protiv smanjenja krvnog tlaka provodi se prema općim principima korekcije hipotenzije kod infarkta miokarda.
Nedovoljna efikasnost anestezije narkotičkim analgeticima indikacija je za intravensku infuziju nitrata. Uz nisku efikasnost nitrata u kombinaciji s tahikardijom, dodatni analgetski učinak može se postići uvođenjem beta-blokatora. Bol se može ublažiti efikasnom trombolizom.
Trajni intenzivan anginozni bol indikacija je za upotrebu maske anestezije dušikovim oksidom (koji ima sedativno i analgetsko djelovanje) pomiješanim s kisikom. Počnite s inhalacijom kisika 1-3 minute, zatim koristite dušikov oksid (20%) s kisikom (80%) uz postupno povećanje koncentracije dušikovog oksida do 80%; nakon što pacijent zaspi, prelaze na održavanje koncentracije plinova - 50´ 50 %. Sa pozitivne strane, dušikov oksid ne utječe na funkciju lijeve komore. Pojava nuspojava - mučnina, povraćanje, uznemirenost ili konfuzija - indikacija je za smanjenje koncentracije dušikovog oksida ili za prekid udisanja. Prilikom izlaska iz anestezije, čisti kisik se udiše 10 minuta kako bi se spriječila arterijska hipoksemija.
Da bi se riješilo pitanje mogućnosti upotrebe narkotičkih analgetika, potrebno je razjasniti nekoliko točaka:
- osigurati da tipični ili atipični bolni sindrom nije manifestacija „akutnog abdomena“, a EKG promjene su specifična manifestacija infarkta miokarda, a ne nespecifična reakcija na katastrofu u trbušnoj šupljini;
- saznati postoje li u anamnezi kronične bolesti respiratornog sistema, posebno bronhijalna astma;
- razjasniti kada je došlo do posljednje egzacerbacije bronho-opstruktivnog sindroma;
- utvrditi da li trenutno postoje znaci respiratorne insuficijencije, koji, koliki je stepen njegove težine;
- saznati da li pacijent ima anamnezu konvulzivnog sindroma, kada je bio posljednji napad.
2. Obnavljanje koronarnog krvotoka u akutnoj fazi infarkta miokarda,
značajno poboljšanje prognoze, u nedostatku kontraindikacija, provodi se sistemskom trombolizom.
I). Indikacije za trombolizu su prisustvo elevacije ST segmenta više od 1 mm u najmanje dva standardna EKG elektroda i više od 2 mm u dva susjedna grudna odvoda ili akutna potpuna blokada bloka lijeve grane snopa u proteklom periodu. od početka bolesti, više od 30 minuta, ali ne više od 12 sati. Upotreba trombolitičkih sredstava moguća je kasnije u slučajevima kada elevacija ST segmenta perzistira, bol se nastavlja i/ili se uočava nestabilna hemodinamika.
Za razliku od intrakoronarne sistemske trombolize (koja se izvodi intravenskom primjenom trombolitičkih sredstava) ne zahtijeva nikakve složene manipulacije i posebnu opremu. Istovremeno, prilično je efikasan ako se započne u prvim satima razvoja infarkta miokarda (optimalno - u prehospitalnoj fazi), budući da smanjenje smrtnosti direktno ovisi o vremenu njegovog početka.
U nedostatku kontraindikacija, odluka o provođenju trombolize zasniva se na analizi vremenskog faktora: da li transport do odgovarajuće bolnice može biti duži od perioda prije početka ove terapije od strane specijaliziranog tima hitne pomoći (sa procijenjenim vremenom transporta duže od 30 minuta ili ako je bolnička tromboliza odložena za više od 60 minuta), uvođenje trombolitičkih sredstava treba provesti u prehospitalnoj fazi medicinske njege. U suprotnom, treba ga odgoditi do bolničke faze.
Streptokinaza se najčešće koristi. Metoda intravenske primjene streptokinaze: uvođenje streptokinaze se provodi samo kroz periferne vene, pokušaji kateterizacije centralnih vena su neprihvatljivi; prije infuzije moguća je intravenska primjena 5-6 ml 25% magnezijum sulfata ili 10 ml kormagnezina-200 intravenozno, polako (5 minuta); Uvijek se daje "puna" doza aspirina (250-300 mg - žvakati), osim kada je aspirin kontraindiciran (alergičan i); 1.500.000 jedinica streptokinaze razrijeđeno je u 100 ml izotonične otopine natrijum hlorida i primijenjeno intravenozno tijekom 30 minuta.
Istodobno imenovanje heparina prilikom upotrebe streptokinaze nije potrebno - pretpostavlja se da sama streptokinaza ima antikoagulantna i antiagregirajuća svojstva. Pokazalo se da intravenska primjena heparina ne smanjuje mortalitet i recidiv infarkta miokarda, a djelotvornost njegove potkožne primjene je upitna. Ako je iz nekog razloga heparin uveden ranije, to nije prepreka trombolizi. Preporučuje se da se heparin prepiše 4 sata nakon završetka infuzije streptokinaze. Prethodno preporučena upotreba hidrokortizona za prevenciju anafilaksije prepoznata je ne samo kao neefikasna, već i nesigurna u akutnoj fazi infarkta miokarda (glukokortikoidi povećavaju rizik od rupture miokarda).
Glavne komplikacije trombolize
1). Krvarenje (uključujući i najteže - intrakranijalno) - razvija se kao rezultat inhibicije procesa koagulacije krvi i lize krvnih ugrušaka. Rizik od moždanog udara sa sistemskom trombolizom je 0,5-1,5% slučajeva, obično se moždani udar razvije prvog dana nakon trombolize. Za zaustavljanje manjeg krvarenja (sa mjesta uboda, iz usta, nosa) dovoljna je kompresija područja krvarenja. Kod jačeg krvarenja (gastrointestinalnog, intrakranijalnog) neophodna je intravenska infuzija aminokaproične kiseline - 100 ml 5% rastvora se primenjuje tokom 30 minuta, a zatim 1 g/sat dok krvarenje ne prestane, ili traneksamična kiselina 1-1,5 g 3-4 jednom dnevno intravenozno kapanje; osim toga, efikasna je transfuzija svježe smrznute plazme. Međutim, treba imati na umu da se pri upotrebi antifibrinolitičkih sredstava povećava rizik od reokluzije i reinfarkta koronarne arterije, pa ih treba koristiti samo kod krvarenja opasnih po život.
2). Aritmije koje se javljaju nakon obnove koronarne cirkulacije (reperfuzija). Ne zahtijevaju intenzivnu njegu spori nodalni ili ventrikularni ritam (sa otkucajima srca manjim od 120 u minuti i stabilnom hemodinamikom); supraventrikularna i ventrikularna ekstrasistola (uključujući aloritmičku); atrioventrikularni blok I i II (Mobitz tip I) stepena. Zahtevati hitno lečenje ventrikularne fibrilacije (zahteva defibrilaciju, set standardnih mera reanimacije); dvosmjerna fusiformna ventrikularna tahikardija tipa "pirueta" (prikazana defibrilacija, uvođenje intravenoznog bolusa magnezijum sulfata); druge vrste ventrikularne tahikardije (koristite uvođenje lidokaina ili izvršite kardioverziju); perzistentna supraventrikularna tahikardija (zaustavljena intravenskim mlaznim davanjem verapamila ili novokainamida); atrioventrikularna blokada II (Mobitz tip II) i III stepen, sinoatrijalna blokada (atropin se ubrizgava intravenozno u dozi do 2,5 mg, po potrebi se radi hitni pejsing).
3). Alergijske reakcije. Osip, svrab, periorbitalni edem javljaju se u 4,4% slučajeva, teške reakcije (anafilaktički šok) - u 1,7% slučajeva. Ako se sumnja na anafilaktoidnu reakciju, infuziju streptokinaze treba odmah prekinuti i primijeniti bolus od 150 mg prednizolona intravenozno. Uz ozbiljnu hemodinamsku supresiju i pojavu znakova anafilaktičkog šoka, intravenozno se primjenjuje 1 ml 1% otopine adrenalina, nastavljajući davanje steroidnih hormona intravenozno. Groznica se liječi aspirinom ili paracetamolom.
četiri). Ponavljanje boli nakon trombolize zaustavlja se intravenskom frakcijskom primjenom narkotičkih analgetika. Uz povećanje ishemijskih promjena na EKG-u, indikovana je intravenska primjena nitroglicerina kap po kap ili, ako je infuzija već uspostavljena, povećanje brzine njene primjene.
pet). Kod arterijske hipotenzije, u većini slučajeva dovoljno je privremeno prekinuti trombolitičku infuziju i podići noge pacijenta; ako je potrebno, nivo krvnog pritiska se koriguje uvođenjem tečnosti, vazopresora (dopamin ili norepinefrin intravenozno kap po kap dok se sistolni krvni pritisak ne stabilizuje na nivou od 90-100 mm Hg).

Rice. 2. Reperfuzijska aritmija kod transmuralnog stražnjeg infarkta miokarda: epizoda spojnog ritma sa nezavisnom restauracijom sinusnog ritma.
Klinički znakovi obnavljanja koronarnog krvotoka:
- prestanak napada angine 30-60 minuta nakon primjene trombolitika,
- stabilizacija hemodinamike,
- nestanak znakova zatajenja lijeve komore,
- brza (u roku od nekoliko sati) EKG dinamika sa približavanjem ST segmenta izolini i formiranjem patološkog Q zupca, negativnog T talasa (moguć je nagli porast stepena elevacije ST segmenta, praćen njegovim brzim smanjenjem),
- pojava reperfuzijskih aritmija (ubrzani idioventrikularni ritam, ventrikularna ekstrasistola itd.),
- brza dinamika CF-CPK (naglo povećanje njegove aktivnosti za 20-40%).
Da bi se riješilo pitanje mogućnosti korištenja trombolitičkih sredstava, potrebno je razjasniti nekoliko točaka:
- uvjeriti se da u prethodnih 10 dana nije bilo akutnog unutrašnjeg krvarenja - gastrointestinalnog, plućnog, materničnog, izuzev menstruacije, hematurije i sl. (obratite pažnju na njihovu anamnezu) ili hirurških intervencija i povreda sa oštećenjem unutrašnjih organa;
- isključiti prisustvo tokom prethodna 2 mjeseca akutnog cerebrovaskularnog infarkta, operacije ili traume mozga ili kičmene moždine (obratiti pažnju na njihovu anamnezu);
- isključiti sumnju na akutni pankreatitis, disecirajuću aneurizmu aorte, kao i aneurizmu cerebralne arterije, tumor mozga ili metastatske maligne tumore;
- utvrditi odsutnost fizičkih znakova ili anamnestičkih indikacija patologije sistema zgrušavanja krvi - hemoragijska dijateza, trombocitopenija (obratiti pažnju na hemoragijsku dijabetičku retinopatiju);
- pobrinite se da pacijent ne prima indirektne antikoagulanse;
- razjasniti da li je bilo alergijskih reakcija na odgovarajuće trombolitičke lijekove, a u odnosu na streptokinazu, da li je bilo prethodne primjene od 5 dana do 2 godine (u tom periodu, zbog visokog titra antitijela, primjena streptokinaze je neprihvatljivo);
- u slučaju uspješnih mjera reanimacije, paziti da one nisu traumatične i dugotrajne (u nedostatku znakova postreanimacijskih ozljeda - prijeloma rebara i oštećenja unutrašnjih organa, obratiti pažnju na trajanje duže od 10 minuta);
- postići stabilizaciju visokog krvnog pritiska na nivou manjem od 200/120 mm Hg. Art. (obratite pažnju na nivo koji prelazi 180/110 mm Hg. čl.)
- obratiti pažnju na druga stanja koja su opasna za razvoj hemoragijskih komplikacija i služe kao relativne kontraindikacije za sistemsku trombolizu: teške bolesti jetre ili bubrega; sumnja na hroničnu aneurizmu srca, perikarditis, infektivni miokarditis, prisustvo tromba u srčanim šupljinama; tromboflebitis i flebotromboza; proširene vene jednjaka, peptički ulkus u akutnoj fazi; trudnoća;
- Imajte na umu da niz faktora koji nisu relativne ili apsolutne kontraindikacije za sistemsku trombolizu mogu povećati njen rizik: starost preko 65 godina, tjelesna težina manja od 70 kg, ženski spol, arterijska hipertenzija.
Sistemska tromboliza je moguća u starijoj i senilnoj dobi, kao iu pozadini arterijske hipotenzije (sistolički krvni tlak manji od 100 mm Hg) i kardiogenog šoka.
U sumnjivim slučajevima, odluku o provođenju trombolitičke terapije treba odgoditi do stacionarne faze liječenja. Kašnjenje je indicirano za atipičnu progresiju bolesti, nespecifične promjene EKG-a, dugotrajni blok grane snopa i nedvosmislene prije infarkta miokarda koji maskiraju tipične promjene.
B). Nedostatak indikacija za trombolitičku terapiju (kasni termini, tzv. malofokalni ili ne-Q-infarkt), nemogućnost trombolize iz organizacionih razloga, kao i njeno odgađanje do bolničke faze ili neke kontraindikacije za nju, što nisu kontraindikacija za imenovanje heparina, služe kao indikacija (u nedostatku vlastitih kontraindikacija) za antikoagulansnu terapiju. Njegova svrha je da spriječi ili ograniči trombozu koronarnih arterija, kao i da spriječi tromboembolijske komplikacije (naročito česte kod pacijenata sa prednjim infarktom miokarda, sa niskim minutnim volumenom, atrijalnom fibrilacijom). Da bi se to postiglo, u prehospitalnoj fazi (linearni tim), heparin se primjenjuje intravenozno kao bolus u dozi od 10.000-15.000 IU. Ako se trombolitička terapija ne provodi u bolnici, tada se prelazi na dugotrajnu intravensku infuziju heparina brzinom od 1000 IU/sat pod kontrolom aktiviranog parcijalnog tromboplastinskog vremena. Alternativa može, očigledno, biti potkožna primjena heparina niske molekularne težine u "terapijskoj" dozi. Uvođenje heparina u prehospitalnoj fazi ne predstavlja prepreku za trombolizu u bolničkom okruženju.
Unatoč većoj sigurnosti terapije heparinom u odnosu na sistemsku trombolizu, zbog njene značajno manje djelotvornosti, brojne kontraindikacije za njenu primjenu su znatno strože, a neke relativne kontraindikacije za trombolizu ispadaju apsolutne za terapiju heparinom. S druge strane, heparin se može prepisivati pacijentima koji imaju određene kontraindikacije za upotrebu trombolitičkih sredstava.
Da bi se riješilo pitanje mogućnosti propisivanja heparina, treba razjasniti iste točke kao i za trombolitičke lijekove:
- isključiti povijest hemoragijskog moždanog udara, operacije na mozgu i leđnoj moždini;
- provjerite da nema tumora i peptičkog čira na želucu i dvanaestopalačnom crijevu, infektivnog endokarditisa, teškog oštećenja jetre i bubrega;
- isključiti sumnju na akutni pankreatitis, disecirajuću aneurizmu aorte, akutni perikarditis sa trenjem perikarda koji se čuje nekoliko dana (!) (opasnost od razvoja hemoperikarda);
- utvrditi odsustvo fizičkih znakova ili anamnestičkih indikacija patologije sistema zgrušavanja krvi (hemoragijska dijateza, bolesti krvi);
Saznajte da li pacijent ima preosjetljivost na heparin;
- postići stabilizaciju visokog krvnog pritiska na nivou manjem od 200/120 mm Hg. Art.
AT). Od prvih minuta infarkta miokarda, svim pacijentima u nedostatku kontraindikacija prikazano je imenovanje malih doza acetilsalicilne kiseline (aspirina), čiji antiagregacijski učinak dostiže svoj maksimum nakon 30 minuta i čiji pravovremeni početak može značajno smanjiti smrtnost. . Najveći klinički učinak može se postići primjenom acetilsalicilne kiseline prije trombolize. Doza za prvu dozu u prehospitalnoj fazi je 160-325 mg, žvakati (!). Kasnije, u stacionarnoj fazi, lijek se propisuje jednom dnevno za 100-125 mg.
Za rješavanje pitanja mogućnosti propisivanja acetilsalicilne kiseline bitan je samo mali dio ograničenja za trombolitičke agense; treba pojasniti:
Da li pacijent ima erozivne i ulcerativne lezije gastrointestinalnog trakta u akutnoj fazi;
Da li je u anamnezi bilo gastrointestinalno krvarenje;
Da li pacijent ima anemiju?
- da li pacijent ima “aspirinsku trijadu” (nazalnu polipozu,
netolerancija na aspirin);
Postoji li preosjetljivost na lijek?
3. Smanjen broj otkucaja srca i potreba miokarda za kiseonikom
pored pune anestezije obezbeđuje se i korišćenjem
a) vazodilatatori - nitrati,
b) beta-blokatori i
c) sredstvo kompleksnog djelovanja - magnezijum sulfat.
A. Intravenska primjena nitrata kod akutnog infarkta miokarda ne samo da pomaže u ublažavanju bolova, zatajenja lijeve komore, arterijske hipertenzije, već i smanjuje veličinu nekroze i mortaliteta. Rastvori nitrata za intravensku primjenu pripremaju se ex tempore: svakih 10 mg nitroglicerina (na primjer, 10 ml 0,1% otopine u obliku perlinganita) ili izosorbid dinitrata (na primjer, 10 ml 0,1% otopine u obliku isoketa) se razblaži u 100 ml fiziološkog rastvora (20 mg leka u 200 ml fiziološkog rastvora itd.); tako 1 ml pripremljene otopine sadrži 100 mcg, a 1 kap - 5 mcg lijeka. Nitrati se daju kap po kap pod stalnom kontrolom krvnog pritiska i otkucaja srca početnom brzinom od 5-10 μg/min, nakon čega slijedi povećanje brzine za 20 μg/min svakih 5 minuta dok se ne postigne željeni učinak ili maksimalna brzina primjene iznosi 400 μg/min. Uobičajeno, učinak se postiže brzinom od 50-100 µg/min. U nedostatku dozatora, pripremljena otopina koja sadrži 100 μg nitrata u 1 ml primjenjuje se pod pažljivom kontrolom (vidi gore) početnom brzinom od 6-8 kapi u minuti, što je podložno stabilnoj hemodinamici i očuvanju boli. sindroma, može se postepeno povećavati do maksimalne brzine - 30 kapi u minuti. Unošenje nitrata obavljaju linearni i specijalizovani timovi i nastavlja se u bolnici. Trajanje intravenske primjene nitrata je 24 sata ili više; 2-3 sata prije kraja infuzije, prva doza nitrata se daje oralno. Predoziranje nitratima, što uzrokuje pad minutnog volumena i smanjenje sistolnog krvnog tlaka ispod 80 mm Hg. čl., može dovesti do pogoršanja koronarne perfuzije i do povećanja veličine infarkta miokarda.
Da bi se riješilo pitanje mogućnosti propisivanja nitrata, potrebno je razjasniti niz točaka:
- provjerite da li je sistolni krvni tlak iznad 90 mmHg. Art. (za nitroglicerin kratkog djelovanja) ili iznad 100 mm Hg. st (za izosorbid dinitrat dužeg djelovanja);
- isključiti prisustvo aortne stenoze i hipertrofične kardiomiopatije sa opstrukcijom izlaznog trakta (auskultativno i prema EKG podacima), tamponadom srca (klinička slika venske staze u sistemskoj cirkulaciji sa minimalnim znacima zatajenja lijeve komore) i konstriktivnim perikarditisom (Beckova trijada: visok venski pritisak, ascites, "malo tiho srce");
- isključiti intrakranijalnu hipertenziju i akutnu cerebralnu discirkulaciju (uključujući kao manifestacije moždanog udara, akutne hipertenzivne encefalopatije, nedavne traumatske ozljede mozga);
- isključiti mogućnost provokacije nitratima razvoja sindroma niske ejekcije zbog oštećenja desne komore u slučaju infarkta ili ishemije desne komore, koja može pratiti stražnju (donju) lokalizaciju infarkta lijeve klijetke, ili u slučaju plućne embolije sa formiranjem akutnog cor pulmonale;
- provjerite uz pomoć palpacionog pregleda da nema visokog intraokularnog tlaka (kod glaukoma zatvorenog ugla);
- da se razjasni da li pacijent ima intoleranciju na nitrate.
B. Intravenska primjena beta-blokatora
kao i upotreba nitrata doprinosi ublažavanju boli; slabljenje simpatičkih učinaka na srce (ovi efekti su pojačani u prvih 48 sati od infarkta miokarda zbog same bolesti i kao rezultat reakcije na bol) i smanjujući potrebu miokarda za kisikom, pomažu u smanjenju veličine infarkta miokarda, suzbijaju ventrikularne aritmije, smanjuju rizik od rupture miokarda i povećavaju preživljavanje pacijenata. Vrlo je važno da beta-blokatori, prema eksperimentalnim podacima, mogu odgoditi smrt ishemijskih kardiomiocita (povećavaju vrijeme tokom kojeg će tromboliza biti efikasna).
U nedostatku kontraindikacija, beta-blokatori se propisuju svim pacijentima sa akutnim infarktom miokarda. U prehospitalnoj fazi indikacije za njihovu intravensku primjenu su za linearni tim - odgovarajući poremećaji ritma, a za specijalizirani - sindrom perzistentne boli, tahikardija, arterijska hipertenzija. U prva 2-4 sata bolesti indikovana je frakciona intravenska primjena propranolola (obzidana) od 1 mg u minuti svakih 3-5 minuta pod kontrolom krvnog tlaka, otkucaja srca i EKG-a do otkucaja srca od 55-60 otkucaja/min se postigne ili do ukupne doze od 10 mg. U prisustvu bradikardije, znakova zatajenja srca, AV blokade i smanjenja sistoličkog krvnog tlaka ispod 100 mm Hg. Art. propranolol nije propisan, a razvojem ovih promjena u pozadini njegove upotrebe, primjena lijeka se prekida.
Da bi se riješilo pitanje mogućnosti propisivanja beta-blokatora, potrebno je razjasniti nekoliko točaka:
- provjerite da nema akutnog zatajenja srca ili zatajenja cirkulacije II-III stadijuma, arterijske hipotenzije;
- isključiti prisutnost AV blokade, sinoatrijalne blokade, sindroma bolesnog sinusa, bradikardije (otkucaji srca manji od 55 otkucaja u minuti);
- isključiti prisutnost bronhijalne astme i drugih opstruktivnih respiratornih bolesti, kao i vazomotornog rinitisa;
- isključiti prisustvo obliterirajućih vaskularnih bolesti (ili endarteritis, Raynaudov sindrom, itd.);
C) Intravenska infuzija magnezijum sulfata
izvodi se kod pacijenata sa dokazanom ili vjerojatnom hipomagnezemijom ili sa sindromom produženog QT intervala, kao i u slučaju komplikacija infarkta miokarda sa nekim vrstama aritmija. U nedostatku kontraindikacija, magnezijum sulfat može poslužiti kao definitivna alternativa upotrebi nitrata i beta-blokatora, ako je njihova primjena iz nekog razloga (kontraindikacije ili izostanak) nemoguća. Prema rezultatima brojnih studija, on, kao i drugi lijekovi koji smanjuju rad srca i potrebe miokarda za kisikom, smanjuje mortalitet kod akutnog infarkta miokarda, a također sprječava razvoj fatalnih aritmija (uključujući reperfuziju tokom sistemske trombolize) i postinfarktno zatajenje srca. U liječenju akutnog infarkta miokarda, 1000 mg magnezija (50 ml 10%, 25 ml 20% ili 20 ml 25% rastvora magnezijum sulfata) se daje intravenozno tokom 30 minuta u 100 ml izotonične otopine natrijum hlorida; naknadno se sprovodi intravenska infuzija kap po kap tokom dana brzinom od 100-120 mg magnezijuma na sat (5-6 ml 10%, 2,5-3 ml 20% ili 2-2,4 ml 25% rastvora magnezijum sulfat).
Da bi se riješilo pitanje indikacija za imenovanje magnezijum sulfata, potrebno je razjasniti niz točaka:
- identificirati kliničke i anamnestičke znakove moguće hipomagnezijemije - hiperaldosteronizam (prvenstveno kod kongestivnog zatajenja srca i stabilne atrerijalne hipertenzije), hipertireoze (uključujući jatrogenu), kronične alkoholne intoksikacije, konvulzivnih kontrakcija mišića, dugotrajne primjene diuretika, terapije glukokortikoidima;
- Dijagnosticirajte prisustvo sindroma dugog QT intervala pomoću EKG-a.
Da bi se riješilo pitanje mogućnosti propisivanja magnezijum sulfata, potrebno je razjasniti nekoliko točaka:
- pobrinite se da nema stanja koja se manifestuju hipermagnezemijom - zatajenje bubrega, dijabetička ketoacidoza, hipotireoza;
- isključiti prisutnost AV blokade, sinoaurikularne blokade, sindroma bolesnog sinusa, bradikardije (otkucaji srca manji od 55 otkucaja u minuti);
Isključiti prisutnost mijastenije gravis kod pacijenta;
- kako bi se razjasnilo da li pacijent ima intoleranciju na lijek.
4. Ograničavanje veličine infarkta miokarda
postiže se adekvatnom anestezijom, obnavljanjem koronarnog krvotoka i smanjenjem rada srca i potrebe miokarda za kiseonikom.
Istu svrhu ima i terapija kiseonikom, indicirana kod akutnog infarkta miokarda kod svih pacijenata zbog učestalog razvoja hipoksemije, čak i kod nekomplikovanog toka bolesti. Udisanje vlažnog kiseonika, ukoliko ne izaziva prekomerne neprijatnosti, korišćenjem maske ili kroz nazalni kateter brzinom od 4-6 l/min, preporučljivo je tokom prvih 24-48 sati bolesti (počinje na pre- bolničkom stadijumu i nastavlja se u bolnici).
5. Liječenje i prevencija komplikacija infarkta miokarda.
Sve navedene mjere, uz obezbjeđenje fizičkog i psihičkog odmora, hospitalizaciju na nosilima, služe za prevenciju komplikacija akutnog infarkta miokarda. Liječenje u slučaju njihovog razvoja provodi se različito ovisno o varijanti komplikacija: plućni edem, kardiogeni šok, srčana aritmija i poremećaji provodljivosti, kao i produženi ili ponavljajući napad boli.
1). Kod akutnog zatajenja lijeve komore s razvojem srčane astme ili plućnog edema, istovremeno s uvođenjem narkotičnih analgetika i nitroglicerina, intravenozno se ubrizgava 40-120 mg (4-12 ml) otopine furosemida (lasix), maksimalna doza u prehospitalnoj fazi je 200 mg.
2). Osnova za liječenje kardiogenog šoka je ograničavanje zone oštećenja i povećanje volumena funkcionalnog miokarda poboljšanjem opskrbe krvlju njegovih ishemijskih područja, za što se provodi sistemska tromboliza.
Aritmički šok zahtijeva hitnu obnovu adekvatnog ritma provođenjem terapije električnim impulsima, pejsingom, ako ih je nemoguće provesti, indicirana je terapija lijekovima (vidi dolje).
refleksni šok prekinut nakon adekvatne analgezije; kod početne bradikardije, opioidne analgetike treba kombinovati sa atropinom u dozi od 0,5 mg.
Pravi kardiogeni šok (hipokinetički tip hemodinamike) služi kao indikacija za i/v ubrizgavanje neglikozidnih kardiotoničnih (pozitivnih inotropnih) agenasa - dopamina, dobutamina, norepinefrina. Ovome treba da prethodi korekcija hipovolemije. U nedostatku znakova kongestivne insuficijencije lijeve komore, BCC se korigira mlaznom injekcijom 0,9% otopine natrijum hlorida u zapremini do 200 ml za 10 minuta uz ponovljeno davanje iste doze u odsustvu efekta ili komplikacija.
Dopamin u dozi od 1-5 mcg/kg/min ima pretežno vazodilatacijski učinak, 5-15 mcg/kg/min - vazodilatirajuće i pozitivno inotropno (i kronotropno) djelovanje, 15-25 mcg/kg/min - pozitivno inotropno ( i kronotropno) i periferno vazokonstriktivno djelovanje. Početna doza je 2-5 mcg/kg/min sa postepenim povećanjem do optimalne.
Dobutamin, za razliku od dopamina, ne uzrokuje vazodilataciju, ali ima snažno pozitivno inotropno djelovanje i manje izraženo povećanje broja otkucaja srca i aritmogeni učinak. Lijek se propisuje u dozi od 2,5 mcg/kg/min uz povećanje svakih 15-30 minuta za 2,5 mcg/kg/min dok se ne postigne učinak, nuspojava ili doza od 15 mcg/kg/min.
Kombinacija dopamina sa dobutaminom u maksimalno podnošljivim dozama koristi se ako maksimalna doza jednog od njih ne djeluje ili ako se maksimalna doza jednog lijeka ne može koristiti zbog pojave nuspojava (sinusna tahikardija više od 140 u minuti ili ventrikularna aritmija).
Kombinacija dopamina ili dobutamina sa norepinefrinom datim u dozi od 8 mcg/min.
Norepinefrin (noradrenalin) kao monoterapija se koristi kada je nemoguće koristiti druge presorne amine. Propisuje se u dozi ne većoj od 16 mcg / min, u kombinaciji s infuzijom nitroglicerina ili izosorbid dinitrata brzinom od 5-200 mcg / min.
3). Ventrikularna ekstrasistola u akutnoj fazi infarkta miokarda može biti prekursor ventrikularne fibrilacije. Lijek izbora za liječenje ventrikularnih aritmija - lidokain - primjenjuje se intravenozno kao bolus brzinom od 1 mg/kg tjelesne težine, nakon čega slijedi infuzija kap po kap od 2-4 mg/min. Prethodno korištena profilaktička primjena lidokaina se ne preporučuje za sve pacijente s akutnim infarktom miokarda (lijek povećava mortalitet zbog asistole). Pacijenti sa kongestivnom srčanom insuficijencijom, oboljenjem jetre, primijenjen u dozi smanjenoj za polovicu.
Za ventrikularnu tahikardiju, atrijalno treperenje i atrijalnu fibrilaciju sa visokim otkucajima srca i hemodinamskom nestabilnošću, defibrilacija je tretman izbora. Uz atrijalnu tahiaritmiju i stabilnu hemodinamiku koriste (anaprilin, obzidan) za usporavanje otkucaja srca.
Kod razvoja atrioventrikularnog bloka II-III stepena, intravenozno se daje 1 ml 0,1% rastvora atropina, uz neefikasnost probne terapije atropinom i pojavu nesvestice (Morgagni-Edems-Stokes napadi), indiciran je privremeni pejsing .
UČEŠĆE TERAPIJSKE GREŠKE.
Visok mortalitet u prvim satima i danima infarkta miokarda zahtijeva određivanje adekvatne terapije lijekovima, počevši od prvih minuta bolesti. Gubitak vremena značajno pogoršava prognozu.
A. Greške zbog zastarjelih preporuka, djelimično očuvanih u nekim savremenim standardima medicinske nege u prehospitalnoj fazi.
Najčešća greška je upotreba trostepene analgetičke sheme: u nedostatku efekta sublingvalne primjene nitroglicerina, prijelaz na narkotične analgetike provodi se tek nakon neuspješnog pokušaja zaustavljanja sindroma boli kombinacijom nenarkotični analgetik (metamizol natrij - analgin) s antihistaminskim lijekom (difenidramin - dimedrol). U međuvremenu, gubitak vremena pri korištenju takve kombinacije, koja, prvo, po pravilu, ne dozvoljava kompletan analgeziju, i drugo, nije u stanju da pruži, za razliku od narkotičkih analgetika hemodinamsko rasterećenje srca(glavni cilj anestezije) i smanjenje potrebe miokarda za kiseonikom, dovodi do pogoršanja stanja i lošije prognoze.
Mnogo rjeđe, ali se i dalje koriste miotropni antispazmodici (iznimno se koristi prethodno preporučeni papaverin, koji je zamijenjen drotaverinom - no-shpa), koji ne poboljšavaju perfuziju zahvaćenog područja, ali povećavaju potrebu miokarda za kisikom.
Neprikladno je koristiti atropin za prevenciju (ovo se ne odnosi na ublažavanje) vagomimetičkih efekata morfijuma (mučnina, povraćanje, uticaj na rad srca i krvni pritisak), jer može pojačati rad srca.
Preporučena profilaktička primjena lidokaina svim pacijentima s akutnim infarktom miokarda bez uzimanja u obzir stvarne situacije, sprječavajući razvoj ventrikularne fibrilacije, može značajno povećati mortalitet zbog pojave asistole.
B. Greške zbog drugih uzroka.
Vrlo često se u svrhu ublažavanja bolova kod anginoznog statusa neopravdano koristi kombinirani lijek metamizol natrij sa fenpiverin bromidom i pitofenon hidrohloridom (baralgin, spazmalgin, spazgan itd.) ili tramadolom (tramal), koji praktično ne utiču na funkcionisanje potrošnje kiseonika u srcu i miokardu, pa stoga nije prikazano u ovom slučaju (vidi gore).
Izuzetno je opasno kod infarkta miokarda koristiti kao antiagregacijski agens i “koronarolitički” dipiramol (zvonce), koji značajno povećava potrebu miokarda za kisikom.
Vrlo česta greška je imenovanje kalijum i magnezijum aspartata (asparkam, panangin), koji ne utječe ni na vanjski rad srca, ni na potrošnju kisika miokarda, ni na koronarni protok krvi itd.
INDIKACIJE ZA HOSPITALIZACIJU.
Akutni infarkt miokarda je direktna indikacija za hospitalizaciju u jedinici intenzivne njege (blok) ili kardioanimaciju. Prevoz se vrši na nosilima.
27375 0
Velikofokalni IM nastaje kod akutnih poremećaja koronarne cirkulacije uzrokovanih trombozom ili teškim i produženim spazmom koronarne arterije. Prema Baileyevim idejama, takvo kršenje cirkulacije krvi u srčanom mišiću dovodi do stvaranja tri zone patoloških promjena: oko područja nekroze nalaze se zone ishemijskog oštećenja i ishemije (slika 1). Na EKG-u snimljenom kod akutnog IM velikog žarišta ne bilježi se samo patološki Q zup ili QS kompleks (nekroza), već i pomak RS-T segmenta iznad ili ispod izolinije (ishemična ozljeda), kao i vršni i simetrični koronarni T talasi (ishemija). EKG promene se javljaju u zavisnosti od vremena proteklog od nastanka IM, tokom kojeg razlikuju: akutnu fazu - od nekoliko sati do 14-16 dana od početka anginoznog napada, subakutnu fazu koja traje oko 15-20 dana od početak srčanog udara do 1,5 -2 mjeseca i cicatricijalna faza. Dinamika EKG-a u zavisnosti od stadijuma srčanog udara prikazana je na sl. 2.
Rice. 1. Tri zone patoloških promjena srčanog mišića kod akutnog IM i njihov odraz na EKG (šema)

Rice. Slika 2. Dinamika EKG promjena u akutnom (a-f), subakutnom (g) i cicatricijalnom (h) stadijumu IM.
Postoje četiri faze IM:
- najoštriji,
- akutna,
- subakutna,
- nazubljen.
Akutna faza karakterizirana elevacijom ST segmenta iznad izoline. Ova faza traje minutama, satima.
Akutna faza karakteriše brzo, u roku od 1-2 dana, formiranje patološkog Q talasa ili QS kompleksa, pomeranje RS-T segmenta iznad izoline i spajanje pozitivnog, a zatim negativnog T talasa sa njim. Nakon nekoliko dana, RS-T segment se donekle približava izoliniji. Za 2-3 nedelje bolesti, RS-T segment postaje izoelektričan, a negativni koronarni T talas se naglo produbljuje i postaje simetričan, šiljast (ponovna inverzija T talasa). Danas, nakon uvođenja metoda revaskularizacije miokarda (medikamentozne ili mehaničke), trajanje stadijuma infarkta miokarda značajno je skraćeno.
AT subakutni stadijum MI registruje patološki Q talas ili QS kompleks (nekroza) i negativni koronarni T talas (ishemija). Njegova amplituda, počevši od 20-25 dana IM, postepeno se smanjuje. RS-T segment se nalazi na izoliniji.
Za prong stage IM karakteriše perzistencija nekoliko godina, često tokom celog života pacijenta, abnormalnog Q talasa ili QS kompleksa i prisustvo slabo negativnog, izglađenog ili pozitivnog T talasa.
EKG promjene kod akutnog IM različite lokalizacije prikazane su u tabeli. 1. Direktan znak akutnog stadijuma infarkta je patološki Q talas (ili QS kompleks), elevacija (podizanje) RS-T segmenta i negativan (koronarni) T talas. U suprotnom se javljaju takozvane recipročne EKG promene. odvodi: depresija RS-T segmenta ispod izolinije i pozitivan vršni i simetrični (koronarni) T talas. Ponekad postoji povećanje amplitude R talasa.
Treba imati na umu da se transmuralni IM (Q-infarkt miokarda) jedne ili druge lokalizacije dijagnosticira u slučajevima kada je QS kompleks ili patološki Q talas zabilježen u dva ili više odvoda koji se nalaze iznad područja infarkta. ) karakterizira QS kompleks i porast RS-T segmenta iznad izolinije u nekoliko odvoda, a EKG se ne mijenja u zavisnosti od stadijuma IM („zamrznuti“ EKG). EKG znaci IM malih žarišta (ne Q-infarkt miokarda) - pomjeranje RS-T segmenta iznad ili ispod izoline i/ili razne akutne patološke promjene u T talasu (obično negativan koronarni T talas). Ove patološke promene na EKG-u se primećuju 3-5 nedelja od početka srčanog udara (slika 4). Kod subendokardnog IM, QRS kompleks može takođe biti nepromenjen, patološki Q je odsutan (slika 5). Prvog dana ovakvog srčanog udara bilježi se pomak RS-T segmenta ispod izolinije za 2-3 mm u dvije ili više odvoda, kao i negativan T val. RS~T segment se obično normalizira unutar 1-2 sedmice, a T talas ostaje negativan, prateći istu dinamiku kao kod infarkta velikog žarišta.

Rice. 3. "Zamrznuti" EKG sa postinfarktnom aneurizmom lijeve komore

Rice. 4. EKG sa malim fokalnim IM: A - u predelu zadnjeg dijafragmatičnog (donjeg) zida leve komore sa prelazom na bočni zid, B - u prednjoj septalnoj regiji i vrhu

Rice. 5. EKG sa subendokardnim IM prednjeg zida leve komore
Tabela 1
EKG promjene kod akutnog infarkta miokarda različite lokalizacije
| Lokalizacija | Vodi | Priroda EKG-a se mijenja |
| Prednji septal (slika 6) | V1-V5 | Q ili QS; +(RS-T); -T |
| anteroapikalni | V3-V4 | Q ili QS; +(RS-T); -T |
| Prednji septal i prednji apikalni (slika 7) | V1-V4 | Q ili QS; +(RS-T); -T |
| Anterolateralna (slika 8) | I, aVL, V5, V6 (rijetko V4) | Q ili QS; +(RS-T) -T |
| Široko rasprostranjena prednja strana (slika 9) | I, aVL, V1-V6 III, aVF | Q ili QS; +(RS-T); -T Moguće recipročne promjene: |
| Prednje-bazalno (visoko prednje) (slika 10) | V1²-V3² V4³-V6³ | Q ili QS; +(RS-T); -T |
| Donji (sl. 11) | III, aVF ili III, II, aVF V1-V4 | Q ili QS; +(RS-T); -T Moguće recipročne promjene: |
| Stražnji bazalni (slika 12) | V3-V9 (ne uvijek) V4³-V6³ (ne uvijek) V1-V3 | Q ili QS; +(RS-T); -T |
| Donja bočna (sl. 13) | V6, II, III, aVF | Q ili QS; +(RS-T); -T Moguće su recipročne promjene: |
| uobičajeni niži | III, aVF, II, V6, V7-V9, V7³-V9³ V1-V3 ili V4-V6 | Q ili QS; + (RS-T); -T Moguće su recipročne promjene: |

Rice. 6. EKG sa IM prednjeg septuma

Ovo je posljednji i najteži dio mog EKG ciklusa. Pokušat ću to ispričati na pristupačan način, uzimajući za osnovu " Vodič za elektrokardiografiju» V. N. Orlova (2003).
srčani udar(lat. infarcio - punjenje) - nekroza (nekroza) tkiva zbog prestanka opskrbe krvlju. Razlozi za zaustavljanje krvotoka mogu biti različiti - od blokade (tromboza, tromboembolija) do oštrog vazospazma. Može doći do srčanog udara u bilo kom organu, na primjer, postoji infarkt mozga (moždani udar) ili infarkt bubrega. U svakodnevnom životu riječ "srčani udar" znači upravo " infarkt miokarda“, tj. odumiranje mišićnog tkiva srca.
Općenito, svi srčani udari se dijele na ishemijski(češće) i hemoragični. Kod ishemijskog infarkta dolazi do prestanka protoka krvi kroz arteriju zbog neke vrste prepreke, a kod hemoragičnog infarkta arterija puca (puca) s naknadnim oslobađanjem krvi u okolna tkiva.
Infarkt miokarda pogađa srčani mišić ne nasumično, već na određenim mestima. Činjenica je da srce prima arterijsku krv iz aorte kroz nekoliko koronarnih (koronarnih) arterija i njihovih grana. Ako koristite koronarna angiografija da bi se saznalo na kojoj razini iu kojoj posudi je prestao protok krvi, moguće je predvidjeti koji dio miokarda pati od ishemija(nedostatak kiseonika). I obrnuto.
Infarkt miokarda nastaje kada
protok krvi kroz jednu ili više arterija srca.
Koronarna angiografija je studija prohodnosti koronarnih arterija srca uvođenjem kontrastnog sredstva u njih i izvođenjem niza rendgenskih zraka kako bi se procijenila brzina distribucije kontrasta.
Još od škole pamtimo da srce ima 2 komore i 2 atrija, dakle, logično, svi bi trebali biti pogođeni srčanim udarom sa istom vjerovatnoćom. ipak, Od srčanog udara uvijek pati lijeva komora., jer je njegov zid najdeblji, podvrgnut je ogromnim opterećenjima i zahtijeva veliku opskrbu krvlju.
Poprečni presjek srčanih komora.
Zidovi lijeve komore su mnogo deblji od desne.
Izolovani infarkt atrija i desne komore- velika retkost. Najčešće su zahvaćeni istovremeno s lijevom komorom, kada ishemija prelazi iz lijeve komore u desnu ili u atriju. Prema patolozima, širenje infarkta iz leve komore u desnu se primećuje u 10-40% svi pacijenti sa srčanim udarom (prijelaz se obično događa duž zadnjeg zida srca). Dolazi do prijelaza u atrijum u 1-17% slučajevima.
Faze nekroze miokarda na EKG-u
Između zdravog i mrtvog (nekrotičnog) miokarda u elektrokardiografiji razlikuju se međufaze: ishemija i oštećenja.
Tip EKG-a je normalan.
Dakle, faze oštećenja miokarda kod srčanog udara su sljedeće:
- ISHEMIJA: Ovo je početna povreda miokarda kod koje na srčanom mišiću još nema mikroskopskih promjena, a funkcija je već djelomično narušena.
Kao što treba da se setite iz prvog dela ciklusa, dva suprotna procesa se uzastopno dešavaju na ćelijskim membranama nervnih i mišićnih ćelija: depolarizacija(uzbuđenje) i repolarizacija(oporavak razlike potencijala). Depolarizacija je jednostavan proces, za koji je potrebno samo otvoriti ionske kanale u ćelijskoj membrani kroz koje će ioni protjecati zbog razlike u koncentracijama izvan i unutar ćelije. Za razliku od depolarizacije, repolarizacija je energetski intenzivan proces za koju je potrebna energija u obliku ATP-a. Sinteza ATP-a zahtijeva kisik, pa s ishemijom miokarda prije svega počinje patiti proces repolarizacije. Poremećaj repolarizacije manifestuje se promenama u T talasu.
Opcije za promjene u T talasu tokom ishemije:
a - normalno, b - negativni simetrični "koronarni" T val(javlja se kod srčanog udara)
u - visoki pozitivni simetrični "koronarni" T val(sa srčanim udarom i nizom drugih patologija, vidi dolje),
d, e - dvofazni T talas,
e - smanjeni T talas (amplituda manja od 1/10-1/8 R talasa),
g - izglađeni T talas,
h - blago negativni T val.Kod ishemije miokarda, QRS kompleks i ST segmenti su normalni, a T val je promijenjen: proširen je, simetričan, jednakostraničan, povećane amplitude (raspona) i ima šiljasti vrh. U ovom slučaju, T talas može biti i pozitivan i negativan - to zavisi od lokacije ishemijskog fokusa u debljini srčanog zida, kao i od smera odabranog EKG elektrode. ishemija - reverzibilni fenomen, vremenom se metabolizam (metabolizam) vraća u normalu ili se nastavlja pogoršavati s prijelazom u fazu oštećenja.
- ŠTETE: it dublje štete miokard, u kojem utvrđeno pod mikroskopom povećanje broja vakuola, oticanje i degeneracija mišićnih vlakana, poremećaj strukture membrana, mitohondrijalne funkcije, acidoza (zakiseljavanje okoline) itd. Pate i depolarizacija i repolarizacija. Smatra se da oštećenje prvenstveno utiče na ST segment. ST segment se može kretati iznad ili ispod izolinije, ali njegov luk (ovo je važno!) kada je oštećen izbočine u pravcu pomeranja. Tako je u slučaju povrede miokarda luk ST segmenta usmjeren ka pomaku, što ga razlikuje od mnogih drugih stanja u kojima je luk usmjeren prema izolini (hipertrofija komore, blokada pedikula snopa itd.).
Opcije za pomicanje ST segmenta u slučaju oštećenja.
T talas kada je oštećen, može biti različitih oblika i veličina, što zavisi od težine istovremene ishemije. Oštećenje također ne može postojati dugo vremena i prelazi u ishemiju ili nekrozu.
- NEKROZA: miokardna smrt. Mrtvi miokard nije u stanju da se depolarizira, tako da mrtve ćelije ne mogu formirati R talas u ventrikularnom QRS kompleksu. Iz tog razloga, kada transmuralni infarkt(smrt miokarda na određenom području po cijeloj debljini srčanog zida) u ovom EKG odvodu talasa nema R uopšte., i formira se ventrikularni kompleks tipa QS. Ako je nekroza zahvatila samo dio zida miokarda, kompleks tipa QRS, u kojoj je R talas smanjen, a Q talas povećan u odnosu na normu.
Varijante ventrikularnog QRS kompleksa.
Normalni zubi. Q i R moraju poštovati skup pravila, na primjer:
- Q talas treba uvek biti prisutan u V4-V6.
- širina Q talasa ne bi trebalo da prelazi 0,03 s, a njegova amplituda NE bi trebalo da prelazi 1/4 amplitude R talasa u ovoj elektrodi.
- zubac R bi trebao povećati amplitudu od V1 do V4(tj., u svakom sljedećem odvodu od V1 do V4, R val bi trebao zavijati više nego u prethodnom).
- u V1, normalni r talas može biti odsutan, tada ventrikularni kompleks izgleda kao QS. Kod osoba mlađih od 30 godina QS kompleks može povremeno biti u V1-V2, a kod djece čak iu V1-V3, iako je to uvijek sumnjivo za infarkt prednjeg ventrikularnog septuma.
Kako izgleda EKG ovisno o zoni infarkta
Dakle, pojednostavljeno rečeno, nekroza utiče na Q talas i cijeli ventrikularni QRS kompleks. Šteta odražava na ST segment. Ishemija utiče T talas.
Formiranje zuba na EKG-u je normalno.
Zatim razmotrite crtež koji sam poboljšao od V.N. zona nekroze, duž svoje periferije - zona oštećenja, a napolju - zona ishemije. Duž zida srca nalaze se pozitivni krajevi elektroda (od br. 1 do 7).
Da bih olakšao percepciju, nacrtao sam uslovne linije, koje jasno pokazuju EKG iz kojih zona se snima u svakom od naznačenih odvoda:
Šematski prikaz EKG u zavisnosti od zone infarkta.
- Odvod #1: nalazi se iznad transmuralnog infarkta, tako da se ventrikularni kompleks pojavljuje kao QS.
- #2: netransmuralni infarkt (QR) i transmuralna ozljeda (ST elevacija sa ispupčenjem prema gore).
- #3: transmuralna povreda (elevacija ST sa konveksnošću prema gore).
- Br. 4: ovdje na originalnom crtežu nije baš jasno, ali u objašnjenju je naznačeno da je elektroda iznad zone transmuralnog oštećenja (ST elevacija) i transmuralne ishemije (negativni simetrični "koronarni" T talas).
- br. 5: preko zone transmuralne ishemije (negativni simetrični "koronarni" T talas).
- br. 6: periferija ishemijske zone (dvofazni T talas, tj. u obliku talasa. Prva faza T talasa može biti pozitivna ili negativna. Druga faza je suprotna prvoj).
- Br. 7: dalje od ishemijske zone (spušten ili spljošten T talas).
Evo još jedne slike koju možete sami analizirati („Praktična elektrokardiografija“, V. L. Doshchitsin).
Još jedan dijagram zavisnosti vrste EKG promjena na zonama infarkta.
Faze razvoja srčanog udara na EKG-u
Značenje faza razvoja srčanog udara je vrlo jednostavno. Kada je dotok krvi potpuno prekinut u bilo kojem dijelu miokarda, tada u središtu ovog područja mišićne stanice brzo umiru (u roku od nekoliko desetina minuta). Na periferiji fokusa ćelije ne umiru odmah. Mnoge ćelije postepeno uspevaju da se „oporave“, ostale nepovratno umiru (sećate se, kao što sam gore napisao, da faze ishemije i oštećenja ne mogu postojati predugo?). Svi ovi procesi se ogledaju u fazama razvoja infarkta miokarda. Ima ih četiri: akutna, akutna, subakutna, cicatricijalna. Zatim dajem tipičnu dinamiku ovih faza na EKG-u prema Orlovljevom uputstvu.
1) Akutni stadijum infarkta miokarda (stadijum oštećenja) ima približno trajanje od 3 sata do 3 dana. Nekroza i njen odgovarajući Q talas mogu biti prisutni ili ne. Ako se formira Q talas, tada se visina R talasa u ovom odvodu smanjuje, često do potpunog nestanka (QS kompleks kod transmuralnog infarkta). Glavna EKG karakteristika najakutnijeg stadijuma infarkta miokarda je formiranje tzv. monofazna krivulja. Monofazna kriva se sastoji od Elevacija ST segmenta i visoki uspravni T val koji se spajaju.
Pomak ST segmenta iznad izolinije za 4 mm i više u najmanje jednom od 12 konvencionalnih odvoda ukazuje na ozbiljnost oštećenja srca.
Bilješka. Najpažljiviji posetioci će reći da infarkt miokarda ne može da počne baš sa faze oštećenja, jer između norme i faze oštećenja treba postojati gore opisano ishemijska faza! U redu. Ali ishemijska faza traje samo 15-30 minuta, tako da hitna pomoć obično nema vremena da to registruje na EKG-u. Međutim, ako to uspije, pokazuje EKG visoki pozitivni simetrični "koronarni" T talasi, karakterističan za subendokardijalna ishemija. Upravo ispod endokarda nalazi se najranjiviji dio miokarda srčanog zida, jer je u srčanoj šupljini povećan pritisak koji ometa dotok krvi u miokard („istiskuje“ krv iz srčane arterije nazad).
2) Akutna faza traje do 2-3 sedmice(radi lakšeg pamćenja - do 3 sedmice). Područja ishemije i oštećenja počinju se smanjivati. Područje nekroze se širi Q talas se takođe širi i povećava amplitudu. Ako se Q talas ne pojavi u akutnoj fazi, on se formira u akutnoj fazi (međutim, postoje infarkta i bez Q zuba, o njima u nastavku). ST segment zbog ograničenja zone oštećenja počinje se postepeno približavati izoliniji, a T talas postaje negativna simetrična "koronarna" zbog formiranja zone transmuralne ishemije oko područja oštećenja.
3) Subakutna faza traje do 3 mjeseca, povremeno i duže. Zona oštećenja nestaje zbog prelaska u zonu ishemije (dakle, ST segment se približava izoliniji), područje nekroze se stabilizira(tako otprilike prava veličina infarkta se ocjenjuju u ovoj fazi). U prvoj polovini subakutnog stadijuma, zbog širenja ishemijske zone, negativan T talas se širi i raste u amplitudi do gigantske. U drugoj polovini, zona ishemije postupno nestaje, što je praćeno normalizacijom T vala (njegova amplituda se smanjuje, ima tendenciju da postane pozitivna). Posebno je uočljiva dinamika promjena T vala na periferiji ishemijske zone.
Ako se elevacija ST segmenta ne vrati u normalu 3 sedmice nakon infarkta, preporučljivo je učiniti ehokardiografija (EchoCG) isključiti aneurizme srca(sakularna ekspanzija zida sa sporim protokom krvi).
4) Cicatricial stage infarkt miokarda. Ovo je posljednja faza, u kojoj se formira snažno tkivo na mjestu nekroze. ožiljak vezivnog tkiva. Nije uzbuđen i ne skuplja se, pa se na EKG-u pojavljuje u obliku Q. Kako ožiljak, kao i svaki ožiljak, ostaje do kraja života, cicatricijalni stadijum srčanog udara traje do posljednje kontrakcije srca.
Faze infarkta miokarda.
Koja vrsta EKG promjene su u cicatricijalnoj fazi? Područje ožiljka (a time i Q talas) može donekle smanjiti zahvaljujući:
- kontrakcije ( pečati) ožiljno tkivo, koji spaja netaknuta područja miokarda;
- kompenzatorna hipertrofija(povećavaju) susjedna područja zdravog miokarda.
U cicatricijskom stadiju nema zona oštećenja i ishemije, tako da je ST segment na izoliniji, a T talas može biti gore, dole ili spljošten. Međutim, u nekim slučajevima, u cicatricial fazi, još uvijek se bilježi mali negativni T val, što je povezano sa konstantom iritacija susednog zdravog miokarda ožiljnim tkivom. U takvim slučajevima amplituda T talasa ne bi trebalo da prelazi 5 mm i ne bi trebalo da bude duži od polovine Q ili R talasa u istoj elektrodi.
Radi lakšeg pamćenja, trajanje svih faza poštuje pravilo tri i povećava se postepeno:
- do 30 minuta (faza ishemije),
- do 3 dana (akutna faza),
- do 3 sedmice (akutna faza),
- do 3 mjeseca (subakutna faza),
- ostatak života (cicatricialna faza).
Općenito, postoje i druge klasifikacije faza srčanog udara.
Diferencijalna dijagnoza srčanog udara na EKG-u
Na trećoj godini studija patološka anatomija i fiziologija svaki student medicine mora naučiti da se sve reakcije tijela na isti učinak u različitim tkivima na mikroskopskom nivou odvijaju isti tip. Skupovi ovih složenih sekvencijalnih reakcija nazivaju se tipični patološki procesi. Evo glavnih: upala, groznica, hipoksija, rast tumora, distrofija itd. Uz bilo kakvu nekrozu, razvija se upala, što rezultira stvaranjem vezivnog tkiva. Kao što sam gore naveo, reč srčani udar došao iz lat. infarcio - punjenje, što je posljedica razvoja upale, edema, migracije krvnih stanica u zahvaćeni organ i, posljedično, njegovog pečat. Na mikroskopskom nivou, upala se javlja na isti način bilo gdje u tijelu. Iz ovog razloga EKG promjene nalik infarktu takođe postoje sa srčanim povredama i tumorima srca(metastaze u srcu).
Nije svaki "sumnjiv" T talas, ST segment koji je odstupio od izoline ili se iznenada pojavio Q talas zbog srčanog udara.
Normalna amplituda T talas kreće se od 1/10 do 1/8 amplitude R talasa. Visok pozitivni simetrični "koronarni" T talas se javlja ne samo kod ishemije, već i kod hiperkalijemija, povećan tonus vagusa, perikarditis(vidi EKG ispod) itd.
(A - normalno, B-E - sa povećanom hiperkalemijom).
T talasi takođe mogu izgledati abnormalno kada hormonalni poremećaji(hipertireoza, klimakterijska distrofija miokarda) i sa promjenama u kompleksu QRS(na primjer, sa blokadama snopa Njegovog snopa). I to nisu svi razlozi.
Karakteristike ST segmenta i T talasa
kod raznih patoloških stanja.
ST segment možda podignuti iznad konture ne samo kod ozljede ili infarkta miokarda, već i kod:
- aneurizma srca,
- PE (plućna embolija),
- Prinzmetalova angina,
- akutni pankreatitis,
- perikarditis,
- koronarna angiografija,
- sekundarno - s blokadom snopa Hisovog snopa, ventrikularnom hipertrofijom, sindromom rane ventrikularne repolarizacije itd.
EKG opcija za PE: McGene-White sindrom
(duboki S talas u odvodu I, dubok Q i negativan T talas u odvodu III).
depresija ST segmenta uzrokovati ne samo srčani udar ili oštećenje miokarda, već i druge uzroke:
- miokarditis, toksično oštećenje miokarda,
- uzimanje srčanih glikozida, hlorpromazina,
- posttahikardijski sindrom,
- hipokalijemija,
- refleksni uzroci - akutni pankreatitis, holecistitis, čir na želucu, hijatalna hernija itd.,
- šok, teška anemija, akutna respiratorna insuficijencija,
- akutni poremećaji cerebralne cirkulacije,
- epilepsija, psihoze, tumori i upale u mozgu,
- gladi ili prejedanja
- trovanje ugljen monoksidom,
- sekundarno - sa blokadom snopa Hisovog snopa, ventrikularnom hipertrofijom itd.
Q talas najspecifičnije za infarkt miokarda, ali može i privremeno se pojavljuju i nestaju u sljedećim slučajevima:
- cerebralni infarkt (posebno subarahnoidna krvarenja),
- akutni pankreatitis,
- koronarna angiografija,
- uremija (završna faza akutnog i kroničnog zatajenja bubrega),
- hiperkalijemija,
- miokarditis, itd.
Kao što sam gore napomenuo, postoje infarkti bez Q talasa na EKG. Na primjer:
- kada subendokardijalni infarkt kada tanak sloj miokarda u blizini endokarda lijeve komore umre. Zbog brzog prolaska ekscitacije u ovoj zoni Q talas nema vremena da se formira. Na EKG-u smanjena visina R talasa(zbog gubitka ekscitacije dijela miokarda) i ST segment se spušta ispod izolinije sa ispupčenjem prema dolje.
- intramuralni infarkt miokard (unutar zida) - nalazi se u debljini zida miokarda i ne dopire do endokarda ili epikarda. Ekscitacija zaobilazi zonu infarkta sa obe strane, pa stoga nema Q talasa. Ali oko zone infarkta se formira transmuralna ishemija, koji se na EKG-u manifestuje kao negativan simetrični "koronarni" T talas. Tako se intramuralni infarkt miokarda može dijagnostikovati pojavom negativni simetrični T val.
To se takođe mora imati na umu EKG je samo jedna od metoda istraživanja prilikom postavljanja dijagnoze, iako veoma važna metoda. U rijetkim slučajevima (sa atipičnom lokalizacijom zone nekroze) infarkt miokarda je moguć čak i uz normalan EKG! U nastavku ću se zadržati na tome.
Kako se srčani udari razlikuju od drugih patologija na EKG-u?
By 2 glavne karakteristike.
1) karakteristična EKG dinamika. Ako EKG pokaže promjene oblika, veličine i lokacije zuba i segmenata tipične za srčani udar tokom vremena, moguće je sa visokim stepenom pouzdanosti govoriti o infarktu miokarda. Na infarktnim odeljenjima bolnica EKG se radi svakodnevno. Da bismo lakše procijenili dinamiku srčanog udara na EKG-u (što je najviše izražen na periferiji zahvaćenog područja), preporučuje se primjena oznake za postavljanje grudnih elektroda tako da su naknadni bolnički EKG-i potpuno identični u grudnim odvodima.
Iz ovoga slijedi važan zaključak: ako je pacijent u prošlosti imao patološke promjene na kardiogramu, preporučljivo je imati “kontrolnu” kopiju EKG-a kod kuće kako bi ljekar hitne pomoći mogao uporediti svježi EKG sa starim i izvući zaključak o starosti uočenih promjena. Ako je pacijent ranije imao infarkt miokarda, ova preporuka postaje gvozdeno pravilo. Svaki pacijent sa prethodnim srčanim udarom treba da dobije kontrolni EKG pri otpustu i da ga zadrži tamo gde živi. Ponesite ga sa sobom na duga putovanja.
2) prisustvo reciprociteta. Recipročne promjene su "Ogledalo" (u odnosu na izoliniju) EKG promjene na suprotnom zidu leva komora. Ovdje je važno uzeti u obzir smjer elektrode na EKG-u. Središte srca (sredina interventrikularnog septuma) uzima se kao "nula" elektrode, stoga jedan zid srčane šupljine leži u pozitivnom smjeru, a suprotni zid leži u negativnom smjeru.
Princip je ovaj:
- za Q talas, recipročna promena će biti Uvećanje R talasa, i obrnuto.
- ako je ST segment pomaknut iznad izolinije, tada će biti recipročna promjena ST pomak ispod izolinije, i obrnuto.
- za visoko pozitivan "koronarni" T talas, recipročna promena bi bila negativni T val, i obrnuto.
.
Direktno znaci su vidljivi u II, III i aVF odvodima, recipročan- u V1-V4.
Recipročne promjene EKG-a u nekim situacijama su jedine za koje se može posumnjati na srčani udar. Na primjer, sa stražnjim bazalnim (posteriornim) infarktom miokarda, direktni znaci srčanog udara mogu se zabilježiti samo u olovu D (dorsalis) od Sky[čitaj e] i u dodatnim grudnim vodovima V7-V9, koji nisu uključeni u standard 12 i izvode se samo na zahtjev.
Pribor za grudi V7-V9.
Konkordancija EKG elementi - jednosmjernost u odnosu na izoliniju istih EKG zuba u različitim odvodima (tj. ST segment i T talas su usmjereni u istom smjeru u istom odvodu). Javlja se kod perikarditisa.
Suprotan koncept nesklad(raznolikost). Obično se podrazumeva nesklad ST segmenta i T talasa u odnosu na R talas (ST devijara na jednu stranu, T na drugu). Karakteristična je za potpune blokade Hisovog snopa.
EKG na početku akutnog perikarditisa:
nema Q talasa i recipročnih promena, karakteristika
konkordantne promene ST segmenta i T talasa.
Mnogo je teže utvrditi prisustvo srčanog udara, ako postoji poremećaj intraventrikularne provodljivosti(blok grane snopa), koji sam po sebi neprepoznatljivo mijenja značajan dio EKG-a od ventrikularnog QRS kompleksa do T talasa.
Vrste srčanih udara
Prije par decenija dijelili su transmuralni infarkti(ventrikularni kompleks tipa QS) i netransmuralni makrofokalni infarkti(tip QR), ali je ubrzo postalo jasno da to ne daje ništa u pogledu prognoze i mogućih komplikacija. Iz tog razloga, srčani udari se trenutno jednostavno dijele na Q-srčani udari(Q-talas miokarda) i ne-Q infarkti(infarkt miokarda bez Q zuba).
Lokalizacija infarkta miokarda
EKG izvještaj mora naznačiti zoni infarkta(na primjer: anterolateralni, stražnji, inferiorni). Da biste to učinili, morate znati u kojim odvodima se pojavljuju EKG znakovi različitih lokalizacija srčanog udara.
Evo nekoliko gotovih šema:
Dijagnoza infarkta miokarda po lokalizaciji.
Lokalna dijagnoza infarkta miokarda
(visina- dizanje, sa engleskog. nadmorska visina; depresija- smanjenje, sa engleskog. depresija)
Konačno
Ako ništa ne razumete iz napisanog, ne brinite. Infarkt miokarda i općenito EKG promjene kod koronarne arterijske bolesti - najteža tema iz elektrokardiografije za studente medicinska škola. Na Medicinskom fakultetu EKG počinje da se izučava od treće godine propedeutike unutrašnjih bolesti i studiraju još 3 godine prije dobijanja diplome, ali malo koji od diplomaca može se pohvaliti stabilnim znanjem o ovoj temi. Imala sam prijateljicu koja je (kako se kasnije ispostavilo) posle pete godine bila specijalno raspoređena na akušersko-ginekološko odeljenje kako bi se što manje sastajala sa EKG trakama koje su joj bile nerazumljive.
Ako želite manje-više razumjeti EKG, morat ćete potrošiti mnogo desetina sati za pažljivo čitanje nastavna sredstva i pogledajte stotine EKG traka. A kada možete nacrtati EKG iz sjećanja na bilo koji srčani udar ili poremećaj ritma, čestitajte sebi - blizu ste cilja.
Elektrokardiografija (EKG) je široko korištena metoda za dijagnosticiranje kardiovaskularnih bolesti. Prilikom pregleda se bilježi razlika u električnim potencijalima koji se javljaju u ćelijama srca tokom njegovog rada.
Kod infarkta miokarda na EKG-u se pojavljuje niz karakterističnih znakova koji se mogu koristiti za sugeriranje vremena početka bolesti, veličine i lokalizacije lezije. Ovo znanje omogućava pravovremenu dijagnozu i liječenje.
- I, II, III - standardni bipolarni od udova;
- aVR, aVL, aVF - ojačani unipolarni udovi;
- V1, V2, V3, V4, V5, V6 - šest unipolarnih sanduka.
- 1. Akutni - period od nekoliko sati do dvije sedmice nakon srčanog udara.
- 2. Subakutna - period do 1,5-2 mjeseca od početka bolesti.
- 3. Cicatricial - faza u kojoj se oštećeno mišićno tkivo zamjenjuje vezivnim tkivom.
Pokazi sve
Kardiogram je normalan
EKG odražava potencijalnu razliku koja se javlja kada su dijelovi srca uzbuđeni tokom njegove kontrakcije. Registracija impulsa vrši se pomoću elektroda instaliranih na različitim dijelovima tijela. Postoje određeni odvodi koji se međusobno razlikuju u oblastima iz kojih se vrši mjerenje.
grudni vodovi
Obično se kardiogram radi u 12 odvoda:
U nekim situacijama se koriste dodatni vodovi - V7, V8, V9. U projekciji svake pozitivne elektrode nalazi se određeni dio mišićnog zida srca. Promjenom EKG-a u bilo kojem odvodu može se pretpostaviti u kojem od odjela organa se nalazi žarište oštećenja.

EKG je normalan, talasi, intervali i segmenti
Kada se srčani mišić (miokard) opusti, na kardiogramu se fiksira ravna linija - izolina. Prolaz ekscitacije odražava se na traci u obliku zubaca koji formiraju segmente i komplekse. Ako se zub nalazi iznad izolinije, smatra se pozitivnim, ako je ispod - negativnim. Udaljenost između njih naziva se interval.
P talas odražava proces kontrakcije desne i lijeve pretkomore, QRS kompleks registruje porast i pad ekscitacije u komorama. RS-T segment i T talas pokazuju kako se odvija relaksacija miokarda.

EKG za infarkt miokarda
Infarkt miokarda je bolest kod koje dolazi do odumiranja (nekroze) dijela mišićnog tkiva srca. Razlog za njegovu pojavu je akutno kršenje protoka krvi u žilama koje hrane miokard. Razvoju nekroze prethode reverzibilne promjene - ishemija i ishemijsko oštećenje. Znaci karakteristični za ova stanja mogu se zabilježiti na EKG-u na početku bolesti.

EKG fragment sa elevacijom ST segmenta, koronarni T
Kod ishemije, struktura i oblik T talasa, pozicija RS-T segmenta se mijenja na kardiogramu. Proces obnavljanja početnog potencijala u ćelijama ventrikula u slučaju kršenja njihove prehrane teče sporije. U tom smislu, T talas postaje viši i širi. Zove se "koronarni T". Moguće je registrirati negativan T u prsnim odvodima, ovisno o dubini i lokaciji lezije srčanog mišića.
Produženi nedostatak protoka krvi u miokardu dovodi do njegovog ishemijskog oštećenja. Na EKG-u se to odražava u obliku pomaka u RS-T segmentu, koji je normalno na izoliniji. Uz različite lokalizacije i volumene patološkog procesa, on će se ili povećati ili smanjiti.
Infarkt srčanog mišića razvija se u zidovima komora. Ako nekroza zahvaća veliku površinu miokarda, govore o velikoj žarišnoj leziji. U prisustvu mnogo malih žarišta - o malim žarištima. Pogoršanje indikatora prilikom dešifriranja kardiograma otkrit će se u elektrodama čija se pozitivna elektroda nalazi iznad mjesta smrti stanice. Zrcalno-recipročne promjene se često bilježe u suprotnim odvodima.

Veliki fokalni infarkt
Mrtvo područje miokarda nije smanjeno. U odvodima fiksiranim preko područja nekroze otkrivaju se promjene u QRS kompleksu - povećanje Q vala i smanjenje R vala. Ovisno o lokaciji lezije, one će se snimati u različitim odvodima.
Velikofokalni proces može pokriti cijelu debljinu miokarda ili njegov dio koji se nalazi ispod epikarda ili endokarda. Potpuna šteta se naziva transmuralna. Njegov glavni znak je pojava QS kompleksa i odsustvo R talasa. Kod parcijalne nekroze mišićnog zida otkriva se patološki Q i nizak R. Trajanje Q prelazi 0,03 sekunde, a njegova amplituda postaje veća od 1/ 4 R talasa.
Kod srčanog udara uočavaju se tri patološka procesa odjednom, koji postoje istovremeno - ishemija, ishemijsko oštećenje i nekroza. Vremenom se zona infarkta širi zbog odumiranja ćelija koje su bile u stanju ishemijskog oštećenja. Kada se protok krvi obnovi, područje ishemije se smanjuje.
Promjene zabilježene na EKG filmu zavise od vremena razvoja infarkta. Faze:

Akutna faza

EKG promjene kod infarkta miokarda po fazama
15-30 minuta nakon početka srčanog udara, u miokardu se otkriva zona subendokardne ishemije - kršenje opskrbe krvlju mišićnih vlakana ispod endokarda. Na EKG-u se pojavljuju visoki koronarni T. Postoji pomak RS-T segmenta ispod izolinije. Ove početne manifestacije bolesti rijetko se bilježe, u pravilu pacijenti još ne traže liječničku pomoć.
Nekoliko sati kasnije, oštećenje dolazi do epikarda, RS-T segment se pomiče prema gore od izoline i spaja se sa T, formirajući blagu krivinu. Nadalje, u odjelima koji se nalaze ispod endokarda pojavljuje se žarište nekroze, koje se brzo povećava u veličini. Počinje da se formira patološki Q. Kako se zona infarkta širi, Q se produbljuje i produžava, RS-T se spušta do izolinije, a T talas postaje negativan.
Subakutna faza
Područje nekroze se stabilizira, područje ishemijskog oštećenja se smanjuje zbog odumiranja nekih stanica i obnavljanja protoka krvi u drugima. Kardiogram pokazuje znakove infarkta i ishemije - patološki Q ili QS, negativan T. RS-T se nalazi na izolini. Postupno se ishemijska zona smanjuje i amplituda T se smanjuje, izglađuje se ili postaje pozitivna.
Cicatricial stage
Vezivno tkivo koje je zamijenilo mrtvo mišićno tkivo ne učestvuje u ekscitaciji. Elektrode koje se nalaze iznad ožiljka fiksiraju Q talas ili QS kompleks. U ovom obliku, EKG se čuva dugi niz godina ili cijeli život pacijenta. RS-T je na izoliniji, T je izglađen ili blago pozitivan. Negativni T-talasi se takođe često primećuju preko zamenjenog područja.
Mali fokalni infarkt

Znakovi srčanog udara na različitim dubinama oštećenja miokarda
Mala područja oštećenja srčanog mišića ne ometaju proces ekscitacije. Patološki Q i QS kompleksi neće se odrediti na kardiogramu.
Kod infarkta malih žarišta, promjene na EKG filmu su posljedica ishemije i ishemijskog oštećenja miokarda. Otkriva se smanjenje ili povećanje RS-T segmenta, negativni T talasi se snimaju u odvodima koji se nalaze pored nekroze. Dvofazni T talasi sa izraženom negativnom komponentom često su fiksni. Odumiranjem mišićnih ćelija koje se nalaze u zadnjem zidu moguće su samo recipročne promene - koronarni T u V1-V3. Elektrode V7-V9, na kojima se projektuje ovo područje, nisu uključene u dijagnostički standard.
Široko rasprostranjena nekroza prednje lijeve komore se vidi u svim grudnim odvodima, I i aVL. Recipročne promjene - smanjenje RS-T i visok pozitivan T, zabilježene su u aVF i III.
Gornji dijelovi prednjeg i bočnog zida su izvan snimljenih elektroda. U ovom slučaju je dijagnoza teška, znaci bolesti se nalaze u I i aVL ili samo u aVL.
Oštećenje zadnjeg zida
Stražnju dijafragmatiku, odnosno infarkt donjeg zida lijeve komore, dijagnosticira se III, aVF i II odvodima. Recipročni znakovi - mogući u I, aVL, V1-V3.
Stražnja bazalna nekroza je rjeđa. Ishemijske promjene se fiksiraju primjenom dodatnih elektroda V7-V9 sa stražnje strane. Pretpostavka o srčanom udaru ove lokalizacije može se napraviti u prisustvu zrcalnih manifestacija u V1-V3 - visoka T, povećanje amplitude R talasa.
Zadnja ventrikularna lezija se vidi u odvodima V5, V6, II, III i aVF. U V1-V3 su mogući recipročni znakovi. Sa uobičajenim procesom, promene utiču na III, aVF, II, V5, V6, V7 -V9.
Elektrokardiografija (EKG) igra važnu ulogu u dijagnostici infarkta miokarda. Metodologija je jednostavna i informativna. Savremeni prenosivi uređaji omogućavaju vam da napravite EKG kod kuće, u fabričkom domu zdravlja. A u medicinskim ustanovama pojavila se višekanalna tehnika koja provodi studiju za nekoliko minuta, pomaže u dekodiranju.
EKG kod infarkta miokarda služi kao neosporan mjerodavan dokaz za ljekara. Promjene slične infarktu su moguće i javljaju se kod akutnog pankreatitisa, holecistitisa, ali je u takvim slučajevima bolje pogriješiti i započeti liječenje.
Priroda EKG-a, koji odražava potencijalnu razliku između zdravog i zahvaćenog tkiva, varira u zavisnosti od toka patološkog procesa u tkivima. Stoga su važni rezultati ponovljenih studija.
Za dešifriranje EKG-a potrebno je uzeti u obzir mnoge parametre.
Koje informacije sadrži EKG tehnika?
Prije 100 godina razvijena je metoda za snimanje električnih promjena u srčanom mišiću. Elektrokardiografija je metoda koja vam omogućava da snimite akcione struje koje se javljaju u srcu koji kuca. U njihovom nedostatku, igla galvanometra ispisuje pravu liniju (izolinu), a u različitim fazama ekscitacije ćelija miokarda pojavljuju se karakteristični zubi sa smjerom prema gore ili prema dolje. Procesi koji se odvijaju u srčanom tkivu nazivaju se depolarizacija i repolarizacija.
On će vam reći više o mehanizmima kontrakcije, promjenama u depolarizaciji i repolarizaciji.
EKG se snima u tri standardne elektrode, tri pojačane odvoda i šest grudnih odvoda. Ako je potrebno, dodaju se posebne elektrode za proučavanje stražnjih dijelova srca. Svaka elektroda je fiksirana svojom linijom i koristi se u dijagnostici oštećenja srca. U kompleksnom EKG-u postoji 12 grafičkih slika, od kojih se svaka mora proučiti.
Ukupno se na EKG-u razlikuje 5 zuba (P, Q, R, S, T), retko se pojavljuje dodatni U. Normalno su usmereni u svom pravcu, imaju širinu, visinu i dubinu. Postoje razmaci između zuba, koji se takođe mere. Osim toga, fiksno je odstupanje intervala od izolinije (gore ili dolje).
Svaki od zuba odražava funkcionalnost određenog dijela srčanog mišića. Uzima se u obzir odnos između pojedinih zuba po visini i dubini, smjeru. Dobivene informacije nam omogućavaju da utvrdimo razlike između normalnog funkcionisanja miokarda i izmijenjenog EKG-a kod raznih bolesti.
Karakteristike EKG-a kod infarkta miokarda omogućavaju identifikaciju i registraciju znakova bolesti koji su važni za dijagnozu i kasniju terapiju.
Šta ukazuje na period i trajanje bolesti
Akutni infarkt u tipičnom toku prolazi kroz 3 perioda razvoja. Svaki od njih ima svoje manifestacije na EKG-u.

1 i 2 - označavaju akutni period, sa 3 formira se zona nekroze, zatim se pokazuje postupno stvaranje ožiljaka, 9 - potpuni oporavak, 10 - ostaje ožiljak
Rani period - prvih 7 dana, podijeljen je u sljedeće faze:
- stadij ishemije (obično prva 2 sata) - visoki T talas se pojavljuje iznad fokusa;
- stadijum oštećenja (od dana do tri) - ST interval raste, a T val se spušta, važno je da su te promjene reverzibilne, uz pomoć liječenja još uvijek je moguće zaustaviti oštećenje miokarda;
- formiranje nekroze - pojavljuje se prošireni i duboki Q val, R je značajno smanjen. Žarište nekroze je okruženo zonom oštećenja i ishemije. Koliko su velike ukazuje na distribuciju promjena u različitim vodovima. Zbog oštećenja, srčani udar se može povećati. Stoga je tretman usmjeren na pomoć stanicama u ovim područjima.
Istovremeno se javljaju različiti poremećaji ritma, pa se očekuje da EKG otkrije prve simptome aritmije.
Subakutna - od 10 dana do mjesec dana, EKG se postupno vraća u normalu, ST interval pada na izolinu (liječnici službe za funkcionalnu dijagnostiku kažu "sjedne"), a na mjestu nekroze formiraju se znaci ožiljka:
- Q se smanjuje, može potpuno nestati;
- R raste na prethodni nivo;
- ostaje samo negativan T.
Period nastanka ožiljaka je od mjesec dana ili više.
Dakle, po prirodi EKG-a, liječnik može odrediti trajanje početka bolesti. Neki autori odvojeno razlikuju nastanak kardioskleroze na mjestu prethodnog infarkta.
Kako se određuje lokacija srčanog udara?
U većini slučajeva ishemije, infarkt se nalazi u miokardu lijeve klijetke, desna lokalizacija je mnogo rjeđa. Odredite oštećenja na prednjoj, bočnoj i stražnjoj površini. Oni se ogledaju u različitim EKG odvodima:
- kod prednjeg infarkta svi karakteristični znaci se pojavljuju u grudnim odvodima V1, V2, V3, standard 1 i 2, u pojačanom AVL;
- infarkt lateralnog zida je rijedak u izolaciji, često se širi sa prednjeg ili stražnjeg zida lijeve komore, karakteriziraju ga promjene na odvodima V3, V4, V5, u kombinaciji sa 1 i 2 standardnom i pojačanom AVL;
- stražnji infarkt se dijeli na: donji (dijafragmatični) - patološke promjene se nalaze u pojačanom AVF odvodu, drugom i trećem standardnom; gornji (bazalni) - manifestuje se povećanjem R talasa u odvodima lijevo od grudne kosti, V1, V2, V3, Q talas je rijedak.
Infarkt desne komore i atrija su vrlo rijetki, obično su "pokriveni" simptomima oštećenja lijevog srca.

Koristi se 4-kanalni uređaj koji sam izračunava frekvenciju ritma
Da li je moguće saznati koliko je opsežna zona oštećenja srca
Prevalencija srčanog udara se procjenjuje identifikacijom promjena u elektrodama:
- infarkt malog žarišta se manifestira samo negativnim "koronarnim" T i pomakom u ST intervalu, ne opaža se patologija R i Q;
- široko rasprostranjeni infarkt uzrokuje promjene u svim odvodima.
Dijagnoza dubine nekroze miokarda
U zavisnosti od dubine prodiranja nekroze, razlikuju se:
- subepikardijalna lokalizacija - zahvaćeno područje se nalazi ispod vanjskog sloja srca;
- subendokardijalni - nekroza je lokalizirana u blizini unutrašnjeg sloja;
- transmuralni infarkt - zahvaća cijelu debljinu miokarda.
Prilikom dešifriranja EKG-a, liječnik mora navesti procijenjenu dubinu lezije.
Poteškoće EKG dijagnostike
Na položaj zubaca i intervala utiču različiti faktori:
- punoća pacijenta mijenja električni položaj srca;
- cicatricialne promjene nakon prethodnog srčanog udara ne dopuštaju otkrivanje novih;
- kršenje vodljivosti u obliku potpune blokade duž lijeve noge Hisovog snopa onemogućuje dijagnosticiranje ishemije;
- "Zamrznuti" EKG na pozadini aneurizme srca u razvoju ne pokazuje novu dinamiku.
Savremene tehničke mogućnosti novih EKG uređaja omogućavaju pojednostavljenje kalkulacija lekara (oni se rade automatski). Holter monitoring omogućava kontinuirano snimanje tokom dana. Praćenje srca na odjelu sa zvučnim alarmom omogućava vam da brzo reagirate na promjene u otkucaju srca.
Dijagnozu postavlja liječnik, uzimajući u obzir kliničke simptome. EKG je pomoćna metoda koja može postati glavna u odlučujućim situacijama.
