Zaključek dekodiranja kardiograma. Dešifriranje EKG, norma kazalcev
EKG (elektrokardiografija ali preprosto kardiogram) je glavna metoda za preučevanje srčne aktivnosti. Metoda je tako preprosta, priročna in hkrati informativna, da se uporablja povsod. Poleg tega je EKG popolnoma varen in zanj ni kontraindikacij.
Zato se uporablja ne le za diagnosticiranje bolezni srca in ožilja, ampak tudi kot preventiva med načrtovanimi zdravniškimi pregledi, pred športnimi tekmovanji. Poleg tega se posname EKG, da se ugotovi primernost za določene poklice, povezane s težkimi fizičnimi napori.
Naše srce se krči pod vplivom impulzov, ki prehajajo skozi prevodni sistem srca. Vsak impulz predstavlja električni tok. Ta tok izvira iz mesta generiranja impulza v sinusnem vozlu, nato pa gre v atrije in ventrikle. Pod vplivom impulza pride do krčenja (sistole) in sprostitve (diastole) atrijev in prekatov.
Poleg tega se sistole in diastole pojavljajo v strogem zaporedju - najprej v atriju (v desnem atriju malo prej), nato pa v prekatih. Le tako je zagotovljena normalna hemodinamika (krvni obtok) s popolno oskrbo organov in tkiv s krvjo.
Električni tokovi v prevodnem sistemu srca ustvarjajo okoli sebe električno in magnetno polje. Ena od značilnosti tega polja je električni potencial. Z nenormalnimi kontrakcijami in neustrezno hemodinamiko se bo velikost potencialov razlikovala od potencialov, značilnih za srčne kontrakcije zdravega srca. Vsekakor so tako v normi kot pri patologiji električni potenciali zanemarljivi.
Tkiva pa imajo električno prevodnost, zato se električno polje utripajočega srca širi po celem telesu, potenciale pa lahko posnamemo na površini telesa. Vse, kar je za to potrebno, je zelo občutljiv aparat, opremljen s senzorji ali elektrodami. Če s to napravo, imenovano elektrokardiograf, registrirate električne potenciale, ki ustrezajo impulzom prevodnega sistema, potem je mogoče oceniti delo srca in diagnosticirati kršitve njegovega dela.
Ta ideja je bila osnova ustreznega koncepta, ki ga je razvil nizozemski fiziolog Einthoven. Konec XIX stoletja. ta znanstvenik je oblikoval osnovna načela EKG in ustvaril prvi kardiograf. V poenostavljeni obliki je elektrokardiograf sestavljen iz elektrod, galvanometra, ojačevalnega sistema, odvodnih stikal in snemalne naprave. Električne potenciale zaznavajo elektrode, ki so nameščene na različnih delih telesa. Izbira dodelitve se izvede s stikalom naprave.
Ker so električni potenciali zanemarljivi, se najprej ojačajo in nato dovajajo v galvanometer, od tam pa v snemalno napravo. Ta naprava je snemalnik črnila in papirni trak. Že na začetku 20. stol. Einthoven je prvi uporabil EKG v diagnostične namene, za kar je prejel Nobelovo nagrado.
EKG Einthoven trikotnik
Po Einthovnovi teoriji se človeško srce, ki se nahaja v prsnem košu s premikom v levo, nahaja v središču nekakšnega trikotnika. Oglišča tega trikotnika, ki se imenuje Einthovnov trikotnik, tvorijo trije udi - desna roka, leva roka in levo stopalo. Einthoven je predlagal registracijo potencialne razlike med elektrodama, ki sta nameščena na udih.
Razlika potenciala se določi v treh vodih, ki se imenujejo standardni in označeni z rimskimi številkami. Ti vodi so stranice Einthovnovega trikotnika. V tem primeru je ista elektroda lahko aktivna, pozitivna (+) ali negativna (-), odvisno od odvoda, v katerem je posnet EKG:
- Leva roka (+) - desna roka (-)
- Desna roka (-) - leva noga (+)
- Leva roka (-) - leva noga (+)
riž. 1. Einthovnov trikotnik.
Malo kasneje je bilo predlagano snemanje okrepljenih unipolarnih odvodov iz okončin - oglišč Eithovenovega trikotnika. Te izboljšane elektrode so označene z angleško okrajšavo aV (augmented Voltage - Enhanced Potential).
aVL (levo) - leva roka;
aVR (desno) - desna roka;
aVF (stopalo) - leva noga.
Pri ojačanih unipolarnih odvodih se določi potencialna razlika med krakom, na katerem je nameščena aktivna elektroda, in povprečnim potencialom drugih dveh krakov.
Sredi XX stoletja. EKG je dopolnil Wilson, ki je poleg standardnih in unipolarnih odvodov predlagal snemanje električne aktivnosti srca iz unipolarnih prsnih odvodov. Ti odvodi so označeni s črko V. V študiji EKG se uporablja šest unipolarnih odvodov, ki se nahajajo na sprednji površini prsnega koša.
Ker srčna patologija praviloma prizadene levi prekat srca, se večina prsnih odvodov V nahaja v levi polovici prsnega koša.

riž. 2.
V 1 - četrti medrebrni prostor na desnem robu prsnice;
V 2 - četrti medrebrni prostor na levem robu prsnice;
V 3 - sredina med V 1 in V 2;
V 4 - peti medrebrni prostor vzdolž srednjeklavikularne črte;
V 5 - vodoravno vzdolž sprednje aksilarne črte na ravni V 4;
V 6 - vodoravno vzdolž midaksilarne črte na ravni V 4.
Teh 12 odvodov (3 standardni + 3 unipolarni udi + 6 prsnih) je obveznih. Posnamejo se in ocenijo v vseh primerih EKG za diagnostične ali profilaktične namene.
Poleg tega obstajajo številni dodatni vodi. Zabeleženi so redko in za določene indikacije, na primer, ko je treba razjasniti lokalizacijo miokardnega infarkta, diagnosticirati hipertrofijo desnega prekata, ušesa itd. Dodatni EKG vodi vključujejo prsni koš:
V 7 - na ravni V 4 -V 6 vzdolž zadnje aksilarne črte;
V 8 - na ravni V 4 -V 6 vzdolž lopatične črte;
V 9 - na ravni V 4 -V 6 vzdolž paravertebralne (paravertebralne) črte.
V redkih primerih se lahko za diagnosticiranje sprememb v zgornjih delih srca prsne elektrode namestijo 1-2 medrebrna prostora višje kot običajno. V tem primeru sta označena V 1 , V 2 , kjer zgornji indeks odraža, nad koliko medrebrnimi prostori se nahaja elektroda.
Včasih se za diagnosticiranje sprememb v desnih delih srca prsne elektrode namestijo na desno polovico prsnega koša na točke, ki so simetrične tistim pri standardni metodi snemanja prsnih odvodov v levi polovici prsnega koša. Pri označevanju takih vodnikov se uporablja črka R, kar pomeni desno, desno - B 3 R, B 4 R.
Kardiologi se včasih zatečejo k bipolarnim elektrodom, ki jih je nekoč predlagal nemški znanstvenik Neb. Princip registracije odvodov v Sky je približno enak kot pri registraciji standardnih odvodov I, II, III. Da bi oblikovali trikotnik, se elektrode ne namestijo na okončine, temveč na prsni koš.
Elektroda z desne roke je nameščena v drugem medrebrnem prostoru na desnem robu prsnice, z leve roke - vzdolž posteriorne aksilarne črte na ravni srčne lopatice in z leve noge - neposredno na projekcijsko točko srčne lopatice, ki ustreza V 4 . Med temi točkami so zabeleženi trije vodi, ki so označeni z latiničnimi črkami D, A, I:
D (dorsalis) - posteriorni odvod, ustreza standardnemu odvodu I, podoben V 7 ;
A (anterior) - sprednji odvod, ustreza standardnemu odvodu II, podoben V 5 ;
I (spodnji) - spodnji odvod, ustreza standardnemu odvodu III, podoben je V 2 .
Za diagnostiko posteriornih bazalnih oblik infarkta snemamo Slopakove odvode, ki jih označujemo s črko S. Pri registraciji Slopakovih odvodov namestimo elektrodo na levi roki vzdolž leve posteriorne aksilarne črte v višini apeksnega utripa in elektroda z desne roke se izmenično premika na štiri točke:
S 1 - na levem robu prsnice;
S 2 - vzdolž srednjeklavikularne črte;
S 3 - na sredini med C 2 in C 4;
S 4 - vzdolž sprednje aksilarne črte.
V redkih primerih se za diagnostiko EKG uporablja prekordialno kartiranje, ko je na levi anterolateralni površini prsnega koša nameščenih 35 elektrod v 5 vrstah po 7 v vsaki. Včasih so elektrode nameščene v nadželodčni regiji, pomaknjene v požiralnik na razdalji 30-50 cm od sekalcev in celo vstavljene v votlino srčnih votlin, ko jo sondiramo skozi velike žile. Toda vse te posebne metode snemanja EKG se izvajajo samo v specializiranih centrih s potrebno opremo in usposobljenimi zdravniki.
EKG tehnika
Načrtovano se snemanje EKG izvaja v specializirani sobi, opremljeni z elektrokardiografom. V nekaterih sodobnih kardiografih se namesto običajnega črnilnega zapisovalnika uporablja termični tiskalni mehanizem, ki s pomočjo toplote zažge krivuljo kardiograma na papir. Toda v tem primeru je za kardiogram potreben poseben papir ali termo papir. Za jasnost in udobje izračuna parametrov EKG v kardiografih se uporablja grafični papir.
V kardiografih najnovejših modifikacij je EKG prikazan na zaslonu monitorja, dešifriran s priloženo programsko opremo in ne samo natisnjen na papirju, temveč tudi shranjen na digitalnem mediju (disk, bliskovni pogon). Kljub vsem tem izboljšavam se načelo naprave kardiografa za snemanje EKG ni bistveno spremenilo od časa, ko ga je razvil Einthoven.
Večina sodobnih elektrokardiografov je večkanalnih. Za razliko od tradicionalnih enokanalnih naprav ne registrirajo enega, temveč več odvodov hkrati. V 3-kanalnih napravah se najprej posnamejo standardni I, II, III, nato ojačani unipolarni odvodi aVL, aVR, aVF in nato prsni odvodi - V 1-3 in V 4-6. Pri 6-kanalnih elektrokardiografih se najprej posnamejo standardni in unipolarni odvodi, nato pa vsi odvodi v prsnem košu.
Prostor, v katerem se izvaja snemanje, mora biti odstranjen od virov elektromagnetnega sevanja, rentgenskega sevanja. Zato EKG soba ne sme biti postavljena v neposredni bližini rentgenske sobe, prostorov, kjer se izvajajo fizioterapevtski postopki, pa tudi elektromotorjev, napajalnih plošč, kablov ipd.
Posebna priprava pred snemanjem EKG se ne izvaja. Zaželeno je, da se bolnik spočije in spi. Prejšnji fizični in psiho-čustveni stresi lahko vplivajo na rezultate in so zato nezaželeni. Včasih lahko na rezultate vpliva tudi vnos hrane. Zato se EKG posname na prazen želodec, ne prej kot 2 uri po jedi.
Med snemanjem EKG preiskovanec leži na ravni trdi podlagi (na kavču) v sproščenem stanju. Mesta za namestitev elektrod naj bodo brez oblačil.
Zato se morate sleči do pasu, nog in stopal brez oblačil in čevljev. Elektrode se namestijo na notranje površine spodnjih tretjin nog in stopal (notranja površina zapestnih in skočnih sklepov). Te elektrode imajo obliko plošč in so namenjene registraciji standardnih odvodov in unipolarnih odvodov iz okončin. Te iste elektrode so lahko videti kot zapestnice ali ščipalke.
Vsak ud ima svojo elektrodo. V izogib napakam in zmedi so elektrode ali žice, prek katerih so priključene na napravo, označene z barvami:
- Na desno - rdeča;
- Na levi strani - rumena;
- Na levo nogo - zelena;
- Na desno nogo - črna.
Zakaj potrebujete črno elektrodo? Navsezadnje desna noga ni vključena v Einthoven trikotnik in odčitki se ne vzamejo iz nje. Črna elektroda je za ozemljitev. V skladu z osnovnimi varnostnimi zahtevami je vsa električna oprema, vklj. in elektrokardiografi morajo biti ozemljeni.
Da bi to naredili, so sobe za EKG opremljene z ozemljitveno zanko. In če EKG posnamejo v nespecializirani sobi, na primer doma s strani reševalnih delavcev, je naprava ozemljena na baterijo centralnega ogrevanja ali na vodovodno cev. Za to je na koncu posebna žica s pritrdilno sponko.
Elektrode za registracijo prsnih odvodov imajo obliko hruškastega sesalca in so opremljene z belo žico. Če je naprava enokanalna, je prisesek samo en in se premika na zahtevane točke na prsih.
V večkanalnih napravah je šest teh priseskov in so tudi barvno kodirani:
V 1 - rdeča;
V 2 - rumena;
V 3 - zelena;
V 4 - rjava;
V 5 - črna;
V 6 - vijolična ali modra.
Pomembno je, da se vse elektrode tesno prilegajo koži. Koža mora biti čista, brez lojnic in znojnih izločkov. V nasprotnem primeru se lahko kakovost elektrokardiograma poslabša. Med kožo in elektrodo so indukcijski tokovi ali preprosto dviganje. Precej pogosto se namig pojavi pri moških z gostimi lasmi na prsih in okončinah. Zato je tukaj še posebej potrebno zagotoviti, da stik med kožo in elektrodo ni moten. Pikap močno poslabša kakovost elektrokardiograma, na katerem so namesto ravne črte prikazani majhni zobci.

riž. 3. Poplavni tokovi.
Zato je priporočljivo mesto namestitve elektrod razmastiti z alkoholom, navlažiti z milnico ali prevodnim gelom. Za elektrode iz okončin so primerni tudi gazni robčki, navlaženi s fiziološko raztopino. Vendar je treba upoštevati, da se fiziološka raztopina hitro suši in se lahko stik prekine.
Pred snemanjem je potrebno preveriti kalibracijo naprave. Za to ima poseben gumb - tako imenovani. nadzorni milivolt. Ta vrednost odraža višino zoba pri potencialni razliki 1 milivolta (1 mV). Pri elektrokardiografiji je vrednost kontrolnega milivolta 1 cm, kar pomeni, da je pri razliki električnih potencialov 1 mV višina (ali globina) EKG vala 1 cm.

riž. 4. Pred vsakim snemanjem EKG mora biti opravljen kontrolni milivoltni pregled.
Snemanje elektrokardiogramov poteka s hitrostjo traku od 10 do 100 mm/s. Res je, da se ekstremne vrednosti uporabljajo zelo redko. V bistvu se kardiogram posname s hitrostjo 25 ali 50 mm / s. Poleg tega je zadnja vrednost, 50 mm / s, standardna in najpogosteje uporabljena. Hitrost 25 mm/h se uporablja tam, kjer je treba zabeležiti največje število srčnih kontrakcij. Konec koncev, nižja kot je hitrost traku, večje je število kontrakcij srca, ki jih prikaže na časovno enoto.

riž. 5. Isti EKG, posnet pri 50 mm/s in 25 mm/s.
EKG se posname s tihim dihanjem. V tem primeru subjekt ne sme govoriti, kihati, kašljati, se smejati, narediti nenadnih gibov. Pri registraciji standardnega odvoda III bo morda potreben globok vdih s kratkim zadrževanjem diha. To se naredi za razlikovanje funkcionalnih sprememb, ki jih pogosto najdemo v tem svincu, od patoloških.
Del kardiograma z zobci, ki ustrezajo sistoli in diastoli srca, se imenuje srčni cikel. Običajno se v vsakem odvodu zabeleži 4-5 srčnih ciklov. V večini primerov je to dovolj. Vendar pa je v primeru srčnih aritmij, če obstaja sum na miokardni infarkt, morda potrebno snemanje do 8-10 ciklov. Za preklop z enega voda na drugega medicinska sestra uporablja posebno stikalo.
Na koncu snemanja se subjekt sprosti z elektrod, trak pa se podpiše - na samem začetku je navedeno polno ime. in starost. Včasih se za podrobno opredelitev patologije ali določitev fizične vzdržljivosti EKG izvaja v ozadju zdravil ali fizičnega napora. Testi na droge se izvajajo z različnimi zdravili - atropinom, zvončki, kalijevim kloridom, zaviralci beta. Telesno aktivnost izvajamo na sobnem kolesu (veloergometrija), s hojo po tekalni stezi ali hojo na določene razdalje. Za popolnost informacij se EKG posname pred in po vadbi ter neposredno med kolesargometrijo.
Številne negativne spremembe v delovanju srca, kot so motnje ritma, so prehodne in jih med snemanjem EKG tudi pri velikem številu odvodov ni mogoče zaznati. V teh primerih se izvaja nadzor Holter - EKG se posname po Holterju v neprekinjenem načinu čez dan. Prenosni snemalnik, opremljen z elektrodami, je pritrjen na pacientovo telo. Nato pacient odide domov, kjer vodi običajen način zase. Po enem dnevu se snemalna naprava odstrani in razpoložljivi podatki se dekodirajo.
Normalni EKG izgleda nekako takole:
riž. 6. Trak z EKG
Vsa odstopanja v kardiogramu od srednje črte (izoline) se imenujejo zobje. Zobje, ki so odmaknjeni navzgor od izolinije, se štejejo za pozitivne, navzdol - za negativne. Vrzel med zobmi imenujemo segment, zob in njemu pripadajoči segment pa interval. Preden ugotovimo, kaj je določen val, segment ali interval, je vredno na kratko preučiti načelo oblikovanja krivulje EKG.
Običajno srčni impulz izvira iz sinoatrijskega (sinusnega) vozla desnega atrija. Nato se razširi na atrije - najprej desno, nato levo. Po tem se impulz pošlje v atrioventrikularno vozlišče (atrioventrikularni ali AV spoj) in naprej vzdolž Hisovega snopa. Veje Hisovega snopa ali nog (desno, levo spredaj in levo zadaj) se končajo s Purkinjejevimi vlakni. Iz teh vlaken se impulz širi neposredno v miokard, kar vodi do njegovega krčenja - sistole, ki jo nadomesti sprostitev - diastola.
Prehod impulza vzdolž živčnega vlakna in posledično krčenje kardiomiocita je zapleten elektromehanski proces, med katerim se spreminjajo vrednosti električnih potencialov na obeh straneh membrane vlaken. Razlika med temi potenciali se imenuje transmembranski potencial (TMP). Ta razlika je posledica neenake prepustnosti membrane za kalijeve in natrijeve ione. Kalij je bolj znotraj celice, natrij - zunaj nje. S prehodom pulza se ta prepustnost spremeni. Podobno se spremeni razmerje znotrajceličnega kalija in natrija ter TMP.
Ko ekscitatorni impulz mine, se TMP v celici dvigne. V tem primeru se izolinija premakne navzgor in tvori vzpenjajoči se del zoba. Ta proces se imenuje depolarizacija. Nato po prehodu impulza TMT poskuša vzeti začetno vrednost. Vendar pa se prepustnost membrane za natrij in kalij ne povrne takoj na normalno vrednost in traja nekaj časa.
Ta proces, imenovan repolarizacija, se na EKG-ju kaže z odklonom izolinije navzdol in nastankom negativnega zobca. Nato polarizacija membrane zavzame začetno vrednost (TMP) mirovanja in EKG spet dobi značaj izolinije. To ustreza diastolični fazi srca. Omeniti velja, da lahko isti zob izgleda tako pozitivno kot negativno. Vse je odvisno od projekcije, tj. vodi, v kateri se registrira.
Sestavine EKG
EKG valove običajno označujemo z velikimi latiničnimi črkami, začenši s črko R.
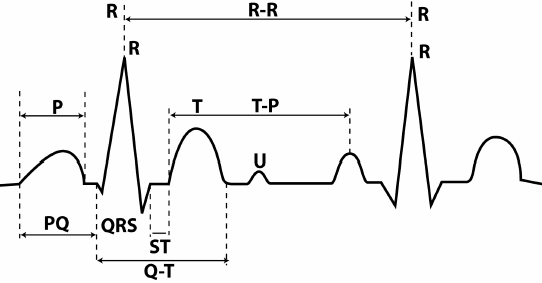
riž. 7. Zobje, segmenti in intervali EKG.
Parametri zob so smer (pozitivna, negativna, dvofazna), ter višina in širina. Ker višina zoba ustreza spremembi potenciala, jo merimo v mV. Kot že rečeno, višina 1 cm na traku ustreza potencialnemu odstopanju 1 mV (kontrolni milivolt). Širina zobca, segmenta ali intervala ustreza trajanju faze določenega cikla. To je začasna vrednost in običajno je označena ne v milimetrih, ampak v milisekundah (ms).
Ko se trak premika s hitrostjo 50 mm/s, vsak milimeter na papirju ustreza 0,02 s, 5 mm 0,1 ms in 1 cm 0,2 ms. Zelo preprosto: če 1 cm ali 10 mm (razdalja) delimo s 50 mm/s (hitrost), potem dobimo 0,2 ms (čas).
Zob R. Prikazuje širjenje vzbujanja skozi atrije. V večini odvodov je pozitiven, njegova višina je 0,25 mV, širina pa 0,1 ms. Poleg tega začetni del vala ustreza prehodu impulza skozi desni prekat (ker je prej vzbujen), končni del pa skozi levi. Val P je lahko invertiran ali dvofazen v odvodih III, aVL, V 1 in V 2 .
Interval P-Q (ozP-R)- razdalja od začetka vala P do začetka naslednjega vala - Q ali R. Ta interval ustreza depolarizaciji atrijev in prehodu impulza skozi AV spoj, ter naprej vzdolž snopa His in svoje noge. Vrednost intervala je odvisna od srčnega utripa (HR) – višji kot je, krajši je interval. Normalne vrednosti so v območju 0,12 - 0,2 ms. Širok interval kaže na upočasnitev atrioventrikularnega prevajanja.
Kompleksno QRS. Če P predstavlja atrijsko delo, potem naslednji valovi, Q, R, S in T, predstavljajo ventrikularno funkcijo in ustrezajo različnim fazam depolarizacije in repolarizacije. Kombinacija valov QRS se imenuje ventrikularni kompleks QRS. Običajno njegova širina ne sme biti večja od 0,1 ms. Presežek kaže na kršitev intraventrikularne prevodnosti.
zobec Q. Ustreza depolarizaciji interventrikularnega septuma. Ta zob je vedno negativen. Običajno širina tega vala ne presega 0,3 ms, njegova višina pa ne presega ¼ vala R, ki mu sledi v istem odvodu. Edina izjema je odvod aVR, kjer se zabeleži globok zobec Q. V drugih odvodih lahko globok in razširjen zobec Q (v medicinskem slengu - kuishche) kaže na resno patologijo srca - akutni miokardni infarkt ali brazgotinjenje po srcu. napad. Čeprav so možni drugi razlogi - odstopanja električne osi med hipertrofijo srčnih komor, spremembe položaja, blokada nog Hisovega snopa.
zobecR .Prikaže širjenje vzbujanja po miokardu obeh prekatov. Ta val je pozitiven in njegova višina ne presega 20 mm v odvodih okončin in 25 mm v odvodih prsnega koša. Višina vala R ni enaka v različnih odvodih. Običajno je v odvodu II največji. V rudiščih V 1 in V 2 je nizka (zaradi tega jo pogosto označujemo s črko r), nato se poveča v V 3 in V 4 ter spet zniža v V 5 in V 6. V odsotnosti vala R ima kompleks obliko QS, kar lahko kaže na transmuralni ali cicatricialni miokardni infarkt.
zobec S. Prikazuje prehod impulza vzdolž spodnjega (bazalnega) dela prekatov in interventrikularnega septuma. To je negativni zobec in njegova globina je zelo različna, vendar ne sme presegati 25 mm. V nekaterih odvodih je val S morda odsoten.
T val. Zadnji del kompleksa EKG, ki prikazuje fazo hitre repolarizacije prekatov. V večini odvodov je ta val pozitiven, lahko pa je tudi negativen v V 1 , V 2 , aVF. Višina pozitivnih zob je neposredno odvisna od višine vala R v istem odvodu - višji kot je R, višji je T. Vzroki negativnega vala T so različni - miokardni infarkt majhnega žarišča, dishormonalne motnje, prejšnje obroki, spremembe elektrolitske sestave krvi in še veliko več. Širina valov T običajno ne presega 0,25 ms.
Segment S-T- razdalja od konca ventrikularnega kompleksa QRS do začetka vala T, kar ustreza popolni pokritosti vzbujanja prekatov. Običajno se ta segment nahaja na izoliniji ali rahlo odstopa od nje - ne več kot 1-2 mm. Velika odstopanja S-T kažejo na hudo patologijo - kršitev oskrbe s krvjo (ishemija) miokarda, ki se lahko spremeni v srčni napad. Možni so tudi drugi, manj resni vzroki - zgodnja diastolična depolarizacija, povsem funkcionalna in reverzibilna motnja, predvsem pri mladih moških, mlajših od 40 let.
Interval Q-T- razdalja od začetka vala Q do vala T. Ustreza ventrikularni sistoli. Vrednost interval je odvisen od srčnega utripa – hitreje kot srce bije, krajši je interval.
zobecU . Nestabilen pozitivni val, ki se zabeleži po valu T po 0,02-0,04 s. Izvor tega zoba ni povsem pojasnjen in nima diagnostične vrednosti.
EKG interpretacija
Srčni ritem . Glede na vir generiranja impulzov prevodnega sistema ločimo sinusni ritem, ritem iz AV spoja in idioventrikularni ritem. Od teh treh možnosti je le sinusni ritem normalen, fiziološki, preostali dve možnosti pa kažeta na resne motnje v prevodnem sistemu srca.
Posebnost sinusnega ritma je prisotnost atrijskih valov P - navsezadnje se sinusni vozel nahaja v desnem atriju. Z ritmom iz AV spoja bo P val prekrival kompleks QRS (medtem ko ni viden ali mu sledil. Pri idioventrikularnem ritmu je vir srčnega spodbujevalnika v prekatih. Istočasno razširjeni deformirani kompleksi QRS se zabeležijo na EKG.
srčni utrip. Izračuna se glede na velikost vrzeli med valovi R sosednjih kompleksov. Vsak kompleks ustreza srčnemu utripu. Izračun srčnega utripa je enostaven. 60 morate deliti z intervalom R-R, izraženim v sekundah. Na primer, reža R-R je 50 mm ali 5 cm, pri hitrosti traku 50 m/s pa 1 s. 60 delite z 1 in dobite 60 srčnih utripov na minuto.
Normalni srčni utrip je v območju 60-80 utripov / min. Preseganje tega indikatorja kaže na povečanje srčnega utripa - o tahikardiji in zmanjšanje - o upočasnitvi, o bradikardiji. Pri normalnem ritmu morajo biti intervali R-R na EKG enaki ali približno enaki. Dovoljena je majhna razlika v vrednostih R-R, vendar ne več kot 0,4 ms, tj. 2 cm Ta razlika je značilna za dihalne aritmije. To je fiziološki pojav, ki ga pogosto opazimo pri mladih. Pri respiratorni aritmiji pride do rahlega zmanjšanja srčnega utripa na višini vdiha.
kot alfa. Ta kot odraža celotno električno os srca (EOS) - splošni usmerjevalni vektor električnih potencialov v vsakem vlaknu prevodnega sistema srca. V večini primerov se smeri električne in anatomske osi srca ujemata. Kot alfa je določen s šestosnim koordinatnim sistemom Bailey, kjer se kot osi uporabljajo standardni in unipolarni odvodi okončin.

riž. 8. Šestosni koordinatni sistem po Baileyu.
Kot alfa se določi med osjo prvega odvoda in osjo, kjer je zabeležen največji val R. Običajno se ta kot giblje od 0 do 90 0 . V tem primeru je normalni položaj EOS od 30 0 do 69 0, navpični - od 70 0 do 90 0 in vodoravni - od 0 do 29 0. Kot 91 ali več pomeni odklon EOS v desno, negativne vrednosti tega kota pa odklon EOS v levo.
V večini primerov se šestosni koordinatni sistem ne uporablja za določanje EOS, ampak to naredijo približno, glede na vrednost R v standardnih odvodih. V normalnem položaju EOS je višina R največja v odvodu II, najmanjša pa v odvodu III.
S pomočjo EKG se diagnosticirajo različne motnje ritma in prevodnosti srca, hipertrofija srčnih komor (predvsem levega prekata) in še veliko več. EKG igra ključno vlogo pri diagnozi miokardnega infarkta. Glede na kardiogram lahko zlahka določimo trajanje in razširjenost srčnega infarkta. Lokalizacijo ocenjujemo po odvodih, v katerih najdemo patološke spremembe:
I - sprednja stena levega prekata;
II, aVL, V 5, V 6 - anterolateralna, stranska stena levega prekata;
V 1 -V 3 - interventrikularni septum;
V 4 - vrh srca;
III, aVF - zadnja diafragmalna stena levega prekata.
EKG se uporablja tudi za diagnosticiranje srčnega zastoja in oceno učinkovitosti oživljanja. Ko se srce ustavi, se ustavi vsa električna aktivnost in na kardiogramu je vidna trdna izolinija. Če so bili ukrepi oživljanja (stisi prsnega koša, dajanje zdravila) uspešni, se na EKG znova prikažejo zobci, ki ustrezajo delu preddvorov in prekatov.
In če bolnik pogleda in se nasmehne, na EKG pa je izolinija, sta možni dve možnosti - bodisi napake v tehniki snemanja EKG bodisi okvara naprave. EKG registracijo opravi medicinska sestra, interpretacijo pridobljenih podatkov opravi kardiolog ali zdravnik funkcionalne diagnostike. Čeprav je zdravnik katere koli specialnosti dolžan krmariti pri diagnostiki EKG.
EKG interpretacija elektrokardiograma velja za kompleksen proces, ki ga lahko opravi le diagnostik ali kardiolog. Izvajajo dekodiranje, razkrivajo različne okvare in motnje človeške srčne mišice. Ta diagnostična metoda se danes pogosto uporablja v vseh zdravstvenih ustanovah. Postopek se lahko izvaja tako v ambulanti kot v ambulanti.
Elektrokardiografija je veda, v kateri preučujejo pravila postopka, kako dešifrirati dobljene rezultate in pojasnjujejo nejasne točke in situacije. Z razvojem interneta je mogoče dekodiranje EKG opraviti celo neodvisno, z uporabo posebnega znanja.
Elektrokardiogram dešifrira poseben diagnostik, ki uporablja ustaljeni postopek, ki določa normalne kazalnike in njihova odstopanja.
Ocenjuje se srčni utrip in srčni utrip. V normalnem stanju mora biti ritem sinusni, frekvenca pa od 60 do 80 utripov na minuto.
Izračunani so intervali, ki označujejo trajanje trenutka kontrakcije. Tu pridejo v poštev posebne formule.
Normalni interval (QT) je 390 - 450 ms. Če je interval kršen, če se podaljša, lahko diagnostik sumi, da ima bolnik aterosklerozo, revmatizem ali miokarditis, pa tudi koronarno arterijsko bolezen. Tudi interval se lahko zmanjša, kar kaže na prisotnost hiperkalcemije. Te parametre izračuna specializiran avtomatski program, ki zagotavlja zanesljiv rezultat.
Lokacija EOS se izračuna iz izolinije vzdolž višine zob. Če so kazalniki bistveno višji drug od drugega, opazimo odstopanje osi, sumimo na okvare vitalne aktivnosti desnega ali levega prekata.
Indikator, ki prikazuje aktivnost prekatov, kompleks QRS, nastane med prehodom električnih impulzov v srce. Šteje se za normalno, če ni okvarjenega zobca Q in razdalja ne presega 120 ms. Ko se navedeni interval premakne, je običajno govoriti o motnji prevodnosti ali se imenuje tudi blokada nog Hisovega snopa. Pri nepopolni blokadi lahko posumimo na hipertrofijo RV ali LV, odvisno od lokacije črte na EKG. Interpretacija opisuje delce ST, ki so reflektorji časa obnovitve začetnega položaja mišice glede na njeno popolno depolarizacijo. V normalnih pogojih morajo segmenti pasti na izolinijo, val T, ki označuje delo obeh prekatov, pa mora biti asimetričen in usmerjen navzgor. Biti mora daljši od kompleksa QRS.
Pravilno dešifriranje indikatorjev EKG lahko opravijo le zdravniki, ki so posebej vključeni v to, vendar pogosto bolničar reševalnega vozila z bogatimi izkušnjami zlahka prepozna običajne srčne napake. In to je izjemno pomembno v izrednih razmerah.
Pri opisu in dekodiranju diagnostičnega postopka so opisane različne značilnosti delovanja srčne mišice, ki so označene s številkami in latiničnimi črkami:
- PQ je indikator časa atrioventrikularnega prevajanja. Pri zdravem človeku je 0,12 - 0,2 s.
- R - opis dela atrija. Lahko pove o hipertrofiji atrija. Pri zdravi osebi je norma 0,1 s.
- QRS - ventrikularni kompleks. V normalnem stanju so kazalniki 0,06 - 0,1 s.
- QT je indikator, ki lahko kaže na srčno ishemijo, pomanjkanje kisika, srčni napad in motnje ritma. Normalni indikator ne sme biti daljši od 0,45 s.
- RR je vrzel med zgornjima točkama ventriklov. Prikazuje stalnost srčnih kontrakcij in vam omogoča štetje njihove frekvence.
Kardiogram srca: dekodiranje in glavne diagnosticirane bolezni
Dešifriranje kardiograma je dolg proces, ki je odvisen od številnih kazalcev. Pred dešifriranjem kardiograma je treba razumeti vsa odstopanja pri delu srčne mišice.
Za atrijsko fibrilacijo so značilne nepravilne kontrakcije mišice, ki so lahko zelo različne. To kršitev narekuje dejstvo, da utripa ne določa sinusno vozlišče, kot bi se moralo zgoditi pri zdravi osebi, temveč druge celice. Srčni utrip v tem primeru je od 350 do 700. V tem stanju ventrikli niso popolnoma napolnjeni z vhodno krvjo, kar povzroči stradanje kisika, kar vpliva na vse organe v človeškem telesu.
 Analog tega stanja je atrijska fibrilacija. Utrip v tem stanju bo pod normalnim (manj kot 60 utripov na minuto) ali blizu normalnega (od 60 do 90 utripov na minuto) ali nad določeno normo.
Analog tega stanja je atrijska fibrilacija. Utrip v tem stanju bo pod normalnim (manj kot 60 utripov na minuto) ali blizu normalnega (od 60 do 90 utripov na minuto) ali nad določeno normo.
Na elektrokardiogramu opazimo pogoste in stalne kontrakcije preddvorov in redkeje prekatov (običajno 200 na minuto). To je atrijska undulacija, ki se pogosto pojavi že v fazi poslabšanja. Toda hkrati ga bolnik lažje prenaša kot utripanje. Okvare krvnega obtoka so v tem primeru manj izrazite. Tresenje se lahko razvije kot posledica operacije, z različnimi boleznimi, kot sta srčno popuščanje ali kardiomiopatija. Ob pregledu osebe lahko zaznamo trepetanje zaradi hitrega ritmičnega srčnega utripa in pulza, otekle žile na vratu, povečano potenje, splošno impotenco in težko dihanje.
Prevodna motnja - ta vrsta srčne motnje se imenuje blokada. Pojav je pogosto povezan s funkcionalnimi motnjami, lahko pa je tudi posledica zastrupitev drugačne narave (v ozadju alkohola ali jemanja zdravil), pa tudi različnih bolezni.
Obstaja več vrst motenj, ki jih kaže kardiogram srca. Dešifriranje teh kršitev je možno glede na rezultate postopka.
Sinoatrial - s to vrsto blokade pride do težav pri izstopu impulza iz sinusnega vozla. Posledica tega je sindrom šibkosti sinusnega vozla, zmanjšanje števila kontrakcij, napake v cirkulacijskem sistemu in posledično zasoplost, splošna oslabelost telesa.
Atrioventrikularna (AV blokada) - za katero je značilna zamuda pri vzbujanju v atrioventrikularnem vozlišču, daljša od nastavljenega časa (0,09 sekunde). Obstaja več stopenj te vrste blokade.
Število kontrakcij je odvisno od velikosti stopnje, kar pomeni, da je motnja krvnega obtoka težja:
- I stopnja - vsako stiskanje atrija spremlja ustrezna količina stiskanja prekatov;
- II stopnja - določena količina atrijske kompresije ostane brez ventrikularne kompresije;
- III stopnja (absolutna prečna blokada) - atriji in ventrikli so stisnjeni neodvisno drug od drugega, kar je dobro razvidno iz dekodiranja kardiograma.
Napaka prevodnosti skozi ventrikle. Elektromagnetni impulz iz prekatov v srčne mišice se širi skozi debla snopa His, njegove noge in veje nog. Blokada se lahko pojavi na vseh ravneh, kar takoj vpliva na elektrokardiogram srca. V tej situaciji opazimo, kako je vzbujanje enega od prekatov zakasnjeno, ker električni impulz obide blokado. Zdravniki delijo blokado na popolno in nepopolno ter na trajno in netrajno blokado.
Hipertrofijo miokarda dobro pokaže kardiogram srca. Dekodiranje na elektrokardiogramu - to stanje kaže zgostitev posameznih delov srčne mišice in raztezanje srčnih komor. To se zgodi z redno kronično preobremenitvijo telesa.
- Sindrom zgodnje repolarizacije ventriklov. Pogosto je norma za profesionalne športnike in ljudi s prirojeno veliko telesno težo. Ne daje klinične slike in pogosto poteka brez sprememb, zato je interpretacija EKG bolj zapletena.
- Različne difuzne motnje v miokardu. Kažejo na podhranjenost miokarda, ki je posledica distrofije, vnetja ali kardioskleroze. Motnje so precej dovzetne za zdravljenje, pogosto povezane z motnjami vodno-elektrolitskega ravnovesja v telesu, jemanjem zdravil in težkimi telesnimi aktivnostmi.
- Neindividualne spremembe ST. Jasen simptom motnje oskrbe miokarda, brez izrazitega stradanja kisika. Pojavi se med hormonskim neravnovesjem in elektrolitskim neravnovesjem.
- Popačenje valov T, depresija ST, nizek T. Mačji hrbet na EKG kaže stanje ishemije (kisikovo stradanje miokarda).
Poleg same motnje opisujejo tudi njihov položaj v srčni mišici. Glavna značilnost takšnih motenj je njihova reverzibilnost. Kazalniki so praviloma podani za primerjavo s starimi študijami, da bi razumeli bolnikovo stanje, saj je v tem primeru skoraj nemogoče samostojno prebrati EKG. Če obstaja sum na srčni infarkt, se izvedejo dodatne študije.
Obstajajo trije kriteriji, po katerih je značilen srčni napad:
- Stopnja: akutna, akutna, subakutna in cicatricialna. Trajanje od 3 dni do vseživljenjskega stanja.
- Prostornina: velikožariščna in maložariščna.
- Lokacija.
Ne glede na srčni infarkt je vedno razlog, da človeka brez odlašanja postavimo pod strog zdravniški nadzor.
Rezultati EKG in možnosti za opis srčnega ritma
 Rezultati EKG dajejo priložnost za pregled stanja dela človeškega srca. Obstajajo različni načini za dešifriranje ritma.
Rezultati EKG dajejo priložnost za pregled stanja dela človeškega srca. Obstajajo različni načini za dešifriranje ritma.
sinusov je najpogostejši znak na elektrokardiogramu. Če razen srčnega utripa ni prikazan noben drug indikator, je to najuspešnejša napoved, kar pomeni, da srce dobro deluje. Ta vrsta ritma kaže na zdravo stanje sinusnega vozla in prevodnega sistema. Prisotnost drugih zapisov dokazuje obstoječe pomanjkljivosti in odstopanja od norme. Obstajajo tudi atrijski, ventrikularni ali atrioventrikularni ritem, ki kažejo, katere celice v določenih delih srca določajo ritem.
sinusna aritmija pogosto normalno pri mladih odraslih in otrocih. Za ta ritem je značilen izhod iz sinusnega vozla. Vendar pa so intervali med krčenjem srca različni. To je pogosto povezano s fiziološkimi motnjami. Sinusno aritmijo mora skrbno spremljati kardiolog, da bi se izognili razvoju resnih bolezni. To še posebej velja za ljudi z nagnjenostjo k boleznim srca, pa tudi, če je aritmija posledica nalezljivih bolezni in srčnih napak.
Sinusna bradikardija- za katero je značilno ritmično krčenje srčne mišice s frekvenco približno 50 utripov. Pri zdravi osebi je to stanje pogosto mogoče opaziti v stanju spanja. Takšen ritem se lahko kaže pri ljudeh, ki se poklicno ukvarjajo s športom. Imajo EKG zobce, ki se razlikujejo od zob navadnega človeka.
Konstantna bradikardija je lahko značilna za šibkost sinusnega vozla, ki se v takih primerih kaže v bolj redkih kontrakcijah kadar koli v dnevu in v katerem koli stanju. Če ima oseba premore med kontrakcijami, je predpisan kirurški poseg za namestitev stimulatorja.
Ekstrasistolija. To je motnja ritma, za katero so značilne izredne kontrakcije zunaj sinusnega vozla, ki jim sledijo rezultati EKG, ki kažejo podaljšano pavzo, imenovano kompenzatorna. Bolnik čuti srčni utrip kot neenakomeren, kaotičen, prehiter ali prepočasen. Včasih bolnike motijo pavze v srčnem ritmu. Pogosto se pojavi občutek mravljinčenja ali neprijetnih sunkov za prsnico ter občutek strahu in praznine v želodcu. Pogosto takšni pogoji ne povzročajo zapletov in ne predstavljajo nevarnosti za osebo.
 Sinusna tahikardija- pri tej motnji frekvenca presega normalnih 90 utripov. Obstaja delitev na fiziološke in patološke. Pod fiziološkim razumeti pojav takšnega stanja pri zdravi osebi pod določenim fizičnim ali čustvenim stresom.
Sinusna tahikardija- pri tej motnji frekvenca presega normalnih 90 utripov. Obstaja delitev na fiziološke in patološke. Pod fiziološkim razumeti pojav takšnega stanja pri zdravi osebi pod določenim fizičnim ali čustvenim stresom.
Lahko se opazi po zaužitju alkoholnih pijač, kave, energijskih pijač. V tem primeru je stanje začasno in precej hitro mine. Za patološko vrsto tega stanja so značilni periodični srčni utripi, ki motijo osebo v mirovanju.
Vzroki za patološki pojav so lahko povišana telesna temperatura, različne nalezljive bolezni, izguba krvi, dolgotrajna brezvodnost, slabokrvnost itd. Zdravniki zdravijo osnovno bolezen, tahikardijo pa ustavijo le v primeru srčnega infarkta pri bolniku ali akutnega koronarnega sindroma.
Paroksizmalna tahikardija- v tem stanju ima oseba hiter srčni utrip, izražen v napadu, ki traja od nekaj minut do nekaj dni. Utrip se lahko poveča na 250 utripov na minuto. Obstajajo ventrikularne in supraventrikularne oblike takšne tahikardije. Glavni razlog za to stanje je okvara pri prehodu električnega impulza v prevodnem sistemu. Ta patologija je precej dovzetna za zdravljenje.
Napad lahko ustavite doma s pomočjo:
- Zadrževanje diha.
- Prisilni kašelj.
- Potopitev obraza v hladno vodo.
WPW sindrom Je podvrsta supraventrikularne tahikardije. Glavni povzročitelj napada je dodatni živčni snop, ki se nahaja med atriji in ventrikli. Za odpravo te napake je potreben kirurški poseg ali zdravljenje z zdravili.
CLC- zelo podoben prejšnji vrsti patologije. Prisotnost dodatnega živčnega snopa tukaj prispeva k zgodnjemu vzbujanju ventriklov. Sindrom je praviloma prirojen in se manifestira pri osebi z napadi pospešenega ritma, kar je zelo dobro prikazano z zobmi EKG.
atrijska fibrilacija Lahko je epizodna ali stalna. Oseba čuti izrazito atrijsko undulacijo.
EKG zdrave osebe in znaki sprememb
EKG zdravega človeka vključuje številne kazalnike, po katerih ocenjujemo človekovo zdravje. EKG srca ima zelo pomembno vlogo v procesu odkrivanja nepravilnosti v delovanju srca, med katerimi je najhujši miokardni infarkt. Izključno s pomočjo podatkov elektrokardiograma je mogoče diagnosticirati nekrotične infarktne cone. Elektrokardiografija določa tudi globino poškodbe srčne mišice.
Norme EKG zdrave osebe: moški in ženske
 Norme EKG za otroke
Norme EKG za otroke
 EKG srca je zelo pomemben pri diagnozi patologij. Najbolj nevarna bolezen srca je miokardni infarkt. Le elektrokardiogram bo lahko prepoznal območja nekrotičnega infarkta.
EKG srca je zelo pomemben pri diagnozi patologij. Najbolj nevarna bolezen srca je miokardni infarkt. Le elektrokardiogram bo lahko prepoznal območja nekrotičnega infarkta.
EKG znaki miokardnega infarkta vključujejo:
- cono nekroze spremljajo spremembe v kompleksu Q-R-S, kar povzroči globok val Q;
- za območje poškodbe je značilen premik (elevacija) segmenta S-T, ki izravnava val R;
- ishemična cona spremeni amplitudo in naredi val T negativen.
Elektrokardiografija določa tudi globino poškodbe srčne mišice.
Kako sami dešifrirati kardiogram srca
Vsi ne vedo, kako dešifrirati kardiogram srca. Vendar pa lahko z dobrim razumevanjem indikatorjev neodvisno dešifrirate EKG in zaznate spremembe v normalnem delovanju srca.
Najprej je vredno določiti kazalnike srčnega utripa. Običajno mora biti srčni ritem sinusni, ostalo kaže na možen razvoj aritmije. Spremembe sinusnega ritma ali srčnega utripa kažejo na razvoj tahikardije (pospešitev) ali bradikardije (upočasnitev).
Pomembni so tudi nenormalni podatki zob in intervalov, saj lahko sami preberete kardiogram srca po njihovih indikatorjih:
- Podaljšanje intervala QT kaže na razvoj koronarne srčne bolezni, revmatičnih bolezni, sklerotičnih motenj. Skrajšanje intervala kaže na hiperkalcemijo.
- Spremenjen zobec Q je znak miokardne disfunkcije.
- Izostritev in povečana višina vala R kaže na hipertrofijo desnega prekata.
- Razcepljen in razširjen val P kaže na hipertrofijo levega preddvora.
- Pri atrioventrikularni blokadi pride do povečanja intervala PQ in motenj prevodnosti impulzov.
- Stopnja odstopanja od izolinije v segmentu R-ST diagnosticira miokardno ishemijo.
- Zvišanje segmenta ST nad izolinijo je grožnja akutnega infarkta; zmanjšanje segmenta registrira ishemijo.
Kardio linija je sestavljena iz razdelkov (lestvic), ki določajo:
- srčni utrip (HR);
- interval QT;
- milivolti;
- izoelektrične linije;
- trajanje intervalov in segmentov.
Ta preprosta in za uporabo enostavna naprava je uporabna za vsakogar, da samostojno dešifrira EKG.
Elektrokardiogram je najbolj dostopen, pogost način za postavitev diagnoze, tudi v pogojih nujne intervencije v situaciji reševalnega vozila.
Zdaj ima vsak kardiolog v ekipi na terenu prenosni in lahki elektrokardiograf, ki lahko bere informacije tako, da na snemalnik beleži električne impulze srčne mišice - miokarda v času krčenja.
Dešifriranje EKG je v moči vsakega otroka, glede na to, da bolnik razume osnovne kanone srca. Ti isti zobci na traku so vrh (odziv) srca na krčenje. Pogostejša ko so, hitrejša je kontrakcija miokarda, manjša kot so, počasnejši je srčni utrip in pravzaprav prenos živčnega impulza. Vendar je to le splošna ideja.
Za pravilno diagnozo je treba upoštevati časovne intervale med kontrakcijami, višino najvišje vrednosti, starost pacienta, prisotnost ali odsotnost oteževalnih dejavnikov itd.
EKG srca pri sladkornih bolnikih, ki imajo poleg sladkorne bolezni tudi pozne srčno-žilne zaplete, nam omogoča, da ocenimo resnost bolezni in pravočasno ukrepamo, da zadržimo nadaljnje napredovanje bolezni, ki lahko vodi do resnih posledic. v obliki miokardnega infarkta, pljučne embolije itd.
Če je imela nosečnica slab elektrokardiogram, so predpisane ponavljajoče se študije z možnim dnevnim spremljanjem.
Vendar pa je vredno upoštevati dejstvo, da bodo vrednosti na traku pri nosečnici nekoliko drugačne, saj v procesu rasti ploda pride do naravnega premika notranjih organov, ki jih premakne razširjena maternica. Njihovo srce zavzema drugačen položaj v predelu prsnega koša, zato pride do premika električne osi.
Poleg tega, daljše kot je obdobje, večja je obremenitev srca, ki je prisiljeno delati težje, da bi zadostilo potrebam dveh polnopravnih organizmov.
Vendar pa ne bi smeli toliko skrbeti, če je zdravnik glede na rezultate poročal o isti tahikardiji, saj je lahko najpogosteje lažna, izzvana namerno ali iz nevednosti samega bolnika. Zato je zelo pomembno, da se ustrezno pripravite na to študijo.
Da bi pravilno opravili analizo, je treba razumeti, da bo vsako vznemirjenje, vznemirjenje in izkušnja neizogibno vplivalo na rezultate. Zato je pomembno, da se vnaprej pripravite.
Neveljavno
- Pitje alkohola ali drugih močnih pijač (vključno z energijskimi pijačami itd.)
- Prenajedanje (najbolje na prazen želodec ali lahek prigrizek pred odhodom ven)
- kajenje
- Uporaba zdravil, ki spodbujajo ali zavirajo delovanje srca, ali pijač (kot je kava)
- Telesna aktivnost
- stres
Ni nenavadno, da pacient, ki zamuja v sobo za zdravljenje ob določenem času, postane zelo zaskrbljen ali mrzlično hiti v cenjeno pisarno in pozabi na vse na svetu. Posledično je bil njegov list lisast s pogostimi ostrimi zobmi in zdravnik je seveda priporočil, naj bolnika ponovno pregleda. Da pa ne bi povzročali nepotrebnih težav, se pred vstopom v kardiološko sobo poskušajte čim bolj umiriti. Poleg tega se vam tam ne bo zgodilo nič slabega.
Ko je pacient povabljen, se je treba za paravanom sleči do pasu (ženske slečejo nedrček) in se uleči na kavč. V nekaterih prostorih za zdravljenje je potrebno, odvisno od domnevne diagnoze, sprostiti tudi telo od spodnjega dela trupa do spodnjega perila.
Nato medicinska sestra na mesta odvzema nanese poseben gel, na katerega pritrdi elektrode, iz katerih so raztegnjene raznobarvne žice do čitalnika.
Zahvaljujoč posebnim elektrodam, ki jih medicinska sestra namesti na določene točke, se ujame najmanjši srčni impulz, ki se zabeleži s pomočjo snemalnika.
Po vsaki kontrakciji, imenovani depolarizacija, se na traku prikaže zob, v trenutku prehoda v mirno stanje - repolarizacija pa snemalnik zapusti ravno črto.
V nekaj minutah bo medicinska sestra posnela kardiogram.
Sam trak se praviloma ne daje bolnikom, ampak se prenese neposredno na kardiologa, ki dešifrira. Z opombami in prepisi se trak pošlje lečečemu zdravniku ali prenese v register, tako da lahko pacient sam prevzame rezultate.
Toda tudi če vzamete v roke trak kardiograma, skoraj ne boste mogli razumeti, kaj je tam prikazano. Zato bomo poskušali nekoliko odpreti tančico skrivnosti, da boste lahko vsaj malo cenili potencial svojega srca.
EKG interpretacija
Tudi na praznem listu te vrste funkcionalne diagnostike je nekaj opomb, ki zdravniku pomagajo pri dekodiranju. Snemalnik pa odraža prenos impulza, ki v določenem času prehaja skozi vse dele srca.
Za razumevanje teh čečkanj je treba vedeti, v kakšnem vrstnem redu in kako natančno se impulz prenaša.
Impulz, ki poteka skozi različne dele srca, je prikazan na traku v obliki grafa, ki pogojno prikazuje oznake v obliki latiničnih črk: P, Q, R, S, T
Poglejmo, kaj pomenijo.
vrednost P
Električni potencial, ki presega sinusni vozel, prenaša vzbujanje predvsem v desni atrij, v katerem se nahaja sinusni vozel.
V tem trenutku bo bralna naprava zabeležila spremembo v obliki vrha vzbujanja desnega atrija. Po prevodnem sistemu - interatrijski snop Bachmanna prehaja v levi atrij. Njegova aktivnost se pojavi v trenutku, ko je desni atrij že v celoti pokrit z vzbujanjem.
 Na traku sta oba procesa prikazana kot skupna vrednost vzbujanja desnega in levega preddvora in sta zabeležena kot vrh P.
Na traku sta oba procesa prikazana kot skupna vrednost vzbujanja desnega in levega preddvora in sta zabeležena kot vrh P.
Z drugimi besedami, vrh P je sinusno vzbujanje, ki potuje po prevodnih poteh od desnega do levega atrija.
Interval P - Q
Hkrati z vzbujanjem atrija impulz, ki je presegel sinusni vozel, prehaja vzdolž spodnje veje Bachmannovega snopa in vstopi v atrioventrikularni spoj, ki se sicer imenuje atrioventrikularni.
Tu pride do naravne zamude. Zato se na traku pojavi ravna črta, ki se imenuje izoelektrična.
 Pri ocenjevanju intervala igra pomembno vlogo čas, ki je potreben, da impulz preide skozi to povezavo in naslednje oddelke.
Pri ocenjevanju intervala igra pomembno vlogo čas, ki je potreben, da impulz preide skozi to povezavo in naslednje oddelke.
Štetje je v sekundah.
Kompleks Q, R, S
Po tem, ko impulz, ki poteka po prevodnih poteh v obliki snopa vlaken His in Purkinje, doseže prekate. Celoten proces je na traku predstavljen kot kompleks QRS.
Prekati srca so vedno vzbujeni v določenem zaporedju in impulz prepotuje to pot v določenem času, kar ima tudi pomembno vlogo.
Sprva je septum med ventrikli pokrit z vzbujanjem. To traja približno 0,03 sekunde. Na grafikonu se pojavi val Q, ki sega tik pod glavno črto.
Po impulzu za 0,05. sek. doseže vrh srca in sosednja področja. Na traku se oblikuje visok val R.
Po tem se premakne na dno srca, kar se odraža v obliki padajočega vala S. To traja 0,02 sekunde.
Tako je QRS celoten ventrikularni kompleks s skupnim trajanjem 0,10 sekunde.
S-T interval
Ker miokardne celice ne morejo biti dolgo časa v vzbujanju, pride trenutek upada, ko impulz zbledi. V tem času se začne proces ponovne vzpostavitve prvotnega stanja, ki je prevladovalo pred navdušenjem.
Ta proces se zabeleži tudi na EKG.
 Mimogrede, v tem primeru začetno vlogo igra prerazporeditev natrijevih in kalijevih ionov, katerih gibanje daje isti impulz. Vse to se imenuje z eno besedo - proces repolarizacije.
Mimogrede, v tem primeru začetno vlogo igra prerazporeditev natrijevih in kalijevih ionov, katerih gibanje daje isti impulz. Vse to se imenuje z eno besedo - proces repolarizacije.
Ne bomo se spuščali v podrobnosti, ampak le opozorimo, da je ta prehod od vzbujanja do izumiranja viden od S do T vala.
Norma EKG
To so glavne oznake, po katerih lahko ocenimo hitrost in intenzivnost utripa srčne mišice. Da pa bi dobili popolnejšo sliko, je treba vse podatke zmanjšati na en sam standard norme EKG. Zato so vse naprave nastavljene tako, da snemalnik na trak najprej nariše krmilne signale, šele nato začne zajemati električne tresljaje elektrod, ki so povezane s človekom.
Običajno je takšen signal po višini enak 10 mm in 1 milivoltu (mV). To je ista kalibracija, kontrolna točka.
Vse meritve zob se izvajajo v drugem odvodu. Na traku je označena z rimsko številko II. Val R mora ustrezati kontrolni točki in na podlagi tega se izračuna stopnja preostalih zob:
- višina T 1/2 (0,5 mV)
- globina S - 1/3 (0,3 mV)
- višina P - 1/3 (0,3 mV)
- globina Q - 1/4 (0,2 mV)
Razdalja med zobmi in intervali se izračuna v sekundah. V idealnem primeru si oglejte širino vala P, ki je enaka 0,10 s, nadaljnja dolžina zob in intervalov pa je vsakič enaka 0,02 s.

Tako je širina vala P 0,10±0,02 s. V tem času bo impulz zajel oba atrija z vzbujanjem; P - Q: 0,10±0,02 s; QRS: 0,10±0,02 s; za prehod celotnega kroga (prehajanje vzbujanja iz sinusnega vozla skozi atrioventrikularno povezavo v atrije, ventrikle) v 0,30 ± 0,02 s.
Poglejmo nekaj običajnih EKG za različne starosti (pri otroku, pri odraslih moških in ženskah)
Zelo pomembno je upoštevati starost bolnika, njegove splošne težave in stanje ter trenutne zdravstvene težave, saj lahko že najmanjši prehlad vpliva na rezultate.
Poleg tega, če se človek ukvarja s športom, se njegovo srce "navadi" delati v drugačnem načinu, kar vpliva na končne rezultate. Izkušen zdravnik vedno upošteva vse pomembne dejavnike.

EKG norma najstnika (11 let). Za odraslega to ne bo norma.

Norma EKG mladeniča (starost 20 - 30 let).

Opis nastalega diagrama je narejen po določeni predlogi:
- Ocena srčnega utripa se izvaja z merjenjem srčnega utripa (srčnega utripa) pri normi: ritem je sinusni, srčni utrip je 60-90 utripov na minuto.
- Izračun intervalov: Q-T s hitrostjo 390 - 440 ms.
To je potrebno za oceno trajanja faze kontrakcije (imenujejo se sistole). V tem primeru se uporablja Bazett-ova formula. Podaljšan interval kaže na koronarno srčno bolezen, aterosklerozo, miokarditis itd. Kratek interval je lahko povezan s hiperkalcemijo.
- Ocena električne osi srca (EOS)
Ta parameter se izračuna iz izolinije ob upoštevanju višine zob. Pri normalnem srčnem ritmu mora biti val R vedno višji od S. Če os odstopa v desno in je S višji od R, potem to kaže na motnje v desnem prekatu, z odstopanjem v levo v odvodih II in III - hipertrofija levega prekata.
- Q-R-S kompleksna ocena
Običajno interval ne sme presegati 120 ms. Če je interval popačen, potem lahko to kaže na različne blokade v prevodnih poteh (pedunci v Hisovih snopih) ali motnje prevodnosti na drugih področjih. Glede na te kazalnike je mogoče zaznati hipertrofijo levega ali desnega prekata.
- izvaja se inventura segmenta S-T
Z njim lahko ocenimo pripravljenost srčne mišice za krčenje po njeni popolni depolarizaciji. Ta segment mora biti daljši od kompleksa Q-R-S.
Kaj pomenijo rimske številke na EKG?
Vsaka točka, na katero so priključene elektrode, ima svoj pomen. Zajame električne tresljaje, snemalnik pa jih odbije na trak. Za pravilno branje podatkov je pomembno, da elektrode pravilno namestite na določeno mesto.
Na primer:
- potencialna razlika med dvema točkama desne in leve roke je zabeležena v prvem odvodu in je označena z I
- drugi vod je odgovoren za potencialno razliko med desno roko in levo nogo - II
- tretji med levo roko in levo nogo - III
Če vse te točke miselno povežemo, potem dobimo trikotnik, poimenovan po utemeljitelju elektrokardiografije Einthovnu.
Da jih ne bi zamenjali med seboj, imajo vse elektrode žice različnih barv: rdeča je pritrjena na levo roko, rumena na desno, zelena na levo nogo, črna na desno nogo, deluje kot ozemljitev.
Ta ureditev se nanaša na bipolarni vodnik. Je najpogostejši, vendar obstajajo tudi enopolna vezja.
Takšna enopolna elektroda je označena s črko V. Snemalna elektroda, nameščena na desni strani, je označena z znakom VR, na levi pa VL. Na nogi - VF (hrana - noga). Signal iz teh točk je šibkejši, zato je običajno ojačan, na traku je oznaka "a".
Prsni svinci so prav tako nekoliko drugačni. Elektrode so pritrjene neposredno na prsni koš. Prejemanje impulzov iz teh točk je najmočnejše, najjasnejše. Ne potrebujejo ojačanja. Tukaj so elektrode razporejene strogo v skladu z dogovorjenim standardom:
| imenovanje | točka pritrditve elektrode |
| V1 | v 4. medrebrnem prostoru na desnem robu prsnice |
| V2 | v 4. medrebrnem prostoru na levem robu prsnice |
| V3 | na sredini med V2 in V4 |
| V4 | |
| V5 | v 5. medrebrnem prostoru na srednji klavikularni liniji |
| V6 | na presečišču vodoravne ravni 5. medrebrnega prostora in midaksilarne črte |
| V7 | na presečišču vodoravne ravni 5. medrebrnega prostora in zadnje aksilarne črte |
| V8 | na presečišču vodoravne ravni 5. medrebrnega prostora in srednje lopatične črte |
| V9 | na presečišču vodoravnega nivoja 5. medrebrnega prostora in paravertebralne linije |
Standardna študija uporablja 12 odvodov.
Kako prepoznati patologijo pri delu srca
Pri odgovoru na to vprašanje je zdravnik pozoren na diagram osebe in glede na glavne oznake lahko ugiba, kateri oddelek je začel odpovedovati.
Vse podatke bomo prikazali v obliki tabele.
| imenovanje | miokardni oddelek |
| jaz | sprednja stena srca |
| II | skupni prikaz I in III |
| III | zadnja stena srca |
| aVR | desna stranska stena srca |
| aVL | levo sprednjo stransko steno srca |
| aVF | zadnja spodnja stena srca |
| V1 in V2 | desni prekat |
| V3 | interventrikularni septum |
| V4 | vrh srca |
| V5 | sprednjo stransko steno levega prekata |
| V6 | stransko steno levega prekata |
Glede na vse zgoraj navedeno se lahko naučite dešifrirati trak vsaj glede na najpreprostejše parametre. Čeprav bodo številna resna odstopanja pri delu srca vidna s prostim očesom, tudi s tem naborom znanja.
Zaradi jasnosti bomo opisali nekaj najbolj razočarajočih diagnoz, tako da boste lahko preprosto vizualno primerjali normo in odstopanja od nje.
miokardni infarkt

Sodeč po tem EKG bo diagnoza razočarala. Tu je od pozitivnih samo trajanje intervala Q-R-S, kar je normalno.
V odvodih V2 - V6 vidimo elevacijo ST.
To je rezultat akutna transmuralna ishemija(AMI) sprednje stene levega prekata. V sprednjih odvodih so vidni valovi Q.

Na tem traku vidimo motnjo prevodnosti. Vendar tudi ob tem dejstvu, akutni anteriorno-septalni miokardni infarkt v ozadju blokade desne noge Hisovega snopa.
Desni prsni vodi razstavljajo elevacijo S-T in pozitivne T valove.

Rimm - sinus. Tukaj so visoki pravilni R valovi, patologija Q valov v posterolateralnih odsekih.
Vidno odstopanje ST v I, aVL, V6. Vse to kaže na posterolateralni miokardni infarkt s koronarno boleznijo srca (CHD).
Tako so znaki miokardnega infarkta na EKG:
- visok val T
- elevacija ali depresija S-T segmenta
- patološki val Q ali njegova odsotnost

Znaki hipertrofije miokarda
Ventrikularna
Večinoma je hipertrofija značilna za tiste ljudi, katerih srce je dolgo časa doživljalo dodatno obremenitev zaradi, na primer, debelosti, nosečnosti, kakšne druge bolezni, ki negativno vpliva na nevaskularno delovanje celotnega organizma kot celote. ali posamezni organi (zlasti pljuča, ledvice).
Za hipertrofiran miokard je značilno več znakov, od katerih je eden podaljšan čas notranjega odklona.
Kaj to pomeni?
Vzbujanje bo moralo preživeti več časa skozi srčne oddelke.
Enako velja za vektor, ki je tudi večji, daljši.
Če iščete te znake na traku, bo val R imel večjo amplitudo kot običajno.
 Značilen simptom je ishemija, ki je posledica nezadostne prekrvavitve.
Značilen simptom je ishemija, ki je posledica nezadostne prekrvavitve.
Skozi koronarne arterije do srca teče pretok krvi, ki s povečanjem debeline miokarda na poti naleti na oviro in se upočasni. Kršitev oskrbe s krvjo povzroči ishemijo subendokardnih plasti srca.
Na podlagi tega je naravno, normalno delovanje poti moteno. Neustrezna prevodnost vodi do napak v procesu vzbujanja prekatov.
Nato se sproži verižna reakcija, saj je delo drugih oddelkov odvisno od dela enega oddelka. Če je na obrazu hipertrofija enega od ventriklov, se njegova masa poveča zaradi rasti kardiomiocitov - to so celice, ki sodelujejo v procesu prenosa živčnega impulza. Zato bo njegov vektor večji od vektorja zdravega ventrikla. Na traku elektrokardiograma bo opazno, da bo vektor odklonjen proti lokalizaciji hipertrofije s premikom električne osi srca.
Glavne značilnosti vključujejo spremembo tretjega prsnega odvoda (V3), ki je nekaj podobnega pretovornemu, prehodnemu območju.
Kakšna cona je to?
Vključuje višino zobca R in globino S, ki sta po absolutni vrednosti enaki. Ko pa se električna os spremeni zaradi hipertrofije, se spremeni njuno razmerje.
Razmislite o konkretnih primerih

Pri sinusnem ritmu je hipertrofija levega prekata jasno vidna z značilnimi visokimi T valovi v prsnih odvodih.
Obstaja nespecifična ST depresija v inferolateralni regiji.
EOS (električna os srca) deviirana v levo s sprednjim hemiblokom in podaljšanjem intervala QT.
Visoki T valovi kažejo, da ima oseba poleg hipertrofije tudi hiperkaliemija se je najverjetneje razvila v ozadju ledvične odpovedi in, ki so značilne za številne bolnike, ki so bili bolni več let.
Poleg tega daljši interval QT z depresijo ST kaže na hipokalcemijo, ki napreduje v napredovalih fazah (kronična odpoved ledvic).
Ta EKG ustreza starejši osebi, ki ima resne težave z ledvicami. On je na robu.
atrijski
Kot že veste, je skupna vrednost atrijskega vzbujanja na kardiogramu prikazana z valom P. V primeru okvar v tem sistemu se širina in / ali višina vrha poveča.

Pri hipertrofiji desnega atrija (RAA) bo P višji od običajnega, vendar ne širši, saj se vrh vzbujanja PP konča pred vzbujanjem levega. V nekaterih primerih ima vrh koničasto obliko.
Pri HLP pride do povečanja širine (več kot 0,12 sekunde) in višine vrha (pojavi se dvojna grba).

Ti znaki kažejo na kršitev prevodnosti impulza, ki se imenuje intraatrijalna blokada.
blokade
Blokade razumemo kot kakršne koli okvare v prevodnem sistemu srca.
Malo prej smo pogledali pot impulza iz sinusnega vozla skozi prevodne poti do atrija, hkrati pa sinusni impulz hiti vzdolž spodnje veje Bachmannovega snopa in doseže atrioventrikularni spoj, ki poteka skozi njega. , pride do naravne zamude. Nato vstopi v prevodni sistem prekatov, predstavljen v obliki Hisovih snopov.
Glede na stopnjo, na kateri je prišlo do okvare, ločimo kršitev:
- intraatrijsko prevajanje (blokada sinusnega impulza v atriju)
- atrioventrikularni
- intraventrikularno
Intraventrikularno prevajanje
Ta sistem je predstavljen v obliki Hisovega debla, razdeljenega na dve veji - levo in desno nogo.
Desna noga "oskrbuje" desni prekat, znotraj katerega se razveja v številne majhne mreže. Videti je kot en širok snop z vejami znotraj mišic ventrikla.
Leva noga je razdeljena na sprednjo in zadnjo vejo, ki "mejijo" na sprednjo in zadnjo steno levega prekata. Obe veji tvorita mrežo manjših vej znotraj muskulature LV. Imenujejo se Purkinjejeva vlakna.
Blokada desne noge njegovega snopa
Potek impulza najprej pokriva pot skozi vzbujanje interventrikularnega septuma, nato pa se v proces vključi prvi neblokiran LV skozi svoj normalni potek in šele nato se vzbuja desni, do katerega impulz doseže izkrivljena pot skozi Purkinjejeva vlakna.
Seveda bo vse to vplivalo na strukturo in obliko kompleksa QRS v desnih prsnih odvodih V1 in V2. Hkrati bomo na EKG videli bifurkirane vrhove kompleksa, podobne črki "M", v kateri je R vzbujanje interventrikularnega septuma, drugi R1 pa dejansko vzbujanje trebušne slinavke. S, kot prej, bo odgovoren za vzbujanje levega prekata.


Na tem traku vidimo nepopolni RBBB in AB blok 1. stopnje, tu so tudi p ubtsovye spremembe v zadnji diafragmatični regiji.
Tako so znaki blokade desnega kraka Njegovega snopa naslednji:
- podaljšanje kompleksa QRS v standardnem odvodu II za več kot 0,12 s.
- povečanje časa notranjega odklona desnega prekata (na zgornjem grafu je ta parameter predstavljen kot J, kar je več kot 0,02 s v desnih prsnih odvodih V1, V2)
- deformacija in cepitev kompleksa na dve "grbi"
- negativni val T
Blokada leve noge Hisovega snopa
Potek vzbujanja je podoben, impulz doseže LV po obvozih (ne gre po levi nogi Hisovega snopa, temveč po mreži Purkinjejevih vlaken iz trebušne slinavke).
Značilnosti tega pojava na EKG:
- razširitev ventrikularnega kompleksa QRS (več kot 0,12 s)
- povečanje časa notranje deviacije v blokiranem LV (J je večji od 0,05 s)
- deformacija in bifurkacija kompleksa v odvodih V5, V6
- negativni val T (-TV5, -TV6)


Blokada (nepopolna) leve noge Hisovega snopa
Vredno je biti pozoren na dejstvo, da bo val S "atrofiran", tj. ne bo mogel doseči izolinije.
Atrioventrikularni blok
Obstaja več stopenj:
- I - značilno je počasno prevajanje (srčni utrip je normalen v območju 60 - 90; vsi valovi P so povezani s kompleksom QRS; interval P-Q je večji od normalnega 0,12 s.)
- II - nepopolna, razdeljena na tri možnosti: Mobitz 1 (srčni utrip se upočasni; vsi valovi P niso povezani s kompleksom QRS; spremeni se interval P-Q; periodični mediji se pojavljajo 4: 3, 5: 4 itd.), Mobitz 2 ( tudi večina, vendar je interval P - Q konstanten; periodičnost 2:1, 3:1), visoke stopnje (močno znižan srčni utrip; periodičnost: 4:1, 5:1; 6:1)
- III - popolna, razdeljena na dve možnosti: proksimalno in distalno
No, šli bomo v podrobnosti, vendar upoštevajte le najpomembnejše:
- čas prehoda skozi atrioventrikularni spoj je običajno 0,10±0,02. Skupaj ne več kot 0,12 sek.
- odraža na intervalu P - Q
- tukaj je fiziološka zamuda impulza, ki je pomembna za normalno hemodinamiko

AV blok II stopnje Mobitz II
Takšne kršitve vodijo do motenj intraventrikularnega prevajanja. Običajno imajo ljudje s takim trakom težko dihanje, omotico ali pa se hitro preobremenijo. Na splošno to ni tako strašljivo in je zelo pogosto tudi pri relativno zdravih ljudeh, ki se ne pritožujejo posebej nad svojim zdravjem.
Motnje ritma
Znaki aritmije so običajno vidni s prostim očesom.
Ko je razdražljivost motena, se odzivni čas miokarda na impulz spremeni, kar na traku ustvari značilne grafe. Poleg tega je treba razumeti, da v vseh srčnih oddelkih ritem ne more biti konstanten, ob upoštevanju dejstva, da obstaja, recimo, nekakšna blokada, ki zavira prenos impulzov in izkrivlja signale.
Tako na primer naslednji kardiogram označuje atrijsko tahikardijo, tisti pod njim pa ventrikularno tahikardijo s frekvenco 170 utripov na minuto (LV).


Sinusni ritem z značilnim zaporedjem in frekvenco je pravilen. Njegove značilnosti so naslednje:
- frekvenca valov P v območju 60-90 na minuto
- Razmik RR je enak
- val P je pozitiven v II standardnem odvodu
- Val P je negativen v odvodu aVR

Vsaka aritmija kaže, da srce deluje v drugačnem načinu, ki ga ni mogoče imenovati redno, običajno in optimalno. Najpomembnejša stvar pri določanju pravilnosti ritma je enakomernost intervala valov P-P. Sinusni ritem je pravilen, ko je ta pogoj izpolnjen.
Če pride do majhne razlike v intervalih (tudi 0,04 s, ne več kot 0,12 s), bo zdravnik že pokazal odstopanje.

Ritem je sinusni, nepravilen, saj se intervali RR razlikujejo za največ 0,12 sekunde.
Če so intervali daljši od 0,12 sekunde, potem to kaže na aritmijo. Vključuje:
- ekstrasistola (najpogostejša)
- paroksizmalna tahikardija
- utripanje
- plapolanje itd.

Aritmija ima svoj fokus lokalizacije, ko se na kardiogramu pojavi motnja ritma v določenih delih srca (v atrijih, prekatih).
Najbolj izrazit znak atrijske undulacije so visokofrekvenčni impulzi (250 - 370 utripov na minuto). So tako močni, da prekrivajo frekvenco sinusnih impulzov. Na EKG ne bo valov P. Namesto njih bodo vidni ostri, žagasti "zobci" z nizko amplitudo (ne več kot 0,2 mV) na svincu aVF.
Holter EKG
Ta metoda se sicer skrajšano imenuje HM EKG.
Kaj je to?
Njegova prednost je, da je mogoče dnevno spremljati delovanje srčne mišice. Sam čitalnik (snemalnik) je kompakten. Uporablja se kot prenosna naprava, ki lahko dalj časa snema signale z elektrod na magnetni trak.
Na običajni stacionarni napravi je precej težko opaziti nekaj občasnih skokov in motenj v delovanju miokarda (glede na asimptomatičnost), zato se za zagotovitev pravilne diagnoze uporablja metoda Holter.
Bolnika povabimo, da po zdravniških navodilih sam vodi podroben dnevnik, saj se nekatere patologije lahko manifestirajo ob določenem času (srce se »sesede« le zvečer in to ne vedno, zjutraj nekaj »pritisne« na srce).
Med opazovanjem si človek zapisuje vse, kar se mu dogaja, na primer: ko je miroval (spal), se preobremenil, tekel, pospešil korak, fizično ali psihično delal, bil živčen, zaskrbljen. Ob tem pa je pomembno tudi, da poslušate sebe in poskušate čim bolj jasno opisati vse svoje občutke, simptome, ki spremljajo določena dejanja, dogodke.
 Čas zbiranja podatkov običajno ne traja dlje kot en dan. Za takšno dnevno spremljanje EKG vam omogoča, da dobite jasnejšo sliko in določite diagnozo. Včasih pa se lahko čas zbiranja podatkov podaljša na več dni. Vse je odvisno od dobrega počutja osebe ter kakovosti in popolnosti predhodnih laboratorijskih preiskav.
Čas zbiranja podatkov običajno ne traja dlje kot en dan. Za takšno dnevno spremljanje EKG vam omogoča, da dobite jasnejšo sliko in določite diagnozo. Včasih pa se lahko čas zbiranja podatkov podaljša na več dni. Vse je odvisno od dobrega počutja osebe ter kakovosti in popolnosti predhodnih laboratorijskih preiskav.
Običajno je osnova za predpisovanje te vrste analize neboleči simptomi koronarne srčne bolezni, latentna hipertenzija, ko zdravniki sumijo, dvomijo o kakršnih koli diagnostičnih podatkih. Poleg tega ga lahko predpišejo, ko bolniku predpisujejo nova zdravila, ki vplivajo na delovanje miokarda, ki se uporabljajo pri zdravljenju ishemije ali če je nameščen umetni srčni spodbujevalnik itd. To se naredi tudi zaradi ocene bolnikovega stanja, da se oceni stopnja učinkovitosti predpisane terapije ipd.
Kako se pripraviti na HM EKG
Običajno v tem procesu ni nič zapletenega. Vendar je treba razumeti, da lahko druge naprave, zlasti tiste, ki oddajajo elektromagnetne valove, vplivajo na napravo.
Prav tako ni zaželena interakcija s katero koli kovino (prstane, uhane, kovinske zaponke itd. je treba odstraniti). Napravo je treba zaščititi pred vlago (popolna higiena telesa pod prho ali kadjo je nesprejemljiva).
Na rezultate negativno vplivajo tudi sintetične tkanine, saj lahko ustvarijo statično napetost (postanejo naelektrene). Vsak tak "pljusk" oblačil, posteljnih pregrinjal in drugih stvari popači podatke. Zamenjajte jih z naravnimi: bombaž, lan.
Naprava je izjemno ranljiva in občutljiva na magnete, ne zadržujte se v bližini mikrovalovne pečice ali indukcijske kuhalne plošče, izogibajte se bližini visokonapetostnih žic (četudi se z avtom vozite po majhnem odseku ceste, čez katerega so visokonapetostni vodi ).
Kako poteka zbiranje podatkov?
Običajno dobi pacient napotnico in ob dogovorjeni uri pride v bolnišnico, kjer zdravnik po teoretičnem uvodu na določene dele telesa namesti elektrode, ki jih z žicami poveže s kompaktnim snemalnikom.
Sam registrator je majhna naprava, ki zajame morebitne elektromagnetne vibracije in si jih zapomni. Zapenja se na pas in se skrije pod oblačila.
Moški morajo včasih vnaprej obriti nekatere dele telesa, na katere so pritrjene elektrode (na primer, da "osvobodijo" prsni koš dlak).
Po vseh pripravah in namestitvi opreme lahko pacient opravlja svoje običajne dejavnosti. Moral bi se vključiti v svoje vsakdanje življenje, kot da se ni nič zgodilo, vendar ne pozabiti delati zapiskov (izjemno pomembno je navesti čas manifestacije določenih simptomov in dogodkov).
Po obdobju, ki ga določi zdravnik, se "subjekt" vrne v bolnišnico. Iz nje odstranimo elektrode in odčitamo napravo.
Kardiolog bo s posebnim programom obdelal podatke snemalnika, ki je praviloma enostavno sinhroniziran z osebnim računalnikom in bo lahko natančno popisal vse pridobljene izvide.
Takšna metoda funkcionalne diagnostike, kot je EKG, je veliko bolj učinkovita, saj je zahvaljujoč njej mogoče opaziti tudi najmanjše patološke spremembe v delovanju srca in se pogosto uporablja v medicinski praksi za prepoznavanje življenjsko nevarnih bolezni pri bolniki kot srčni infarkt.
Za diabetike s poznimi srčno-žilnimi zapleti, ki so se razvili v ozadju diabetesa mellitusa, je še posebej pomembno, da ga redno izvajajo vsaj enkrat letno.
Če najdete napako, izberite del besedila in pritisnite Ctrl+Enter.
Dešifriranje EKG je naloga usposobljenega zdravnika. S to metodo funkcionalne diagnostike se ocenjuje:
- srčni ritem - stanje generatorjev električnih impulzov in stanje srčnega sistema, ki te impulze prevaja
- stanje same srčne mišice (miokarda), prisotnost ali odsotnost njegovega vnetja, poškodbe, zgostitve, stradanja kisika, elektrolitskega neravnovesja
Vendar imajo sodobni pacienti pogosto dostop do svojih zdravstvenih dokumentov, zlasti do elektrokardiografskih filmov, na katerih so napisani zdravstveni izvidi. S svojo raznolikostjo lahko ti zapisi pripeljejo tudi najbolj uravnoteženega, a nevednega človeka. Dejansko pogosto pacient ne ve zagotovo, kako nevarno je za življenje in zdravje, kar je napisano na zadnji strani EKG filma z roko funkcionalnega diagnostika, in še vedno je nekaj dni pred sestankom pri terapevtu ali kardiologu.
Da bi zmanjšali intenzivnost strasti, bralce takoj opozorimo, da brez resne diagnoze (miokardni infarkt, akutne motnje ritma) funkcionalni diagnostik bolnika ne bo izpustil iz ordinacije, ampak ga bo poslal vsaj na posvet k strokovni sodelavec tam. O preostalih "skrivnostih Open" v tem članku. V vseh nejasnih primerih patoloških sprememb na EKG je predpisana kontrola EKG, dnevni monitoring (Holter), ECHO kardioskopija (ultrazvok srca) in obremenitveni testi (tekalna steza, kolesargometrija).
Številke in latinične črke pri dekodiranju EKG
PQ- (0,12-0,2 s) - čas atrioventrikularnega prevajanja. Najpogosteje se podaljša v ozadju AV blokade. Skrajšan pri sindromih CLC in WPW.
P - (0,1s) višina 0,25-2,5 mm opisuje atrijske kontrakcije. Lahko govorimo o njihovi hipertrofiji.
QRS - (0,06-0,1s) - ventrikularni kompleks
QT - (ne več kot 0,45 s) se podaljša s pomanjkanjem kisika (miokardna ishemija, infarkt) in grožnjo motenj ritma.
RR - razdalja med vrhovi ventrikularnih kompleksov odraža pravilnost srčnih kontrakcij in omogoča izračun srčnega utripa.
Dekodiranje EKG pri otrocih je prikazano na sliki 3
Možnosti za opis srčnega utripa
Sinusni ritem
To je najpogostejši napis na EKG. In če ni dodano nič drugega in je frekvenca (HR) navedena od 60 do 90 utripov na minuto (na primer srčni utrip 68`) - to je najuspešnejša možnost, ki kaže, da srce deluje kot ura. To je ritem, ki ga nastavi sinusni vozel (glavni srčni spodbujevalnik, ki ustvarja električne impulze, ki povzročajo krčenje srca). Hkrati sinusni ritem pomeni dobro počutje, tako v stanju tega vozla kot v zdravju prevodnega sistema srca. Odsotnost drugih zapisov zanika patološke spremembe v srčni mišici in pomeni, da je EKG normalen. Poleg sinusnega ritma je lahko atrijski, atrioventrikularni ali ventrikularni, kar kaže, da ritem določajo celice v teh delih srca in se šteje za patološkega.
sinusna aritmija
To je različica norme pri mladih in otrocih. To je ritem, v katerem impulzi zapuščajo sinusni vozel, vendar so intervali med srčnimi utripi različni. To je lahko posledica fizioloških sprememb (dihalna aritmija, ko se krčenje srca pri izdihu upočasni). Približno 30% sinusnih aritmij zahteva opazovanje kardiologa, saj jim grozi razvoj resnejših motenj ritma. To so aritmije po revmatiki. V ozadju miokarditisa ali po njem, v ozadju nalezljivih bolezni, srčnih napak in pri ljudeh z anamnezo aritmij.
Sinusna bradikardija
To so ritmične kontrakcije srca s frekvenco manj kot 50 na minuto. Pri zdravih ljudeh se bradikardija pojavi na primer med spanjem. Bradikardijo pogosto opazimo tudi pri profesionalnih športnikih. Patološka bradikardija lahko kaže na sindrom bolnega sinusa. Hkrati je bradikardija bolj izrazita (srčni utrip v povprečju od 45 do 35 utripov na minuto) in se opazi kadar koli v dnevu. Kadar bradikardija povzroči prekinitve srčnih kontrakcij do 3 sekunde podnevi in približno 5 sekund ponoči, povzroči motnje v oskrbi tkiv s kisikom in se kaže na primer z omedlevico, je indicirana operacija za namestitev srca srčni spodbujevalnik, ki nadomešča sinusni vozel in vsiljuje srcu normalen ritem kontrakcij. 
Sinusna tahikardija
Srčni utrip več kot 90 na minuto - je razdeljen na fiziološke in patološke. Pri zdravih ljudeh sinusno tahikardijo spremlja fizični in čustveni stres, pitje kave, včasih močnega čaja ali alkohola (zlasti energijskih pijač). Je kratkotrajna in po epizodi tahikardije se srčni utrip v kratkem času po prenehanju obremenitve normalizira. S patološko tahikardijo palpitacije motijo bolnika v mirovanju. Njeni vzroki so povišanje temperature, okužbe, izguba krvi, dehidracija, anemija,. Zdravite osnovno bolezen. Sinusna tahikardija se ustavi le s srčnim infarktom ali akutnim koronarnim sindromom.
Ekstrasistolija
To so motnje ritma, pri katerih žarišča izven sinusnega ritma povzročajo izredne srčne kontrakcije, po katerih se pojavi dvojna pavza, imenovana kompenzatorna. Na splošno pacient zaznava srčne utripe kot neenakomerne, hitre ali počasne, včasih kaotične. Predvsem so moteče motnje srčnega ritma. Lahko se pojavijo v obliki sunkov, mravljinčenja, občutkov strahu in praznine v trebuhu.
Vse ekstrasistole niso nevarne za zdravje. Večina jih ne vodi do pomembnih motenj krvnega obtoka in ne ogroža življenja ali zdravja. Lahko so funkcionalni (v ozadju napadov panike, kardioneuroze, hormonskih motenj), organski (z IHD, srčnimi napakami, miokardno distrofijo ali kardiopatijo, miokarditisom). Lahko vodijo tudi do zastrupitve in operacije srca. Glede na mesto nastanka ekstrasistole delimo na atrijske, ventrikularne in antrioventrikularne (nastanejo v vozlišču na meji med atrijima in ventrikli).
- Posamezne ekstrasistole največkrat redki (manj kot 5 na uro). Običajno delujejo in ne motijo normalne oskrbe s krvjo.
- Seznanjene ekstrasistole po dva spremljata številne normalne kontrakcije. Takšna motnja ritma pogosto kaže na patologijo in zahteva dodaten pregled (Holterjev nadzor).
- Aloritmije so bolj zapletene vrste ekstrasistol. Če je vsak drugi popadek ekstrasistola, gre za bigimenijo, če je vsak tretji za triginemijo, vsak četrti pa za kvadrihimenijo.
Ventrikularne ekstrasistole je običajno razdeliti v pet razredov (po Launu). Ocenjujejo se med dnevnim spremljanjem EKG, saj indikatorji običajnega EKG v nekaj minutah morda ne bodo pokazali ničesar.
- Razred 1 - posamezne redke ekstrasistole s frekvenco do 60 na uro, ki izhajajo iz enega žarišča (monotopne)
- 2 - pogosto monotopno več kot 5 na minuto
- 3 - pogosti polimorfni (različnih oblik) politopni (iz različnih žarišč)
- 4a - par, 4b - skupina (trigimenija), epizode paroksizmalne tahikardije
- 5 - zgodnje ekstrasistole
Višji kot je razred, hujše so kršitve, čeprav danes niti 3. in 4. stopnja ne zahtevata vedno zdravniške obravnave. Na splošno velja, da če je ventrikularnih ekstrasistol manj kot 200 na dan, jih je treba opredeliti kot funkcionalne in jih ne skrbeti. Pogosteje je indiciran ECHO COP, včasih - MRI srca. Ne zdravijo ekstrasistole, ampak bolezen, ki vodi do nje.
Paroksizmalna tahikardija
Na splošno je paroksizma napad. Paroksizmalno pospeševanje ritma lahko traja od nekaj minut do nekaj dni. V tem primeru bodo intervali med srčnimi utripi enaki, ritem pa se bo povečal za več kot 100 na minuto (povprečno od 120 do 250). Obstajajo supraventrikularne in ventrikularne oblike tahikardije. Osnova te patologije je nenormalno kroženje električnega impulza v prevodnem sistemu srca. Takšna patologija je predmet zdravljenja. Od domačih zdravil za odpravo napada:
- zadrževanje diha
- povečan prisilni kašelj
- potopitev obraza v hladno vodo
WPW sindrom
Wolff-Parkinson-Whiteov sindrom je vrsta paroksizmalne supraventrikularne tahikardije. Poimenovana po imenih avtorjev, ki so jo opisali. V središču pojava tahikardije je prisotnost med atrijem in prekatom dodatnega živčnega snopa, skozi katerega prehaja hitrejši impulz kot iz glavnega srčnega spodbujevalnika.
Posledično pride do izrednega krčenja srčne mišice. Sindrom zahteva konzervativno ali kirurško zdravljenje (z neučinkovitostjo ali nestrpnostjo antiaritmičnih tablet, z epizodami atrijske fibrilacije, s sočasnimi srčnimi napakami).
CLC - Sindrom (Clerk-Levy-Christesco)
Po mehanizmu je podoben WPW in je značilno zgodnejše vzbujanje prekatov v primerjavi z normo zaradi dodatnega snopa, po katerem potuje živčni impulz. Prirojeni sindrom se kaže z napadi hitrega srčnega utripa.
atrijska fibrilacija
Lahko je v obliki napada ali v trajni obliki. Kaže se v obliki trepetanja ali atrijske fibrilacije.
atrijska fibrilacija

atrijska fibrilacija
Ko srce utripa, se krči popolnoma neenakomerno (intervali med krči zelo različno dolgi). To je posledica dejstva, da ritem ne določa sinusni vozel, temveč druge atrijske celice.
Izkaže se frekvenca od 350 do 700 utripov na minuto. Enostavno ni popolne atrijske kontrakcije, kontrakcijska mišična vlakna ne zagotavljajo učinkovitega polnjenja prekatov s krvjo.
Posledično se sproščanje krvi iz srca poslabša, organi in tkiva pa trpijo zaradi stradanja kisika. Drugo ime za atrijsko fibrilacijo je atrijska fibrilacija. Vse atrijske kontrakcije ne dosežejo srčnih prekatov, zato bo srčni utrip (in pulz) pod normalnim (bradisistola s frekvenco manj kot 60) ali normalna (normosistola od 60 do 90) ali nad normalno (tahizistola več kot 90 utripov na minuto).
Napad atrijske fibrilacije je težko spregledati.
- Običajno se začne z močnim srčnim utripom.
- Razvija se kot serija absolutno neritmičnih srčnih utripov z visoko ali normalno frekvenco.
- Pogoj spremljajo šibkost, znojenje, omotica.
- Strah pred smrtjo je zelo izrazit.
- Lahko pride do kratkega dihanja, splošnega vzburjenja.
- Včasih opazili.
- Napad se konča z normalizacijo ritma in potrebo po uriniranju, pri katerem izstopa velika količina urina.
Za zaustavitev napada uporabljajo refleksne metode, zdravila v obliki tablet ali injekcij ali se zatečejo k kardioverziji (stimulacija srca z električnim defibrilatorjem). Če se napad atrijske fibrilacije ne odpravi v dveh dneh, se poveča tveganje za trombotične zaplete (pljučna embolija, možganska kap).
S stalno obliko utripanja srčnega utripa (ko se ritem ne obnovi niti ob ozadju zdravil niti ob ozadju električne stimulacije srca), postanejo bolj znani spremljevalec bolnikov in se čutijo le s tahizistolo (hitri nepravilni srčni utripi). ). Glavna naloga pri odkrivanju znakov tahizistole trajne oblike atrijske fibrilacije na EKG je upočasniti ritem do normosistole, ne da bi ga poskušali narediti ritmičnega.
Primeri posnetkov na EKG filmih:
- atrijska fibrilacija, tahisistolična varianta, srčni utrip 160 in '.
- Atrijska fibrilacija, normosistolična varianta, srčni utrip 64 in '.
Atrijska fibrilacija se lahko razvije v programu koronarne bolezni srca, v ozadju tirotoksikoze, organskih srčnih napak, sladkorne bolezni, sindroma bolnega sinusa, zastrupitve (najpogosteje z alkoholom).
atrijski undulacija
To so pogoste (več kot 200 na minuto) redne atrijske kontrakcije in enako redne, a bolj redke ventrikularne kontrakcije. Na splošno je flutter pogostejši v akutni obliki in ga bolje prenašamo kot flutter, saj so motnje krvnega obtoka manj izrazite. Tresenje se razvije, ko:
- organske bolezni srca (kardiomiopatije, srčno popuščanje)
- po operaciji srca
- na ozadju obstruktivne pljučne bolezni
- pri zdravih ljudeh se skoraj nikoli ne pojavi.
Klinično se trepetanje kaže v hitrem ritmičnem srčnem utripu in pulzu, otekanju vratnih ven, kratki sapi, znojenju in šibkosti.
Prevodne motnje
Običajno, ko nastane v sinusnem vozlišču, gre električno vzbujanje skozi prevodni sistem in doživi fiziološko zamudo v delčku sekunde v atrioventrikularnem vozlišču. Na svoji poti impulz spodbudi h krčenju preddvorov in ventriklov, ki črpajo kri. Če se v nekem delu prevodnega sistema impulz zadrži dlje od predpisanega časa, bo vzbujanje spodnjih delov prišlo kasneje, kar pomeni, da bo normalno črpalno delo srčne mišice moteno. Prevodne motnje imenujemo blokade. Lahko se pojavijo kot funkcionalne motnje, pogosteje pa so posledica zastrupitve z mamili ali alkoholom ter organske bolezni srca. Glede na stopnjo, na kateri nastanejo, jih je več vrst.
Sinoatrijalna blokada
Ko je izhod impulza iz sinusnega vozla težaven. Pravzaprav to vodi do sindroma šibkosti sinusnega vozla, zmanjšanja kontrakcij do hude bradikardije, motnje oskrbe s krvjo na periferiji, zasoplosti, šibkosti, omotice in izgube zavesti. Druga stopnja te blokade se imenuje Samoilov-Wenckebachov sindrom.
Atrioventrikularni blok (AV blok)
To je zakasnitev vzbujanja v atrioventrikularnem vozlu več kot predpisanih 0,09 sekunde. Obstajajo tri stopnje te vrste blokade. Višja kot je stopnja, manj pogosto se prekati krčijo, hujše so motnje krvnega obtoka.
- Pri prvi zamudi omogoča, da vsaka atrijska kontrakcija vzdržuje ustrezno število ventrikularnih kontrakcij.
- Druga stopnja pusti del atrijskih kontrakcij brez ventrikularnih kontrakcij. Opisano je v smislu podaljšanja PQ in prolapsa ventrikularnega utripa kot Mobitz 1, 2 ali 3.
- Tretja stopnja se imenuje tudi popolna prečna blokada. Atriji in ventrikli se začnejo krčiti brez medsebojne povezave.
V tem primeru se prekati ne ustavijo, ker ubogajo srčne spodbujevalnike iz spodaj ležečih delov srca. Če se prva stopnja blokade morda ne manifestira na noben način in se odkrije le z EKG, potem je za drugo že značilen občutek periodičnega srčnega zastoja, šibkosti, utrujenosti. S popolnimi blokadami se manifestacijam dodajo cerebralni simptomi (omotica, muhe v očeh). Lahko se razvijejo Morgagni-Adams-Stokesovi napadi (ko ventrikli uhajajo iz vseh srčnih spodbujevalnikov) z izgubo zavesti in celo s krči.
Motnje prevodnosti znotraj ventriklov
V prekatih do mišičnih celic se električni signal širi skozi elemente prevodnega sistema, kot so deblo Hisovega snopa, njegove noge (levo in desno) in veje nog. Blokade lahko nastanejo na katerem koli od teh nivojev, kar se odraža tudi na EKG. V tem primeru, namesto da bi bil hkrati pokrit z vzbujanjem, je eden od ventriklov zakasnjen, saj signal do njega poteka okoli blokiranega območja.
Poleg mesta nastanka ločimo popolno ali nepopolno blokado, pa tudi trajno in občasno. Vzroki intraventrikularnih blokad so podobni kot pri drugih prevodnih motnjah (IHD, mio- in endokarditis, kardiomiopatije, srčne napake, arterijska hipertenzija, fibroza, srčni tumorji). Vplivajo tudi vnos antiartmikov, povečanje kalija v krvni plazmi, acidoza in stradanje kisika.
- Najpogostejša je blokada anteroposteriorne veje leve noge Hisovega snopa (BPVLNPG).
- Na drugem mestu je blokada desne noge (RBNB). Ta blokada običajno ne spremlja srčna bolezen.
- Blokada leve noge Hisovega snopa bolj značilna za poškodbo miokarda. Hkrati je popolna blokada (PBBBB) hujša od nepopolne blokade (NBLBBB). Včasih ga je treba razlikovati od sindroma WPW.
- Blokada posteriorne spodnje veje leve noge Hisovega snopa lahko pri osebah z ozkim in podolgovatim ali deformiranim prsnim košem. Od patoloških stanj je bolj značilna za preobremenitev desnega prekata (s pljučno embolijo ali srčnimi napakami).
Klinika blokade na ravni Hisovega snopa ni izražena. Na prvem mestu je slika glavne srčne patologije.
- Baileyjev sindrom - blokada dveh žarkov (desne noge in zadnje veje leve noge Hisovega snopa).
Hipertrofija miokarda
Pri kroničnih preobremenitvah (tlak, prostornina) se začne srčna mišica na nekaterih področjih zgostiti, srčne komore pa se raztezajo. Na EKG so takšne spremembe običajno označene kot hipertrofija.
- (LVH) - značilno za arterijsko hipertenzijo, kardiomiopatijo, številne srčne napake. Toda tudi pri normalnih športnikih, debelih bolnikih in ljudeh, ki se ukvarjajo s težkim fizičnim delom, se lahko pojavijo znaki LVH.
- Hipertrofija desnega prekata- nedvomen znak povečanega tlaka v sistemu pljučnega obtoka. Kronično pljučno srce, obstruktivna pljučna bolezen, srčne okvare (pljučna stenoza, Fallotova tetralogija, okvara ventrikularnega septuma) vodijo do HPZh.
- Hipertrofija levega atrija (HLH)) - z mitralno in aortno stenozo ali insuficienco, hipertenzijo, kardiomiopatijo, po.
- Hipertrofija desnega preddvora (RAH)- s cor pulmonale, okvarami trikuspidalne zaklopke, deformacijami prsnega koša, pljučnimi patologijami in pljučno embolijo.
- Posredni znaki ventrikularne hipertrofije je odklon električne osi srca (EOC) v desno ali levo. Levi tip EOS je njegov odklon v levo, to je LVH, desni tip je LVH.
- Sistolična preobremenitev- to je tudi dokaz hipertrofije srca. Manj pogosto je to dokaz ishemije (ob prisotnosti bolečine v angini).
Spremembe kontraktilnosti in prehrane miokarda
Sindrom zgodnje repolarizacije ventriklov
Najpogosteje je to različica norme, zlasti za športnike in ljudi s prirojeno visoko telesno težo. Včasih je povezana s hipertrofijo miokarda. Nanaša se na posebnosti prehoda elektrolitov (kalij) skozi membrane kardiocitov in značilnosti proteinov, iz katerih so membrane zgrajene. Velja za dejavnik tveganja za nenaden srčni zastoj, vendar ne daje klinike in največkrat ostane brez posledic.
Zmerne ali hude difuzne spremembe v miokardu
To je dokaz miokardne podhranjenosti kot posledice distrofije, vnetja () oz. Tudi reverzibilne difuzne spremembe spremljajo motnje ravnovesja vode in elektrolitov (z bruhanjem ali drisko), jemanjem zdravil (diuretikov) in težkim fizičnim naporom.
Nespecifične spremembe ST
To je znak poslabšanja prehrane miokarda brez izrazitega stradanja kisika, na primer v primeru motenj ravnovesja elektrolitov ali v ozadju dishormonalnih stanj.
Akutna ishemija, ishemične spremembe, spremembe valov T, depresija ST, nizek T
To opisuje reverzibilne spremembe, povezane s kisikovim stradanjem miokarda (ishemija). Lahko je stabilna angina pektoris ali nestabilen, akutni koronarni sindrom. Poleg prisotnosti samih sprememb je opisana tudi njihova lokacija (na primer subendokardna ishemija). Posebnost takšnih sprememb je njihova reverzibilnost. Vsekakor je pri tovrstnih spremembah potrebna primerjava tega EKG s starimi filmi, ob sumu na srčni infarkt pa je treba opraviti hitre troponinske teste za poškodbo miokarda ali koronarno angiografijo. Glede na različico koronarne srčne bolezni je izbrano antiishemično zdravljenje.
Razvit srčni napad
Običajno je opisano kot:
- po stopnjah: akutna (do 3 dni), akutna (do 3 tedne), subakutna (do 3 mesece), brazgotina (doživljenjska po srčnem infarktu)
- po volumnu: transmuralni (veliko žariščni), subendokardialni (majhni žariščni)
- glede na lokacijo infarkta: obstajajo sprednji in sprednji septalni, bazalni, lateralni, spodnji (posteriorni diafragmatični), krožni apikalni, posteriorni bazalni in desni ventrikularni.
V vsakem primeru je srčni infarkt razlog za takojšnjo hospitalizacijo.
Vsa raznolikost sindromov in specifičnih sprememb EKG, razlika v indikatorjih za odrasle in otroke, obilica razlogov, ki vodijo do iste vrste sprememb EKG, ne dovoljujejo nestrokovnjaku, da bi razložil celo pripravljen zaključek funkcionalnega diagnostika. . Veliko bolj smiselno je, da imate pri roki izvid EKG, da pravočasno obiščete kardiologa in prejmete kompetentna priporočila za nadaljnjo diagnozo ali zdravljenje vaše težave, kar bistveno zmanjša tveganje za nujna srčna stanja.
Srce je najpomembnejši človeški organ. Z njegovo disfunkcijo trpi celotno telo. Elektrokardiografija se uporablja za odkrivanje različnih kardiovaskularnih patologij. Uporablja napravo, ki zajema električne impulze srca – elektrokardiograf. Razlaga EKG vam omogoča, da na grafični krivulji vidite glavna odstopanja v delovanju organa, kar v večini primerov pomaga postaviti diagnozo brez dodatnih študij, predpisati potrebno zdravljenje.
Kateri koncepti se uporabljajo pri dešifriranju
Dešifriranje EKG je precej zapleten postopek, ki zahteva poglobljeno znanje specialista. Pri ocenjevanju stanja srca se matematično merijo kazalci kardiograma. V tem primeru se uporabljajo koncepti, kot so sinusni ritem, srčni utrip, električna prevodnost in električna os, srčni spodbujevalniki in nekateri drugi. Z oceno teh indikatorjev lahko zdravnik jasno določi nekatere parametre delovanja srca.
Srčni utrip
Srčni utrip je specifično število srčnih utripov v določenem časovnem obdobju. Običajno se vzame interval 60 sekund. Na kardiogramu se srčni utrip določi z merjenjem razdalje med najvišjima zobcema (R - R). Hitrost zapisa grafične krivulje je običajno 100 mm/s. Srčni utrip se izračuna tako, da se dolžina zapisa enega mm pomnoži s trajanjem segmenta R - R. Pri zdravem človeku mora biti število srčnih utripov 60 - 80 utripov na minuto.
Sinusni ritem
Drug koncept, vključen v dekodiranje EKG, je sinusni ritem srca. Med normalnim delovanjem srčne mišice se električni impulzi pojavijo v posebnem vozlišču, nato pa se širijo v predel ventrikla in atrija. Prisotnost sinusnega ritma kaže na normalno delovanje srca.
Kardiogram zdrave osebe naj bi ves čas snemanja prikazoval enako razdaljo med valovi R. Dovoljeno je odstopanje 10 %. Takšni kazalniki kažejo na odsotnost aritmije pri ljudeh.
Prevodne poti
Ta koncept opredeljuje tak proces kot širjenje električnih impulzov skozi tkiva srčne mišice. Običajno se impulzi prenašajo v določenem zaporedju. Kršitev vrstnega reda njihovega prenosa iz enega srčnega spodbujevalnika v drugega kaže na disfunkcijo organa, razvoj različnih blokad. Ti vključujejo sinoatrijsko, intraatrijsko, atrioventrikularno, intraventrikularno blokado, pa tudi Wolff-Parkinson-Whiteov sindrom.
Na EKG lahko specialist vidi kršitev srčne prevodnosti
Električna os srca
Pri dešifriranju kardiograma srca se upošteva koncept - električna os srca. Ta izraz se pogosto uporablja v kardiološki praksi. Pri dešifriranju EKG ta koncept omogoča specialistu, da vidi, kaj se dogaja v srcu. Z drugimi besedami, električna os je celota vseh bioloških in električnih sprememb znotraj organa.
Elektrokardiogram vam omogoča vizualizacijo dogajanja na določenem območju srčne mišice z uporabo grafične slike, pridobljene s prenosom impulzov iz elektrod na posebno napravo.
Položaj električne osi določi zdravnik s pomočjo posebnih diagramov in tabel ali s primerjavo kompleksov QRS, ki so odgovorni za proces vzbujanja in krčenja srčnih prekatov.
Če indikatorji EKG kažejo, da ima val R v odvodu III manjšo amplitudo kot v odvodu I, govorimo o odstopanju srčne osi v levo. V primeru, da ima val R v III svincu večjo amplitudo kot v I svincu, je običajno govoriti o odstopanju osi v desno. Normalne vrednosti v tabeli kardiograma - val R je najvišji v svincu II.
Zobci in intervali
Na samem kardiogramu, pridobljenem med študijo, zobje in intervali niso navedeni. Potrebujejo jih samo strokovnjaki, ki izvajajo dešifriranje.
Zobje:
- P - določa začetek krčenja atrijskega območja;
- Q, R, S - pripadajo isti vrsti, sovpadajo s krčenjem ventriklov;
- T - čas neaktivnosti srčnih prekatov, to je njihova sprostitev;
- U - redko opažen na kardiogramu, o njegovem izvoru ni soglasja.
Za lažjo interpretacijo je kardiogram razdeljen na intervale. Na traku lahko vidite ravne črte, ki jasno potekajo po sredini zoba. Imenujejo se izolinije ali segmenti. Pri postavljanju diagnoze se običajno upoštevajo kazalniki segmentov P-Q in S-T.
Po drugi strani je en interval sestavljen iz segmentov in zob. Dolžina intervala pomaga oceniti tudi celotno sliko delovanja srca. Intervala - P - Q in Q - T imata diagnostični pomen.
Branje kardiograma
Kako dešifrirati kardiogram srca? To vprašanje postavljajo številni bolniki, ki so se morali soočiti s postopkom elektrokardiografije. To je zelo težko narediti sam, saj ima dešifriranje podatkov veliko odtenkov. In če v vašem kardiogramu odčitate določene motnje v delovanju srca, to sploh ne pomeni prisotnosti določene bolezni.

Kardiolog bere kardiogram
zobje
Poleg upoštevanja intervalov in segmentov je pomembno spremljati višino in trajanje vseh zob. Če njihovo nihanje ne odstopa od norme, to kaže na zdravo delovanje srca. Če je amplituda zavrnjena, govorimo o patoloških stanjih.
Norma zob na EKG:
- R - ne sme trajati več kot 0,11 s, višina znotraj 2 mm. Če so ti kazalniki kršeni, lahko zdravnik sklepa o odstopanju od norme;
- Q - ne sme biti višji od četrtine vala R, širši od 0,04 s. Temu zobu je treba posvetiti posebno pozornost, njegovo poglabljanje pogosto kaže na razvoj miokardnega infarkta pri osebi. V nekaterih primerih pride do izkrivljanja zob pri ljudeh s hudo debelostjo;
- R - ko je dešifriran, ga je mogoče izslediti v vodnikih V5 in V6, njegova višina ne sme presegati 2,6 mV;
- S je poseben zob, za katerega ni jasnih zahtev. Njegova globina je odvisna od številnih dejavnikov, na primer teže, spola, starosti, položaja pacientovega telesa, ko pa je zob preglobok, lahko govorimo o ventrikularni hipertrofiji;
- T - mora biti vsaj sedmina vala R.
Pri nekaterih bolnikih se po valu T na kardiogramu pojavi val U. Ta indikator se redko upošteva pri postavljanju diagnoze, nima jasnih norm.
Tudi intervali in segmenti imajo svoje normalne stopnje. Če so te vrednosti kršene, specialist običajno napoti osebo za nadaljnje raziskave.
Normalni indikatorji:
- segment ST mora biti običajno nameščen neposredno na izoliniji;
- kompleks QRS ne sme trajati več kot 0,07 - 0,11 s. Če so ti kazalniki kršeni, se običajno diagnosticirajo različne patologije srca;
- interval PQ naj traja od 0,12 milisekunde do 0,21 sekunde;
- Interval QT se izračuna ob upoštevanju srčnega utripa posameznega bolnika.

Pomembno! Segment ST v odvodih V1 in V2 včasih poteka nekoliko nad izolinijo. Specialist mora to funkcijo upoštevati pri dešifriranju EKG.
Funkcije dešifriranja
Za snemanje kardiograma je oseba pritrjena na telo s posebnimi senzorji, ki prenašajo električne impulze na elektrokardiograf. V medicinski praksi se ti impulzi in njihove poti imenujejo vodi. V bistvu se med študijo uporablja 6 glavnih odvodov. Označeni so s črkami V od 1 do 6.
Razlikujemo naslednja pravila za dekodiranje kardiograma:
- V svincu I, II ali III morate določiti lokacijo najvišjega območja vala R in nato izmeriti vrzel med naslednjima dvema zobema. To število je treba deliti z dva. To bo pomagalo določiti pravilnost srčnega utripa. Če je razmik med valovi R enak, to kaže na normalno krčenje srca.
- Po tem morate opraviti meritev vsakega zoba in intervala. Njihova pravila so opisana v zgornjem članku.
Večina sodobnih naprav samodejno meri srčni utrip. Pri starejših modelih je to treba narediti ročno. Pomembno je upoštevati, da je hitrost snemanja EKG običajno 25-50 mm/s.
Srčni utrip se izračuna po posebni formuli. Pri hitrosti snemanja kardiograma 25 mm na sekundo je treba intervalno razdaljo R - R pomnožiti z 0,04. V tem primeru je interval naveden v milimetrih.
Pri hitrosti 50 mm na sekundo je treba interval R - R pomnožiti z 0,02.
Za analizo EKG se običajno uporablja 6 od 12 odvodov, saj naslednjih 6 podvaja prejšnje.
Normalne vrednosti pri otrocih in odraslih
V medicinski praksi obstaja koncept norme elektrokardiograma, ki je značilen za vsako starostno skupino. Zaradi anatomskih značilnosti telesa pri novorojenčkih, otrocih in odraslih so kazalniki študije nekoliko drugačni. Razmislimo o njih podrobneje.
Norme EKG pri odraslih so prikazane na sliki.

Otroško telo je drugačno od odraslega. Zaradi dejstva, da organi in sistemi novorojenčka niso popolnoma oblikovani, se lahko podatki elektrokardiografije razlikujejo.
Pri otrocih masa desnega prekata srca prevladuje nad levim prekatom. Novorojenčki imajo pogosto visok val R v odvodu III in globok val S v odvodu I.
Razmerje med valom P in valom R pri odraslih je običajno 1:8, pri otrocih je val P visok, pogosto bolj zašiljen, glede na R je 1:3.
Zaradi dejstva, da je višina vala R neposredno povezana z volumnom srčnih prekatov, je njegova višina nižja kot pri odraslih.
Pri novorojenčkih je val T včasih negativen, lahko je nižji.
Zdi se, da je interval PQ skrajšan, saj je pri otrocih hitrost prevajanja impulza po prevodnem sistemu srca večja. To pojasnjuje tudi krajši kompleks QRS.
V predšolski dobi se parametri elektrokardiograma spremenijo. V tem obdobju je še vedno prisoten odmik električne osi srca v levo. Masa prekatov se poveča, oziroma zmanjša se razmerje med valom P in valom R. Poveča se kontrakcijska sila prekatov, val R postane višji, hitrost prenosa impulza skozi prevodni sistem se zmanjša, kar vodi do povečanje kompleksa QRS in intervala PQ.
Pri otrocih je treba običajno opazovati naslednje kazalnike:

Pomembno! Šele po 6-7 letih kompleksi, zobje in intervali pridobijo vrednost, ki je lastna odrasli osebi.
Kaj vpliva na točnost kazalnikov
Včasih so lahko rezultati kardiograma napačni, se razlikujejo od prejšnjih študij. Napake v rezultatih so pogosto povezane s številnimi dejavniki. Tej vključujejo:
- nepravilno pritrjene elektrode. Če so pretvorniki ohlapni ali se premikajo med EKG, lahko to resno vpliva na rezultate preiskave. Zato je priporočljivo, da bolnik ves čas izvajanja elektrokardiograma leži mirno;
- tuje ozadje. Na natančnost rezultatov pogosto vplivajo tuje naprave v prostoru, zlasti če se EKG izvaja doma z uporabo mobilne opreme;
- kajenje, pitje alkohola. Ti dejavniki vplivajo na krvni obtok in s tem spreminjajo parametre kardiograma;
- vnos hrane. Drug razlog, ki vpliva na krvni obtok, oziroma na pravilnost indikatorjev;
- čustvena doživetja. Če je bolnik med študijo zaskrbljen, lahko to vpliva na srčni utrip in druge kazalnike;
- Čas dneva. Pri izvajanju študije v različnih urah dneva se lahko kazalniki tudi razlikujejo.
Specialist mora pri dešifriranju EKG nujno upoštevati zgornje nianse, če je mogoče, jih je treba izključiti.
Nevarne diagnoze
Diagnoza z uporabo električne kardiografije pomaga prepoznati številne srčne patologije pri bolniku. Med njimi so aritmija, bradikardija, tahikardija in drugi.
Motnja srčne prevodnosti
Običajno električni impulz srca prehaja skozi sinusni vozel, včasih pa se pri osebi opazijo tudi drugi srčni spodbujevalniki. V tem primeru so lahko simptomi popolnoma odsotni. Včasih motnjo prevodnosti spremljajo utrujenost, omotica, šibkost, skoki krvnega tlaka in drugi znaki.

Z asimptomatskim potekom posebna terapija pogosto ni potrebna, vendar mora bolnik opraviti redne preglede. Številni dejavniki lahko negativno vplivajo na delo srca, kar povzroči kršitev depolarizacijskih procesov, zmanjšanje prehrane miokarda, razvoj tumorjev in druge zaplete.
bradikardija
Pogosta vrsta aritmije je bradikardija. Pogoj spremlja zmanjšanje srčnega utripa pod normalno (manj kot 60 utripov na minuto). Včasih se takšen ritem šteje za normo, ki je odvisna od posameznih značilnosti organizma, pogosteje pa bradikardija kaže na razvoj ene ali druge patologije srca.
Značilnosti EKG pri bolniku z bradikardijo so prikazane na sliki.

Obstaja več vrst bolezni. Pri latentnem poteku bradikardije brez očitnih kliničnih znakov zdravljenje običajno ni potrebno. Pri bolnikih z izrazitimi simptomi se zdravi osnovna patologija, ki povzroča motnje srčnega ritma.
Ekstrasistolija
Ekstrasistola je stanje, ki ga spremlja prezgodnja kontrakcija srčnih oddelkov. Pri bolniku ekstrasistola povzroči občutek močnega srčnega impulza, občutek srčnega zastoja. V tem primeru bolnik doživi strah, tesnobo, paniko. Dolgotrajen potek tega stanja pogosto povzroči moteno pretok krvi, povzroči angino pektoris, omedlevico, parezo in druge nevarne simptome.
Menijo, da z ekstrasistolojo največ 5-krat na uro ni nevarnosti za zdravje, če pa se napadi pojavljajo pogosteje, je treba izvesti ustrezno zdravljenje.
sinusna aritmija
Posebnost te kršitve je v tem, da ko se srčni utrip spremeni, ostane delo organa usklajeno, zaporedje krčenja srčnih oddelkov je normalno. Včasih pri zdravi osebi na EKG lahko opazimo sinusno aritmijo pod vplivom dejavnikov, kot so vnos hrane, razburjenje, telesna aktivnost. V tem primeru bolnik nima nobenih simptomov. Aritmija se šteje za fiziološko.
V drugih primerih lahko ta kršitev kaže na patologije, kot so koronarna srčna bolezen, miokardni infarkt, miokarditis, kardiomiopatija, srčno popuščanje.
Bolniki lahko doživijo simptome v obliki glavobolov, omotice, slabosti, motenj srčnega ritma, kratkega dihanja, kronične utrujenosti. Zdravljenje sinusne aritmije vključuje odpravo osnovne patologije.

Norma in znaki aritmije na kardiogramu
Pomembno! Pri otrocih se sinusna aritmija pogosto pojavi v adolescenci, lahko je povezana s hormonskimi motnjami.
Tahikardija
Pri tahikardiji ima bolnik povečanje srčnega utripa, to je več kot 90 utripov na minuto. Običajno se tahikardija razvije pri ljudeh po močnem fizičnem naporu, včasih lahko stres povzroči srčni utrip. V normalnem stanju se ritem vrne v normalno stanje brez posledic za zdravje.
Pomembno je omeniti, da tahikardija ni neodvisna bolezen in se ne pojavi sama. Ta kršitev vedno deluje kot sekundarni simptom neke patologije. To pomeni, da je treba zdravljenje usmeriti na bolezen, ki je povzročila povečanje srčnega utripa.
Ena od oblik koronarne bolezni, ki se pojavi v akutni fazi, je miokardni infarkt. Stanje spremlja smrt miokardnega tkiva, kar pogosto vodi do nepopravljivih posledic.
Potek srčnega napada običajno poteka v več fazah, od katerih je za vsako značilna sprememba parametrov EKG:
- zgodnja faza traja 6-7 dni. V prvih nekaj urah kardiogram kaže visok T val. V naslednjih treh dneh se interval ST poveča, val T se zniža. S pravočasnim zdravljenjem na tej stopnji je mogoče popolnoma obnoviti delovanje miokarda;
- videz mrtvih območij. Kardiogram kaže povečanje in razširitev vala Q. Medicinska terapija tukaj vključuje obnovo območij z nekrozo tkiva;
- subakutno obdobje. Ta stopnja traja od 10 do 30 dni. Tu se začne kardiogram vračati v normalno stanje. Na mestu prizadetih območij miokarda se pojavijo brazgotine;
- faza brazgotinjenja. Traja od 30 dni ali več, spremlja pa ga popolno brazgotinjenje tkiv. Včasih imajo bolniki kardiosklerozo in druge spremembe.
Na sliki lahko vidite spremembo parametrov EKG med boleznijo.

Indikatorji kardiograma pri miokardnem infarktu v različnih fazah
Elektrokardiografija je kompleksna, a hkrati zelo informativna diagnostična metoda, ki se v medicinski praksi uporablja že desetletja. Precej težko je neodvisno dešifrirati grafično podobo, pridobljeno med študijo. Razlago podatkov mora opraviti usposobljen zdravnik. To bo pomagalo natančno diagnosticirati, predpisati ustrezno zdravljenje.
