A leggyakoribb veleszületett szívbetegség. A leggyakoribb veleszületett szívbetegség
VELESZETETT SZÍVHIBA FELNŐTTEKBEN
A CHD strukturális és/vagy működési anomáliák a szív-érrendszer embrionális fejlődésének megsértése következtében keletkezik.
Járványtan. CHD az élve születések körülbelül 1%-ában fordul elő. Ez a szám nem tartalmazza a két leggyakoribb veleszületett anomáliát, a veleszületett, nem szűkületes bicuspidalis aortabillentyűt és a mitrális billentyű prolapsusát. A jelentősen koraszülött újszülötteket és a halvaszülötteket sem veszik figyelembe, amelyek között jóval magasabb a CHD előfordulása.
A CHD a gyermekek szív- és érrendszerének leggyakoribb betegségei. Felnőtteknél sokkal kevésbé gyakoriak - körülbelül 0,2%, és a szívbetegségek legfeljebb 1% -át teszik ki. Ennek oka egyrészt sok beteg gyermekkori halála, másrészt a sikeres műtéti korrekció. Így sok CHD önmagában összeegyeztethetetlen az élettel, vagy más súlyos, élettel össze nem egyeztethető deformációkkal kombinálódik. Az ilyen betegek életük első heteiben vagy hónapjaiban meghalnak. Azoknál a gyermekeknél, akik átesnek ezen a kritikus időszakon, az állapotuk bizonyos mértékig kompenzálódik, sőt némileg javulhat is. A romlás általában 12-15 éves korban következik be. A szívelégtelenség kezelésében az elmúlt években elért előrelépések hozzájárultak az ilyen betegek életének meghosszabbításához. Azonban még most is 55-70%-uk az első életévben meghal, 80-85%-uk pedig nem él 5 évig. A legtöbb esetben a legenyhébb, súlyos hemodinamikai zavarok nélküli betegek 10-15%-a éri el a serdülőkort műtéti korrekció nélkül.
Etiológia genetikai tényezők és környezeti tényezők kölcsönhatása miatt. A legtöbb esetben az etiológiai tényező ismeretlen marad.
A legtöbb CHD-s beteg szórványos. A betegség családi eseteiben túlnyomóan autoszomális recesszív típusú öröklődés figyelhető meg, de előfordulhat domináns is. A specifikus kromoszóma-rendellenességek természetét még nem állapították meg. A serdülőkorú és idősebb betegek 20% -ánál más szervek egyidejű veleszületett anomáliáit észlelik - Down-szindróma, mikrokefália, hypogenitalismus, "szájpadhasadék" stb.
Klinikai vizsgálatok során összefüggést állapítottak meg a CHD előfordulása és a terhesség alatt az anya szervezetét befolyásoló következő exogén tényezők között: a) kanyaró rubeola, ritkábban egyéb vírusfertőzések (kanyaró, bárányhimlő, enterovírus fertőzés); b) krónikus alkoholfogyasztás és c) bizonyos gyógyszerek (talidomid stb.) használata. A rubeola kanyaró a terhesség első trimeszterében 14-szeresére növeli a CHD kockázatát, és leggyakrabban nyílt ductus arteriosus kialakulásához, a tüdő- vagy aortanyílás szűkületéhez és pitvari sövény defektushoz vezet. Alkoholfogyasztás esetén gyakoribb a kamrai sövény defektusa. A kísérlet feltárta a hipoxia, bizonyos vitaminok hiánya és túlzott mennyisége, valamint az ionizáló sugárzás teratogén hatását.
A CHD néhány pato- és morfogenetikai mechanizmusa felnőtteknél. Sok CHD-s felnőtt betegnél a panaszok viszonylag későn – serdülőkorban, sőt felnőttkorban – jelentkeznek. Ez annak a ténynek köszönhető, hogy a szív és az erek morfológiai és funkcionális változásai CHD esetén nem statikusak, hanem fokozatosan haladnak előre. A CHD evolúciója a születés utáni időszakban a következő fő általános mechanizmusoknak köszönhető:
- a PVR növekedésének súlyosbodása a kötőszövet növekedése miatt a pulmonalis arteriolákban, lumenük eltüntetésével:
- a szívizom hipertrófiájának átalakulása kompenzálóból patológiássá;
- meszesedés kialakulása a kamra kórosan megváltozott kiáramlási szakaszának megváltozott billentyűiben és szívizomjában;
- kórosan megváltozott billentyűk húrjainak szakadása, ami súlyosbítja működési zavarukat.
Ezenkívül az ilyen betegek hajlamosak a trombózisra, mint a policitémia és a fertőző endocarditis szövődménye.
A pulmonális hipertónia számos CHD-re jellemző. Jelenléte és súlyossága gyakran meghatározza a betegség klinikai megnyilvánulásait, lefolyását és a műtéti korrekció lehetőségét.
A pulmonalis artériában kialakuló nyomásnövekedés a pulmonalis véráramlás és a pulmonalis arteriolák rezisztenciájának megnövekedett tónusának (görcs) vagy a legtöbb esetben progresszív szklerózis eredményeként a tüdő arteriolák rezisztenciájának köszönhető. a lumen. Ennek az obstruktív tüdőérbetegségnek az okai nem teljesen ismertek. Nyilvánvalóan több tényezőnek köszönhető: fokozott véráramlás a tüdőben, megnövekedett nyomás a pulmonalis artériában és a tüdővénákban, policitémia, hipoxémia és acidózis.
Magas pulmonális hipertónia a PVR éles növekedésével CHD-ben szenvedő betegeknél, a szisztémás és a pulmonális keringés közötti patológiás kommunikáció jelenlétében, ami jobb-bal, azaz vénás artériás sönt kialakulásához és cianózis megjelenéséhez vezet, Eisenmenger-szindrómának nevezik.
Kompenzációs hipertrófia és szívelégtelenség. A szívizom hipertrófia kialakulása a legfontosabb mechanizmus a szív krónikus térfogati vagy rezisztencia túlterheléséhez való hosszú távú alkalmazkodásában. A szívizom túlműködése a szisztolés feszültség növekedésével aktiválja az izomsejtek genetikai apparátusát, aminek következtében a fehérjeszintézis fokozódik bennük. A hipertrófia kialakulása megszünteti ezt a hiperfunkciót, és normalizálódik a falfeszülés. Így a hipertrófia hosszú ideig kompenzálja a szív túlterhelését és megakadályozza annak elégtelenségét. Ez azonban nem jelenti azt, hogy a hipertrófiás izomszövet működése valóban normális. Egy bizonyos szakaszban a hipertrófia kompenzációs tényezőből patológiássá válik, ami lényegében a sejtnövekedés kiegyensúlyozatlan formájaként rejlik.
A hipertrófiás szívizom-elégtelenség kialakulásának fő mechanizmusai a következők:
a) szervi szinten: a szimpatikus beidegzés sűrűségének és a noradrenalin koncentrációjának csökkenése a szívben a szimpatikus neuronok axonjainak növekedésének az izomtömeg növekedéséhez viszonyított elmaradása miatt. Ez az autonóm idegrendszer szimpatikus részének szívizomra gyakorolt inotróp és relaxáló hatásának csökkenéséhez vezet;
b) szöveti szinten: a koszorúér-tartalék csökkenése nyugalmi állapotban a kapilláris növekedés késése miatt a kardiomiociták tömegének növekedéséből és az oxigén diffúziós távolságának növekedéséből - a kapilláristól a kapilláris közepéig terjedő távolság megvastagodott izomrostok;
c) sejtszinten: a sejtmembrán területének relatív csökkenése, és ennek következtében az iontranszportrendszerek teljesítménye, amelyek felelősek a gerjesztés összehúzódással és relaxációval való összekapcsolásáért; a mitokondriumok és a myofibrillumok számának csökkenése a rövidebb mitokondriális élettartam miatt, ami csökkenti
hipertrófiás szív tápegysége;
d) molekuláris szinten: a miofibrillumok miozinmolekulák fejében a könnyű hosszú élettartamú és a nehéz rövid élettartamú láncok arányának növekedése, amely az ATP-áz aktivitásának csökkenéséhez, és ennek eredményeként a miozin molekulák konverziós sebességéhez vezet. Az ATP kémiai energiája mechanikai energiává alakul.
Emiatt a hipertrófiás szívizomban az energiaellátási és energiahasznosítási folyamatok felborulnak, ami reverzibilis, majd irreverzibilis disztrófiájának kialakulásához, valamint kötőszöveti növekedéshez vezet a helyettesítő szklerózis és intersticiális fibrózis következtében.
Az eritrocitózis a szervezet fiziológiás válasza a krónikus hipoxémiára, és különösen jellemző a "kék" CHD-re. A vörösvértestek tömegének növekedése javítja a vér oxigénszállító funkcióját és a szövetek oxigénszállítását. A kompenzációs policitémia kóros hatásai a vér viszkozitásának éles növekedéséből és a trombózisra való hajlamból adódnak különböző szervekben, valamint a vese véráramlásának és a glomeruláris filtráció csökkenése miatt.
A fertőző endocarditis fokozott kockázata szívelégtelenségben szenvedő betegeknél, valamint szerzett szívhibákban szenvedő betegeknél az endocardium vagy a kóros szűkülettől távolabbi nagy ér endotéliumának krónikus traumatizálódása miatti turbulens véráramlás következtében trombózisos tömegek lerakódásával. Rajta. Ez kedvező feltételeket teremt a mikroorganizmusok ülepedéséhez átmeneti bakterémia és fertőző endocarditis (endarteritis) kialakulása során.
UPU besorolás. A VPS változatossága óriási. A szűkületek több száz különböző változatát és kombinációját, a vérkeringés nagy és kis körei közötti kóros kommunikációt, atipikus billentyűhelyeket, vaszkuláris beáramlást vagy kiürülést és egyéb összetett anomáliákat írtak le. Legtöbbjük rendkívül ritka és összeegyeztethetetlen az élettel. A leggyakoribb körülbelül 10-12 nagyobb hiba, amely lehetővé teszi, hogy legalább csecsemőkorát túlélje, és a korrekciók is rendelkezésre állnak. A CHD anatómiai osztályozása nagyon körülményes, és nem alkalmas gyakorlati használatra. Gyakorlatilag kényelmes a szívelégtelenségben szenvedő betegeket a tüdő véráramlásától függően 3 csoportba osztani:
1) változatlan pulmonalis véráramlással (aortanyílás szűkülete, az aorta koarktációja stb.);
2) fokozott véráramlással (az interatrialis és interventricularis septa hibái, nyitott ductus arteriosus stb.);
3) csökkent pulmonális véráramlással (a tüdőartéria szájának szűkülete, Fallot tetradja és triádja stb.).
Ez a besorolás azonban erősen önkényes. Például a szívsövényhibák későbbi stádiumaiban, a magas pulmonalis hipertónia kialakulásával megváltozhat a vér tolatás iránya, csökken a pulmonalis véráramlás. Egyes Fallot-tetraádban szenvedő betegeknél, akiknél a tüdőartéria szájának enyhe szűkülete volt, a pulmonalis keringés véráramlása nem változott.
Klinikai szempontból fontos, hogy a CHD-t „fehérre”, „aciano”-ra és „kékre” osszuk, amit cianózis kísér. Ez a csoportosítás is meglehetősen relatív, mivel egyes "fehér" hibák természetes lefolyása biztosítja, hogy "kékké" alakuljanak át. Példa erre az Eisenmenger-szindróma kialakulása a szív septa és a nyitott ductus arteriosus hibáival. A leggyakoribb veleszületett szívbetegségek részletesebb osztályozása, figyelembe véve a fő klinikai megnyilvánulásokat (cianózis jelenléte vagy hiánya), a hemodinamikai rendellenességeket (pulmonális véráramlás) és az anatómiai lokalizációt, a fentiekben található. Az egyéni szívelégtelenség aránya felnőtteknél és gyermekeknél eltérő, ami nagyrészt természetes lefolyásuk sajátosságaiból adódik. Tehát a gyermekeknél az összetett hibák a leggyakoribbak, amelyekben magas a halálozási arány. Felnőtteknél a leggyakoribb a pitvari septum defektus, amely általában viszonylag jóindulatú, az interventricularis septum defektus néhány változata és a tüdőartéria nyílás szűkülete, ritkábban - nyílt ductus arteriosus, aorta coarctáció és a Fallot malformációi. csoport.
szívsebész
Felsőoktatás:
szívsebész
A.I.-ről elnevezett Kabardino-Balkár Állami Egyetem HM. Berbekova, Orvostudományi Kar (KBSU)
Iskolai végzettség - Szakorvos
Kiegészítő oktatás:
Tanúsítási ciklus a "Klinikai kardiológia" programhoz
Moszkvai Orvosi Akadémia. ŐKET. Sechenov
Nem minden orvosi végzettséggel nem rendelkező ember ismeri a veleszületett szívhibákat. Ezt a patológiát gyakran gyermekkorban észlelik, és nehéz kezelni. Az orvosi terápia ebben a helyzetben hatástalan. Sok hasonló patológiájú gyermek fogyatékossá válik.
Születéstől származó szívhibák
A veleszületett rendellenességek osztályozása minden tapasztalt kardiológus számára ismert. Ez a betegségek nagy csoportja, amelyben a szív és az erek különböző struktúrái érintettek. Ennek a veleszületett patológiának a prevalenciája a gyermekek körében körülbelül 1%. Egyes bűnök összeegyeztethetetlenek az élettel.
A kardiológiában gyakran a különböző betegségeket kombinálják egymással. A veleszületett és szerzett szívhibák rontják az emberi élet minőségét. A következő típusú hibákat különböztetjük meg:
- fokozott véráramlás kíséretében a tüdőben;
- normál véráramlással a kis körben;
- a tüdőszövet csökkent vérellátásával;
- kombinált.

Van egy osztályozás a cianózis jelenléte alapján. Ez magában foglalja a "kék" típusú és a "fehér" veleszületett szívhibákat. Leggyakrabban a következő betegségeket diagnosztizálják:
- nyitott Botallov csatorna;
- az aorta koarktációja;
- Fallot tetradja;
- szelep atresia;
- az interventricularis és interatriális válaszfalak hibája;
- az aorta lumenének szűkítése;
- a pulmonalis artéria szűkülete.
Fő etiológiai tényezők
A veleszületett szívhibáknál az okok eltérőek. A következő etiológiai tényezők a legfontosabbak:
- kromoszóma rendellenességek;
- génmutációk;
- az anya átvitt vírusfertőzései a szülés során;
- a gyermek veresége a rubeola vírus által;
- alkohol szindróma;
- vegyi anyagoknak való kitettség (nehézfémek, peszticidek, alkohol);
- kitettség;
- szennyezett levegő belélegzése;
- alacsony minőségű víz használata;
- káros szakmai tényezők;
- mérgező gyógyszerek szedése a terhesség alatt.
A szívelégtelenség okai gyakran külső tényezőkben rejlenek. A jövőbeli baba számára veszélyesek az olyan betegségek, mint a bárányhimlő, a herpesz, a hepatitis, a toxoplazmózis, a rubeola, a szifilisz, a tuberkulózis, a HIV-fertőzés. A kábítószerek (amfetaminok) teratogén hatásúak.

Az anyai dohányzás hátrányosan befolyásolja a magzat kialakulását. A veleszületett fejlődési rendellenességeket gyakrabban diagnosztizálják azoknál a gyermekeknél, akik cukorbeteg anyától születtek. A kockázati tényezők a következők:
- dohányzó;
- alkoholfüggőség;
- apa és anya öregsége;
- antibiotikumok szedése az 1. és 3. trimeszterben;
- toxikózis jelenléte a történelemben;
- hormonális gyógyszerek szedése.
A leggyakrabban észlelt patológia a nyitott ductus arteriosus és a VSD.
Az artériás csatorna megnyitása
Az intrauterin fejlődésben a gyermek szív- és érrendszerének megvannak a maga sajátosságai. Ilyen például a nyitott ductus arteriosus. Ez a fistula köti össze a tüdőartériát és az aortát. Általában ez a csatorna a szülés után 2 hónapon belül túlnő. Ez nem így van, ha a gyermek fejlődése károsodott. A nyitott ductus arteriosus (PDA) megmarad.
Minden orvosnak van előadása a veleszületett szívbetegségről. Azt kell jeleznie, hogy ez a patológia meglehetősen gyakori. Fiúkban a PDA-t ritkábban diagnosztizálják. Részesedése a veleszületett rendellenességek teljes szerkezetében körülbelül 10%. A betegséget egy másik patológiával kombinálják - az aorta koarktációjával, érszűkületével vagy Fallot tetralógiájával.
Ez a szívbetegség gyakoribb a koraszülötteknél. A szülés után a fizikai fejlődés elmaradásához vezet. Az 1 kg-nál kisebb súlyú gyermekeknél az esetek 80%-ában ductus arteriosust (PDA) diagnosztizálnak. A kockázati tényezők a következők:
- fulladás a szülés során;
- terhelt öröklődés;
- a felvidéken élő szülők;
- oxigénterápia elvégzése.
Ez a betegség a "sápadt" típusú hibákhoz tartozik. Ennek a patológiának saját kódja van az ICD-10-ben. A PDA-t az oxigéndús vér tolatása jellemzi az aortából a tüdőartériába. Ez magas vérnyomást okoz, ami a szív terhelésének növekedéséhez vezet. Így alakul ki a bal oldali szakaszok hipertrófiája és dilatációja.
A szabadalmaztatott ductus arteriosus (PDA) 3 szakaszban fordul elő. A legveszélyesebb 1 fok. Ezzel végzetes kimenetel lehetséges. A 2. szakasz 2 és 20 éves kor között következik be. Ebben a szakaszban a szív jobb kamrájának túlterhelése és a tüdő keringési rendszerében a BCC növekedése észlelhető. A 3. szakaszban szklerotikus elváltozások alakulnak ki a tüdőben.

Nemcsak a veleszületett szívhibák okait, hanem tüneteit is ismernie kell. Nyitott csatorna esetén a következő tünetek lehetségesek:
- a bőr sápadtsága vagy cianózisa;
- szopási zavar;
- kiáltás;
- feszítés;
- gyenge súlygyarapodás
- fejlesztési késedelem;
- gyakori légúti betegségek;
- légszomj terheléskor;
- a szívritmus megsértése.
A szövődmények közé tartozik az érrendszeri elégtelenség kialakulása és az endocardium gyulladása. Sok betegnek nincsenek tünetei.
CHD esetén a kéthús, az aortabillentyűk is érintettek lehetnek. Ez egy veszélyes patológia, amely műtétet igényel. Az aortabillentyű a bal kamra és az aorta között helyezkedik el. A szárnya bezárul, elzárva a vér visszaáramlását. Hiba esetén ez a folyamat megszakad. A vér egy része visszaáramlik a bal kamrába.
Túlfolyása a vér stagnálását okozza a kis körben. Egy jó előadás erről a témáról megállapítja, hogy a következő változások állnak a hemodinamikai rendellenességek hátterében:
- egy szórólap veleszületett hiánya;
- szelep megereszkedése;
- különböző szárnyméretek;
- fejlesztés alatt;
- kóros lyuk jelenléte.

Ez a szívelégtelenség veleszületett és szerzett is. Az első esetben a jogsértések leggyakrabban kisebbek, de ha a személyt nem kezelik, komplikációk lehetségesek. Ezzel a veleszületett szívbetegséggel a tünetek közé tartozik a mellkasi fájdalom, szívdobogásérzés, a végtagok duzzanata, légszomj, fülzúgás, időszakos ájulás, szédülés.
Az agy működése károsodott. Az aortabillentyű-elégtelenség objektív jelei a következők:
- sápadt bőr;
- a nyaki artériák pulzálása;
- a pupillák összehúzódása;
- a mellkas kiemelkedése;
- a szív határainak megnagyobbodása;
- patológiás szívzörej;
- a szívfrekvencia gyorsulása;
- pulzusnyomás növekedése.
Mindezek a tünetek akkor jelentkeznek, ha a vér 20-30%-a visszatér a kamrába. A veleszületett rendellenességek már kora gyermekkorban vagy 10-20 év után jelentkezhetnek, amikor a szív nem tudja kompenzálni a hemodinamikai zavarokat.
Az aorta szűkülete és atresia
A veleszületett szívhibák csoportjában az osztályozás megkülönbözteti az aorta koarktációját. Ez a hajó a legnagyobb. Megkülönbözteti a felszálló és leszálló részt, valamint az ívet. Az aorta coarctációja gyakori a CHD csoportban. Ezzel a patológiával az edény lumenének szűkülése vagy atresia (túlnövekedése) következik be. Az aorta isthmusa részt vesz a folyamatban.
Ez az anomália gyermekeknél fordul elő. Ennek a hibának az aránya a gyermekkori kardiológiai patológia általános szerkezetében körülbelül 7%. A szűkület leggyakrabban az aortaív terminális részének zónájában figyelhető meg. A szűkület homokóra alakú. A beszűkült terület hossza gyakran eléri az 5-10 cm-t Ez a patológia gyakran érelmeszesedéshez vezet.
A koarktáció bal kamrai hipertrófiát, megnövekedett lökettérfogatot és a felszálló aorta kiterjedését okozza. Biztosítékok képződnek (erek elkerülő hálózata). Idővel elvékonyodnak, ami aneurizmák kialakulásához vezet. Lehetséges agykárosodás. Nemcsak azt kell tudnia, hogy mi az aorta koarktációja, hanem azt is, hogyan nyilvánul meg.

Ezzel a hibával a következő klinikai tünetek jelennek meg:
- súlygyarapodás;
- növekedési retardáció;
- nehézlégzés;
- tüdőödéma jelei;
- csökkent látás;
- fejfájás;
- szédülés;
- hemoptysis;
- orrvérzés;
- görcsök;
- hasi fájdalom.
A klinikai képet a koarktáció kialakulásának időszaka határozza meg. A dekompenzáció szakaszában súlyos szívelégtelenség alakul ki. A halálozások magas százaléka. Leggyakrabban 20-40 éves korban figyelhető meg. Az agyműködés megsértése esetén a neurológiai tünetek kifejezettek. Ez magában foglalja a végtagok hidegségét, fejfájást, ájulást, görcsöket, sántaságot.
Tetrad és Fallot Triád
A felnőttek és gyermekek veleszületett szívhibái közé tartozik a Fallot triád. Ez egy kombinált satu, amely a következőket tartalmazza:
- septum defektus a pitvarok között;
- a pulmonalis artéria szűkítése;
- jobb kamrai hipertrófia.
Ennek oka az embriogenezis megsértése a terhesség 1. trimeszterében. Ebben az időszakban alakul ki a szív. A tünetek főként a pulmonalis artéria szűkületéből adódnak. Ez egy nagy ér, amely a szív jobb kamrájából származik. Ő egy pár. Beindul a vérkeringés nagy köre.
Az expresszált szűkületnél a jobb kamra túlterhelése tapasztalható. Növekszik a nyomás a jobb pitvar üregében. A következő jogsértések fordulnak elő:
- a tricuspidalis billentyű elégtelensége;
- a vér percnyi térfogatának csökkenése kis körben;
- perctérfogat növekedése nagy körben;
- a vér oxigéntelítettségének csökkenése.

A többi veleszületett fejlődési rendellenességhez hasonlóan a Fallot-triász is korai életkorban látensen jelentkezik. A fáradtság gyakori tünet. A triáddal együtt gyakran kialakul a Fallot-tetrad is. Ez magában foglalja a tüdő szűkületét, az aorta áthelyezését (dextropozíció), a jobb kamrai hipertrófiát és a VSD-t.
A Fallot tetralógiája a cianotikus ("kék") hibák csoportjába tartozik. Részesedése 7-10%. Ezt a patológiát egy francia orvosról nevezték el. Ez a betegség az intrauterin fejlődés 1-2 hónapjában alakul ki. A Fallot tetralógiáját gyakran kombinálják a fülkagyló anomáliáival, oligofréniával, belső szervek rendellenességeivel, törpeséggel.
A kezdeti szakaszban a tünetek nem specifikusak. Később a Fallot-tetralógia az agy és más létfontosságú szervek működési zavarához vezet. Talán a hipoxiás kóma és a paresis kialakulása. A kisgyermekek gyakran fertőző betegségekben szenvednek. A hiba fő megnyilvánulása a cianotikus rohamok, amelyeket légszomj kísér.
Betegvizsgálati terv
A veleszületett szívhibák kezelését más (szerzett) betegségek kizárása után végezzük. Bármely kvalitatív bemutatás azt állítja, hogy a betegség azonosításához a következő vizsgálatok szükségesek:
- a szív hallgatása;
- ütőhangszerek;
- elektrokardiográfia;
- röntgenvizsgálat;
- hangjelzések regisztrálása;
- Holter monitorozás;
- koszorúér angiográfia;
- üregszondázás.

A veleszületett szívbetegség diagnózisa műszeres vizsgálatok eredményei alapján történik. A veleszületett rendellenességek esetén a változások nagyon eltérőek. Fallot tetrádjával a következő jelek derülnek ki:
- a "dobrudak" és az "óraszemüveg" tünete;
- szívpúp;
- durva zaj a szegycsonttól balra lévő 2-3 bordaközi térben;
- a 2. hang gyengülése a tüdőartéria területén;
- a szív elektromos tengelyének eltérése jobbra;
- a test határainak kiterjesztése;
- megnövekedett nyomás a jobb kamrában.
A nyitott ductus arteriosus fő diagnosztikai kritériumai a szívizom határainak növekedése, alakjának megváltozása, az aorta és a pulmonalis artéria egyidejű kontrasztanyaggal való feltöltése, valamint a magas vérnyomás megnyilvánulása. Ha veleszületett rendellenességek gyanúja merül fel, az agy munkáját szükségszerűen értékelik. Az olyan tanulmányok, mint a számítógépes tomográfia és a mágneses rezonancia képalkotás, nagy informatív értékűek. A billentyűket (bicuspidalis, tricuspidalis, aorta- és pulmonalis) értékeljük.
A veleszületett rendellenességek terápiás taktikái
Ha "kék" vagy "fehér" szívhibák vannak, akkor radikális vagy konzervatív kezelésre van szükség. Ha nyitott ductus arteriosust észlelnek egy koraszülöttnél, akkor prosztaglandinszintézis-gátlókat kell alkalmazni. Ez lehetővé teszi az anasztomózis túlnövekedésének felgyorsítását. Ha az ilyen terápia nem működik, akkor 3 hetes kor után műtétet lehet végezni.
Nyitott és endovaszkuláris. A veleszületett és szerzett szívhibák prognózisát a hemodinamikai rendellenességek súlyossága határozza meg. Ha egy személyben Fallot tetradját észlelik, csak a műtéti kezelés hatásos. Minden beteg kórházban van. A cianotikus támadások kialakulásával a következőket használják:
- oxigénterápia;
- infúziós oldatok bevezetése;
- Eufillin.
Súlyos esetekben anasztomózist alkalmaznak. Gyakran szerveznek palliatív műtéteket. A tolatás folyamatban van. A legradikálisabb és leghatékonyabb intézkedés a kamrai sövény defektus plasztikája. Ügyeljen arra, hogy helyreállítsa a tüdőartéria átjárhatóságát.
Ha az aorta veleszületett koarktációját észlelik, a műtétet korai időpontban kell elvégezni. Kritikus defektus kialakulása esetén 1 éven aluli gyermek korában a műtéti kezelés javasolt. Irreverzibilis pulmonalis hypertonia esetén műtétet nem végeznek. A leggyakrabban használt műtéti típusok a következők:
- az aorta plasztikai rekonstrukciója;
- reszekció, majd protetika;
- bypass anasztomózisok kialakulása.
Így a szív veleszületett rendellenességei gyermekkorban és később is megnyilvánulhatnak. Egyes betegségek radikális kezelést igényelnek.
Ebből a cikkből megtudhatja: mik a szívbetegségek (veleszületett és szerzett). Okai, tünetei és kezelése (orvosi és sebészeti).
Cikk megjelenési dátuma: 2017.02.03
Cikk utolsó frissítése: 2019.05.29
A szív- és érrendszeri betegségek az egyik vezető halálok. Az orosz statisztikák azt mutatják, hogy az elhunyt állampolgárok körülbelül 55% -a pontosan e csoport betegségeitől szenvedett.
Ezért fontos, hogy mindenki ismerje a szívpatológiák jeleit, hogy időben azonosítsa a betegséget és azonnal megkezdje a kezelést.
Ugyanilyen fontos, hogy legalább 2 évente egyszer, 60 éves kortól pedig évente megelőző vizsgálatot végezzen a kardiológus.
A szívbetegségek listája kiterjedt, a tartalomjegyzékben mutatjuk be. Sokkal könnyebben gyógyíthatók, ha korai stádiumban diagnosztizálják őket. Néhányukat teljesen kezelik, másokat nem, de mindenesetre, ha korai stádiumban kezdi meg a terápiát, elkerülheti a patológia további fejlődését, a szövődményeket és csökkentheti a halálozás kockázatát.
Ischaemiás szívbetegség (CHD)
Ez egy olyan patológia, amelyben a szívizom elégtelen vérellátása. Ennek oka az érelmeszesedés vagy a koszorúerek trombózisa.

IHD osztályozás
Az akut koronária szindrómáról külön érdemes beszélni. Tünete egy elhúzódó (több mint 15 perces) mellkasi fájdalom. Ez a kifejezés nem jelöl külön betegséget, hanem akkor használatos, ha a tünetek és az EKG alapján lehetetlen megkülönböztetni a miokardiális infarktust. A páciensnél előzetesen "akut koszorúér-szindrómát" diagnosztizálnak, és azonnal megkezdik a trombolitikus terápiát, amely a koszorúér-betegség bármely akut formájához szükséges. A végső diagnózist az infarktus markereinek vérvizsgálata után állítják fel: szív troponin T és szív troponin 1. Ha ezek szintje megemelkedett, a betegnek szívizomelhalása volt.
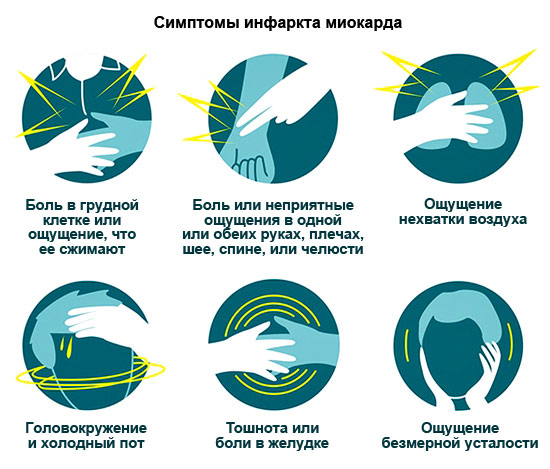
A koszorúér-betegség tünetei
Az angina pectoris jele égő, szorító fájdalom a szegycsont mögött. Néha a fájdalom a bal oldalra, a test különböző részeire sugárzik: lapocka, váll, kar, nyak, állkapocs. Ritkábban a fájdalom az epigastriumban lokalizálódik, így a betegek azt gondolhatják, hogy gyomorproblémák vannak, nem pedig szívvel.
Stabil anginás rohamokat a fizikai aktivitás provokál. Az angina pectoris (a továbbiakban: FC) funkcionális osztályától függően a fájdalmat különböző intenzitású testmozgás okozhatja.
| 1 FC | A beteg jól tolerálja a napi tevékenységeket, mint a hosszú gyaloglás, könnyű futás, lépcsőzés, stb. Fájdalomrohamok csak nagy intenzitású fizikai aktivitás során jelentkeznek: gyors futás, ismételt súlyemelés, sportolás stb. |
|---|---|
| 2 FC | A roham 0,5 km-nél hosszabb gyaloglás (7-8 perc megállás nélkül) vagy 2 emeletnél magasabb lépcsőzés után jelentkezhet. |
| 3 FC | Az ember fizikai aktivitása jelentősen korlátozott: 100-500 m séta vagy felmászás a 2. emeletre támadást válthat ki. |
| 4 FC | A támadások még a legkisebb fizikai aktivitást is kiváltják: 100 m-nél kevesebb séta (például a ház körüli mozgás). |

Az instabil angina abban különbözik a stabil anginától, hogy a rohamok gyakoribbá válnak, nyugalmi állapotban kezdenek megjelenni, és tovább tarthatnak - 10-30 percig.
A kardioszklerózist mellkasi fájdalmak, légszomj, fáradtság, ödéma, ritmuszavarok nyilvánítják.
A statisztikák szerint a betegek körülbelül 30%-a egy napon belül meghal ebbe a szívbetegségbe anélkül, hogy orvoshoz fordult volna. Ezért gondosan tanulmányozza az MI összes jelét, hogy időben hívjon mentőt.
Az MI tünetei
| A nyomtatvány | jelek |
|---|---|
| Anginális - a legjellemzőbb | Nyomó, égető fájdalom a mellkasban, néha a bal vállra, karra, lapockákra, az arc bal oldalára is kiterjed. A fájdalom 15 percig tart (néha akár egy napig is). A nitroglicerin nem távolítja el. A fájdalomcsillapítók csak átmenetileg gyengítik. Egyéb tünetek: légszomj, szívritmuszavarok. |
| asztmás | Szívasztmás roham alakul ki, amelyet a bal kamra akut elégtelensége okoz. A fő tünetek: fulladás érzése, levegőhiány, pánik. További: a nyálkahártyák és a bőr cianózisa, felgyorsult szívverés. |
| Aritmiás | Magas pulzusszám, alacsony vérnyomás, szédülés, lehetséges ájulás. |
| Hasi | Fájdalom a has felső részén, ami a lapockákhoz vezet, hányinger, hányás. Gyakran még az orvosokat is először összetévesztik a gyomor-bélrendszeri betegségekkel. |
| Cerebrovascularis | Szédülés vagy ájulás, hányás, zsibbadás a karban vagy a lábban. A klinikai kép szerint az ilyen MI hasonló az ischaemiás stroke-hoz. |
| Tünetmentes | A fájdalom intenzitása és időtartama ugyanaz, mint a szokásosnál. Enyhe légszomj jelentkezhet. A fájdalom jellemzője, hogy a Nitroglicerin tabletta nem segít. |
IHD kezelés
| stabil angina | A támadás eltávolítása - Nitroglicerin. Hosszú távú terápia: Aspirin, béta-blokkolók, sztatinok, ACE-gátlók. |
|---|---|
| Instabil angina | Sürgősségi ellátás: a szokásosnál nagyobb intenzitású roham esetén hívjon mentőt, és adjon a betegnek 5 percenként 3-szor egy Aspirin tablettát és egy Nitroglicerin tablettát. A kórházban a beteg kalcium antagonistákat (Verapamil, Diltiazem) és Aspirint kap. Ez utóbbit folyamatosan alkalmazni kell. |
| miokardiális infarktus | Sürgősségi eset: azonnal hívjon orvost, 2 tabletta aszpirin, nitroglicerin a nyelv alá (legfeljebb 3 tabletta 5 perces időközzel). Érkezéskor az orvosok azonnal megkezdik az ilyen kezelést: oxigént szívnak be, morfiumoldatot fecskendeznek be, ha a Nitroglicerin nem csillapította a fájdalmat, heparint fecskendeznek be a vér hígítására. További kezelés: a fájdalom megszüntetése nitroglicerin vagy kábító fájdalomcsillapítók intravénás beadásával; a szívizomszövet további nekrózisának akadálya trombolitikumok, nitrátok és béta-blokkolók segítségével; az aszpirin folyamatos használata. Ilyen műtéti beavatkozások segítségével helyreállítják a szív vérkeringését: koszorúér-angioplasztika, stentelés,. |
| Cardiosclerosis | A betegnek nitrátokat, szívglikozidokat, ACE-gátlókat vagy béta-blokkolókat, aszpirint, diuretikumokat írnak fel. |

Krónikus szívelégtelenség
Ez a szív olyan állapota, amelyben nem képes teljes mértékben pumpálni a vért a szervezetben. Ennek oka a szív- és érrendszeri betegségek (veleszületett vagy szerzett rendellenességek, ischaemiás szívbetegség, gyulladások, érelmeszesedés, magas vérnyomás stb.).

Oroszországban több mint 5 millió ember szenved CHF-ben.
A CHF stádiumai és tünetei:
- 1 - kezdőbetű. Ez a bal kamra enyhe elégtelensége, amely nem vezet hemodinamikai (vérkeringési) zavarokhoz. Nincsenek tünetek.
- 2A szakasz. A vérkeringés megsértése az egyik körben (gyakrabban - kicsi), a bal kamra növekedése. Tünetek: légszomj és szívdobogásérzés kis fizikai terhelés mellett, nyálkahártya cianózisa, száraz köhögés, lábak duzzanata.
- 2B szakasz. Megsértette a hemodinamikát mindkét körben. A szívkamrák hipertrófián vagy kitáguláson mennek keresztül. Tünetek: légszomj nyugalomban, sajgó mellkasi fájdalom, a nyálkahártyák és a bőr kék árnyalata, szívritmuszavarok, köhögés, szívasztma, végtagdagadás, has, máj megnagyobbodás.
- 3 fokozatú. Súlyos keringési zavarok. Visszafordíthatatlan változások a szívben, a tüdőben, az erekben, a vesékben. A 2B stádiumra jellemző összes tünet felerősödik, és hozzáadódnak a belső szervek károsodásának tünetei. A kezelés már nem hatékony.

Kezelés
Mindenekelőtt az alapbetegség terápiája szükséges.
Tüneti gyógyszeres kezelést is végeznek. A beteget felírják:
- ACE-gátlók, béta-blokkolók vagy aldoszteron antagonisták – a vérnyomás csökkentésére és a szívbetegség további progressziójának megelőzésére.
- Diuretikumok - az ödéma megszüntetésére.
- Szívglikozidok - szívritmuszavarok kezelésére és a szívizom teljesítményének javítására.
Szelep hibái
A billentyűpatológiáknak két tipikus fajtája van: szűkület és elégtelenség. Szűkület esetén a szelep lumenje beszűkül, ami megnehezíti a vér pumpálását. És elégtelenség esetén a szelep éppen ellenkezőleg, nem zár be teljesen, ami a vér ellenkező irányú kiáramlásához vezet.

Gyakrabban ilyen szívbillentyű-hibákat szereznek. Krónikus betegségek (például koszorúér-betegség), gyulladások vagy egészségtelen életmód hátterében jelennek meg.
A leginkább érintettek az aorta és a mitrális billentyűk.
A leggyakoribb billentyűbetegségek tünetei és kezelése:
| Név | Tünetek | Kezelés |
|---|---|---|
| aorta szűkület | A kezdeti szakaszban jelek nélkül halad, ezért nagyon fontos a szív rendszeres megelőző vizsgálata. Súlyos stádiumban angina pectoris rohamok, fizikai terheléskor jelentkező ájulás, bőrsápadtság, alacsony szisztolés vérnyomás jelentkezik. |
Tünetek gyógyszeres kezelése (billentyűhibák miatt). Szelepprotézis. |
| Aortabillentyű-elégtelenség | Szapora szívverés, légszomj, szívasztma (fulladási roham), ájulás, alacsony diasztolés vérnyomás. | |
| mitrális szűkület | Légszomj, májmegnagyobbodás, a has és a végtagok duzzanata, néha - a hang rekedtsége, ritkán (az esetek 10%-ában) - szívfájdalom. | |
| mitrális billentyű elégtelenség | Légszomj, száraz köhögés, szív-asztma, lábak duzzanata, fájdalom a jobb hypochondriumban, sajgó fájdalom a szívben. |
Mitrális prolapsus
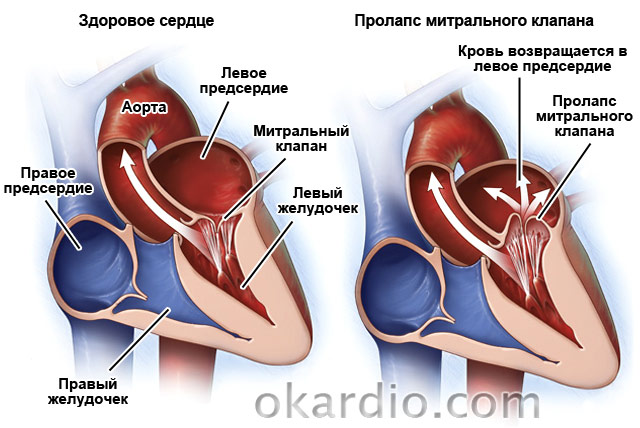
Egy másik gyakori patológia. A lakosság 2,4%-ában fordul elő. Ez egy veleszületett rendellenesség, amelyben a szeleplapok "süllyednek" a bal pitvarba. Az esetek 30%-ában tünetmentes. A betegek fennmaradó 70% -ánál az orvosok légszomjat, fájdalmat a szív területén, émelygéssel és a torokban kialakuló „gombóc” érzésével kísérnek, szívritmuszavarok, fáradtság, szédülés, gyakori láz 37,2-37,4-ig.
Ha a betegség tünetmentes, nincs szükség kezelésre. Ha a hibát aritmiák vagy szívfájdalom kíséri, tüneti terápiát írnak elő. A szelep erős megváltoztatásával műtéti korrekció lehetséges. Mivel a betegség az életkorral előrehalad, a betegeket évente 1-2 alkalommal kardiológusnak kell megvizsgálnia.
Ebstein anomália

Az Ebstein-féle anomália a tricuspidalis billentyű szórólapjainak a jobb kamrába való elmozdulása. Tünetek: légszomj, paroxizmális tachycardia, ájulás, a nyaki vénák duzzanata, a jobb pitvar és a jobb kamra felső részének megnagyobbodása.
A tünetmentes kezelést nem végezzük. Ha a jelek kifejezettek, műtéti korrekciót vagy billentyűtranszplantációt kell végezni.
veleszületett szívhibák
A szív szerkezetének veleszületett rendellenességei a következők:
- A pitvari septum defektus a jobb és a bal pitvar közötti kommunikáció.
- A kamrai septum defektus a jobb és a bal kamra közötti abnormális kommunikáció.
- Az Eisenmenger komplex egy magasan elhelyezkedő kamrai septum defektus, az aorta jobbra tolódik el és egyidejűleg kapcsolódik mindkét kamrához (aorta dextropozíció).
- Nyitott ductus arteriosus - az aorta és a tüdőartéria közötti kommunikáció, amely általában az embrionális fejlődési szakaszban jelen van, nem nőtt túl.
- A Fallot tetralógiája négy malformáció kombinációja: kamrai septum defektus, aorta dextropozíció, pulmonalis artéria szűkület és jobb kamrai hipertrófia.

Veleszületett szívhibák - jelek és kezelés:
| Név | Tünetek | Kezelés |
|---|---|---|
| Pitvari septum defektus | Kis hibával a jelek középkorban kezdenek megjelenni: 40 év után. Ez légszomj, gyengeség, fáradtság. Idővel krónikus szívelégtelenség alakul ki minden jellegzetes tünetével. Minél nagyobb a hiba mérete, annál hamarabb kezdenek megjelenni a tünetek. | A hiba műtéti lezárása. Nem mindig hajtják végre. Javallatok: a szívelégtelenség orvosi kezelésének hatástalansága, gyermekek és serdülők fizikai fejlődésének elmaradása, megnövekedett vérnyomás a tüdőkörben, arteriovénás váladékozás. Ellenjavallatok: vénás-artériás váladékozás, súlyos bal kamrai elégtelenség. |
| Kamrai septum defektus | Ha a defektus 1 cm-nél kisebb átmérőjű (vagy az aortanyílás átmérőjének felénél kisebb), közepes intenzitású fizikai megterhelés esetén csak légszomj jellemző. Ha a hiba nagyobb, mint a jelzett méretek: légszomj kis terhelés mellett vagy nyugalomban, szívfájdalom, köhögés. |
A hiba műtéti lezárása. |
| Eisenmenger komplexum | Klinikai kép: a bőr cianózisa, légszomj, hemoptysis, CHF jelei. | Gyógyszeres kezelés: béta-blokkolók, endotelin antagonisták. Lehetséges műtét a sövényhibák lezárására, az aorta eredetének javítására és az aortabillentyű cseréjére, de a betegek gyakran meghalnak a műtét során. A beteg átlagos élettartama 30 év. |
| Fallot tetralógiája | A nyálkahártyák és a bőr kék árnyalata, a növekedés és fejlődés elmaradása (fizikai és szellemi egyaránt), görcsök, alacsony vérnyomás, CHF tünetei. Az átlagos várható élettartam 12-15 év. A betegek 50%-a 3 éves kora előtt meghal. |
A sebészeti kezelés kivétel nélkül minden beteg számára javallott. Korai gyermekkorban műtétet végeznek, hogy anasztomózist hozzanak létre a subclavia és a pulmonalis artériák között, hogy javítsák a tüdő vérkeringését. 3-7 éves korban radikális műtét végezhető: mind a 4 anomália egyidejű korrekciója. |
| Nyitott ductus arteriosus | Hosszú idő telik el klinikai tünetek nélkül. Idővel légszomj és erős szívverés, a bőr sápadtsága vagy kékes árnyalata, valamint alacsony diasztolés vérnyomás jelentkezik. | A hiba műtéti lezárása. Minden betegnek megjelenik, kivéve azokat, akiknél jobbról balra sönt a vér. |
Gyulladásos betegségek
Osztályozás:
- Endocarditis - a szív belső nyálkahártyáját, a billentyűket érinti.
- Szívizomgyulladás - izomhártya.
- Pericarditis - pericardialis tasak.

Okozhatják mikroorganizmusok (baktériumok, vírusok, gombák), autoimmun folyamatok (pl. reuma) vagy mérgező anyagok.
Ezenkívül a szívgyulladás más betegségek szövődményei is lehetnek:
- tuberkulózis (endocarditis, pericarditis);
- szifilisz (endocarditis);
- influenza, mandulagyulladás (szívizomgyulladás).
Ügyeljen erre, és influenza vagy torokfájás gyanúja esetén időben forduljon orvoshoz.
A gyulladás tünetei és kezelése
| Név | Tünetek | Kezelés |
|---|---|---|
| Endokarditisz | Magas testhőmérséklet (38,5-39,5), fokozott izzadás, gyorsan fejlődő billentyűhibák (echokardiográfiával kimutatható), szívzörej, máj- és lépnagyobbodás, fokozott értörékenység (vérzések láthatók a körmök alatt és a szemekben), a hegyek megvastagodása ujjait. | Antibakteriális terápia 4-6 hétig, billentyűtranszplantáció. |
| Szívizomgyulladás | Többféleképpen fordulhat elő: fájdalomrohamok a szívben; szívelégtelenség tünetei; vagy extrasystoles és supraventricularis aritmiák esetén. A szívspecifikus enzimek, troponinok és leukociták vérvizsgálata alapján pontos diagnózis állítható fel. | Ágynyugalom, diéta (10-es sókorlátozás), antibakteriális és gyulladáscsökkentő terápia, szívelégtelenség vagy aritmiák tüneti kezelése. |
| Szívburokgyulladás | Mellkasi fájdalom, légszomj, szívdobogásérzés, gyengeség, köhögés köpet nélkül, nehézség a jobb hypochondriumban. | Nem szteroid gyulladáscsökkentő szerek, antibiotikumok, súlyos esetekben - subtotal vagy teljes pericardectomia (a szívburok egy részének vagy egészének eltávolítása). |
Ritmuszavarok
Okok: neurózis, elhízás, alultápláltság, nyaki osteochondrosis, rossz szokások, kábítószer-, alkohol- vagy kábítószer-mérgezés, szívkoszorúér-betegség, kardiomiopátia, szívelégtelenség, korai kamrai gerjesztési szindrómák. Ez utóbbiak olyan szívbetegségek, amelyekben további utak vannak az impulzus vezetésére a pitvarok és a kamrák között. Ezekről az anomáliákról külön táblázatban olvashat.
A ritmuszavarok jellemzői:
| Név | Leírás |
|---|---|
| Sinus tachycardia | Gyors szívverés (90-180 percenként), miközben fenntartja a normális ritmust és a szíven keresztüli impulzusterjedés normális mintáját. |
| Pitvarfibrilláció (villogás) | Kontrollálatlan, rendszertelen és gyakori (200-700/perc) pitvari összehúzódások. |
| pitvarlebegés | Ritmikus pitvari összehúzódások, amelyek gyakorisága körülbelül 300 percenként. |
| kamrai fibrilláció | A kamrai kaotikus, gyakori (200-300 percenként) és hiányos összehúzódások. A teljes összehúzódás hiánya akut keringési elégtelenséget és ájulást vált ki. |
| kamrai lebegés | A kamrák ritmikus összehúzódásai 120-240 percenkénti gyakorisággal. |
| Paroxizmális supraventrikuláris (szupraventrikuláris) tachycardia | Ritmikus szívdobogás (percenként 100-250) |
| Extrasystole | Spontán összehúzódások ritmusból. |
| Vezetési zavarok (sinoatrialis blokk, interatrialis blokk, atrioventricularis blokk, köteg elágazás blokkja) | Az egész szív vagy az egyes kamrák ritmusának lassulása. |

A kamrák idő előtti gerjesztésének szindrómái:
| WPW szindróma (Wolf-Parkinson-White szindróma) | CLC-szindróma (Clerk-Levi-Christesco) |
|---|---|
| Tünetek: paroxizmális (paroxizmális) supraventricularis vagy kamrai tachycardia (a betegek 67%-ánál). Megnövekedett szívverés, szédülés, néha ájulás érzése kíséri. | Tünetek: hajlam a supraventrikuláris tachycardia rohamaira. Ezek alatt a beteg erős szívverést érez, szédülés léphet fel. |
| Oka: Kent köteg jelenléte - abnormális vezetési út a pitvar és a kamra között. | Ok: James köteg jelenléte a pitvar és az atrioventricularis csomópont között. |
| Mindkét betegség veleszületett és meglehetősen ritka. | |
Ritmuszavarok kezelése
Az alapbetegség kezeléséből, az étrend és az életmód korrekciójából áll. Antiaritmiás gyógyszereket is felírnak. A súlyos aritmiák radikális kezelése egy defibrillátor-kardioverter felszerelése, amely "beállítja" a szív ritmusát, és megakadályozza a kamrai vagy pitvarfibrillációt. Vezetési zavarok esetén az ingerlés lehetséges.

A kamrai preexcitációs szindrómák kezelése lehet tüneti (a rohamok gyógyszeres megszüntetése) vagy radikális (a kóros vezetési út rádiófrekvenciás ablációja).
Cardiomyopathia
Ezek olyan szívizom-betegségek, amelyek szívelégtelenséget okoznak, és nem kapcsolódnak gyulladásos folyamatokhoz vagy a koszorúerek patológiáihoz.
A leggyakoribbak a hipertrófiás és. A hipertrófiát a bal kamra és az interventricularis septum falainak növekedése jellemzi, kitágult - a bal és néha a jobb kamra üregének növekedése. Az elsőt a lakosság 0,2%-ánál diagnosztizálják. Sportolókban fordul elő, és hirtelen szívhalált okozhat. Ebben az esetben azonban alapos differenciáldiagnózist kell végezni a hipertrófiás kardiomiopátia és a nem patológiás szívmegnagyobbodás között sportolókban.

A szívbetegség a szívbillentyűk betegsége, amelyben a szerv nem megfelelően kezd működni. A szívbillentyű szerkezetének, a szívfalak, falak vagy a szívből kinyúló nagy erek veleszületett vagy szerzett változása következtében a szív véráramlása megsérül. A veleszületett szívhibákat a szív és az erek fejlődésének számos rendellenessége különbözteti meg, és általában gyermekkorban jelentkeznek. A szerzett defektusok különböző életkori periódusokban alakulnak ki a reuma és néhány más betegség szívkárosodása miatt.
Mi a különbség a veleszületett és a szerzett szívbetegség között?
Veleszületett szívbetegség
Veleszületett szívbetegséget az újszülöttek körülbelül 1%-ánál észlelnek. A betegség oka a méhen belüli szerv rendellenes fejlődése. A veleszületett szívbetegség a szívizom falát és a vele szomszédos nagy ereket érinti. A betegség előrehaladhat. Ha a műtétet nem végzik el, akkor a gyermekben változások alakulhatnak ki a szív szerkezetében, bizonyos esetekben végzetes kimenetel lehetséges. Időben végzett sebészeti beavatkozással lehetséges a szívműködés teljes helyreállítása.
A veleszületett szívbetegség kialakulásának előfeltételei:
- magzati fejlődési rendellenességek patogén tényezők hatására a terhesség első hónapjaiban (sugárzás, vírusfertőzések, vitaminhiány, ellenőrizetlen gyógyszerek, köztük bizonyos vitaminok bevitele);
- dohányzó szülők;
- a szülők alkoholfogyasztása.
Szerzett szívbetegség
A szerzett szívbetegség nem közvetlenül a születés után, hanem idővel jelentkezik. A szívbillentyű-készülék meghibásodásaként nyilvánul meg (a falak beszűkülése vagy a szívbillentyűk elégtelensége).
A sebészeti kezelés a szívbillentyű protézissel történő cseréjéből áll.
Ha egyidejűleg két vagy több szívnyílás vagy billentyűk érintettek, akkor kombinált szerzett defektusról beszélnek. A szerzett defektus műtéti kijelöléséhez az anatómiai elváltozások és rendellenességek mértéke szerint osztályozzák.
A szerzett szívbetegség okai:
Szívhibák kezelése
A szívelégtelenségben szenvedők komplex kezelést igényelnek:
- a fizikai aktivitás rendszerének megszervezése;
- szívelégtelenség és egyéb szövődmények gyógyszeres terápiája;
- diéta;
- fizikoterápia.
A sebészeti kezelés a leghatékonyabb. A műtéti korrekciót mind a szerzett, mind a veleszületett fejlődési rendellenességeknél alkalmazzák, és egyre gyakrabban végeznek műtéteket újszülötteken és gyermekeken az első életévtől kezdve.
A szerzett defektus sebészi kezelést igényel olyan esetekben, amikor a terápiás kezelés hatástalan, és a szokásos fizikai aktivitás fáradtságot, légszomjat, szívdobogásérzést, angina pectorist okoz a betegekben. A szerzett hibával végzett műtétek a beteg saját szívbillentyűinek megőrzése és működésük helyreállítása érdekében történnek, beleértve a billentyűplasztikát (a szórólapok varrása, állati szívbillentyűk használata stb.). Ha a billentyűk tartósító művelete nem lehetséges, a szelepeket mechanikus vagy biológiai protézisekre cserélik.
Hogyan zajlik a szívműtét?
A legtöbb szívműtétet kardiopulmonális bypass alatt végzik. A műtétek után a betegeknek hosszú távú rehabilitációra van szükségük fizikai aktivitásuk fokozatos helyreállításával. Az operált beteg állapotának romlása összefüggésbe hozható a sebészeti beavatkozás okozta szövődmények kialakulásával, ezért a betegeket időszakonként kardiológiai centrumokban kell vizsgálni. A posztoperatív időszak komplikációmentes lefolyása miatt sok beteg a műtét után 6-12 hónappal visszatérhet a munkába.
* Szívbillentyű – a szív belső héjának redői által alkotott része egyirányú véráramlást biztosít.
** A szívizom a szív középső izomrétege, amely tömegének nagy részét alkotja.
*** A szívbillentyű-elégtelenség a szívbetegség olyan fajtája, amelyben a billentyű hiányos záródása miatt, annak veresége miatt a vér egy része visszaáramlik a szív azon részeibe, ahonnan származott.
**** A szívinfarktus a szívkoszorúér-betegség akut formája.
A szívbetegség a szívizom, az erek, a billentyűk vagy válaszfalak rendellenes fejlődése vagy működése. Ebben az esetben a normális vérkeringés megzavarodik, szívelégtelenség alakul ki.
Időben történő kezelés nélkül az ilyen patológiák halálhoz vezethetnek. Ezért fontos, hogy időben észrevegyük a szívbetegség tüneteit.
Ennek a patológiának a tünetei a betegség típusától és stádiumától függenek. A veleszületett és szerzett szívbetegségek megkülönböztetése. Tüneteik kissé eltérnek, bár vannak közös jelek.
- Az oldalon található összes információ tájékoztató jellegű, és NEM cselekvési útmutató!
- Adjon Önnek egy PONTOS DIAGNÓZIST csak ORVOS!
- Tisztelettel kérjük, NE öngyógyuljon, hanem foglaljon időpontot szakemberhez!
- Egészséget neked és szeretteidnek!
A veleszületett patológiák klinikai megnyilvánulásai kevésbé kifejezettek, és néha tünetmentesek. A szerzett szívbetegségnek specifikusabb tünetei vannak.
Megnyilvánulása gyermekeknél
Ez a patológia még az intrauterin fejlődés szakaszában is előfordul a szervek helytelen kialakulása miatt. Manapság egyre több gyermek születik szívbetegséggel. Sok esetben a patológiát közvetlenül a születés után diagnosztizálják.
A fejlődési rendellenességek külső jelei a szívzörej, a légzési nehézség, valamint a sápadt vagy kékes bőr az ajkakon és a végtagokon. Ezek gyakori tünetek, a patológia többi klinikai megnyilvánulása a lokalizáció helyéhez kapcsolódik.
A gyakori veleszületett szívhibák a következők:
- a mitrális vagy aortabillentyű szűkülete;
- az interatrialis vagy interventricularis septum kialakulásának patológiája;
- anomáliák a szív ereinek fejlődésében és működésében;
- a legveszélyesebb veleszületett rendellenesség a Fallot-tetraád, amelyben több súlyos patológia kombinálódik.
Mindezek a fejlődési rendellenességek veszélyesek a gyermek életére és egészségére, mivel keringési zavarokhoz vezetnek. Szívelégtelenséget és oxigén éhezést fejleszt.
| A szívelégtelenségben szenvedő gyermekeknél a következő tünetek jelentkeznek: |
A hibát jellemzően a gyermek életének első három évében diagnosztizálják, és a kezelést időben elvégzik. De a patológia hatással van a beteg teljes jövőbeli életére. |
| A tizenévesek szívbetegségének leggyakoribb tünetei a következők: |
|
A legtöbb klinikai megnyilvánulást kombinált szívbetegségben figyelik meg.
Egyes esetekben szinte észrevétlenül folytatódhat, és csak felnőttkorban diagnosztizálható.
A szívbetegség tünetei típusonként
Leggyakrabban az ilyen patológiák az aorta vagy a mitrális szelep anomáliái miatt alakulnak ki, amelyek összekötik a szív nagy ereit. A magas vérnyomás és más betegségek miatt szívbetegség alakulhat ki.
A patológia helyétől és jellemzőitől függően különböző klinikai megnyilvánulások lehetségesek:
| Leggyakrabban rheumatoid endocarditis után alakul ki. A betegség megváltoztatja a szelep alakját és megzavarja normális működését. Néha egy ilyen anomália a méhben alakul ki. A szelep tölcsér alakú lesz, és a vérkeringés megzavarodik. De időben történő kezeléssel a beteg normális életet élhet. Csak a következő tünetek miatt aggódik:
Az első fokú szelepkárosodás esetén ezek a tünetek csak fizikai erőfeszítés során figyelhetők meg. Súlyos esetekben és nem megfelelő kezelés mellett még nyugalomban is érezhető. Tüdőkárosodás is megfigyelhető, amely erős köhögésként nyilvánul meg, gyakran vérrel, duzzanat lehetséges. |
|
| Ha az aortát lezáró félholdbillentyűk nem záródnak szorosan, aorta szívbetegség lép fel. Ez az anomália abban nyilvánul meg, hogy a vér minden egyes szívösszehúzódáskor visszajut a bal kamrába. Ennek eredményeként kevesebb jut a szervezetbe, mint amennyire szüksége van. Ezért egy személy érzi az oxigén éhezés tüneteit:
A szív nem megfelelő működése miatt szapora pulzus és légszomj lép fel. A köröm tövében úgynevezett Quincke pulzus található. De az aortabillentyű-betegség legjellemzőbb tünete az úgynevezett Landolfi-szindróma. Jellemzője, hogy a páciens pupillái reagálnak a szívverésre. A vér kilökésekor beszűkülnek, és amikor a szívizom ellazul, kitágulnak. Egy ilyen patológiával a szívizom változásai gyorsan haladnak és fejlődnek. |
|
| A mitrális billentyű működésének leggyakoribb anomáliája. Az ilyen hiba lehet veleszületett vagy szerzett. Ez az anomália magyarázható magának a billentyűnek a magzati fejlődési rendellenességek vagy a rheumatoid endocarditis következtében fellépő patológiájával. Előfordul, hogy az általa lefedett lyuk nagyobb, mint a szelepek mérete. Mindez ahhoz a tényhez vezet, hogy a vér visszaáramlik a bal pitvarba. A patológia fő klinikai megnyilvánulásai hasonlóak az összes szív- és érrendszeri betegség tüneteihez:
De vannak specifikus tünetek, amelyeket pontosan a mitrális billentyű-elégtelenség okoz:
|
|
| Aorta szűkület | Gyakori veleszületett patológia az aortanyílás csúcsainak összeolvadása. Előfordulhat érelmeszesedés vagy endocarditis miatt is. Ennek eredményeként, amikor a bal kamra összehúzódik, a vér nem tud normálisan befolyni az aortába. Ez a következő tünetekhez vezet:
És természetesen, mint minden szívhibánál, a páciens a szegycsont mögötti fájdalom miatt aggódik. Az aorta száj szűkülete esetén paroxizmálisak, gyakran nagyon erősek. |
| Ez a jobb pitvar és a jobb kamra közötti szelepfejlődés patológiája. Leggyakrabban más rendellenességekkel együtt fordul elő. Ez a hiba a vér vénás pangásában fejeződik ki, ami a következő tüneteket okozza:
Az összes szívhibára jellemző jelek közül a bőr kéksége, légszomj és súlyos gyengeség figyelhető meg. |
Hogyan lehet meghatározni a patológia szerzett formáját
Sérülések, fertőző és gyulladásos betegségek, rheumatoid endocarditis, valamint súlyos magas vérnyomás vagy koszorúér-betegség esetén a szívbetegség gyakran előfordul felnőtteknél. Ebben az esetben egy vagy több billentyű érintett lehet, az aorta szűkülete és az intracardialis septa patológiája alakulhat ki.
A szívbetegség legkisebb gyanúja esetén orvoshoz kell fordulni. Mivel a billentyű- és érrendszeri rendellenességek számos tünete hasonló az angina pectoris tüneteihez, ki kell vizsgálnia.
Az orvos elektrokardiogramot, szívröntgenfelvételt, MRI-t és echokardiogramot ír elő. Vérvizsgálatot végeznek a vércukor- és koleszterinszint meghatározására. A külső vizsgálat során a hiba fő jele szívzörej lesz.
A kezelés időben történő megkezdéséhez ismernie kell a szerzett szívbetegség tüneteit:
- fáradtság, ájulás, fejfájás;
- légzési nehézség, légszomj, köhögés, sőt tüdőödéma;
- szívdobogás, ritmusának megsértése és a pulzáció helyének megváltozása;
- fájdalom a szívben - éles vagy nyomó;
- kék bőr a vér pangása miatt;
- a nyaki és subclavia artériák növekedése, a nyaki vénák duzzanata;
- magas vérnyomás kialakulása;
- duzzanat, a máj megnagyobbodása és nehézségi érzés a hasban.

Nagyon fontos, hogy rendszeresen ellenőrizze orvosát, különösen, ha szívelégtelenség tünetei vannak.
Gyakran a betegség fokozatosan fejlődik, krónikus formát szerezve. Egy szelep enyhe elváltozása esetén a hiba hosszú ideig nem jelentkezhet. Ilyenkor a beteg egészségi állapota folyamatosan romlik, szívelégtelenség alakul ki, ami eleinte csak fizikai megterheléskor észlelhető.
A szerzett szívhibák közül az aorta patológiái gyakoribbak, mint mások. Ennek oka a helytelen életmód és táplálkozás. Az aorta szája leggyakrabban időskorban érintett, ami progresszív szívelégtelenségben fejeződik ki. A beteg paroxizmális fájdalmat tapasztal a szívben, légszomjat, gyengeséget.
A fiatalok körében gyakoribb az ilyen szerzett szívbetegség, mint a mitrális billentyű patológiája. Ebben az esetben olyan tünetek figyelhetők meg, mint a légszomj és erős szívverés bármilyen fizikai erőfeszítéssel, tüdőelégtelenség, a bőr sápadtsága és az ajkak kéksége.
Gyakran előfordul, hogy a betegek akkor mennek orvoshoz, amikor a szívbetegség már komolyan megnyilvánul. A kezdeti szakaszban a patológusok néha nem figyelnek a klinikai megnyilvánulásokra.
De a kezelés pozitív prognózisa érdekében a betegséget a lehető legkorábban azonosítani kell.
