Лекарственная аллергия — причины, симптомы и лечение, фото. Этиология и патогенез лекарственной аллергии
Рано или поздно каждый из нас обращается за помощью к фармакологическим препаратам, в полной мере, не осознавая все риски и возможные последствия. При употреблении лекарственного средства очень часто не учитывают, возможность возникновения побочных эффектов: какие-то компоненты его могут быть высокотоксичны, а другие и вовсе способны вызвать аллергию у восприимчивого организма. В зависимости от типа реакции и самого аллергена клинические проявления могут варьировать как по степени тяжести, так и по спектру симптомов (покраснение, сыпь, шелушение кожи, повышение температуры) вплоть до жизнеугрожающих состояний (анафилактический шок, отек Квинке). Ниже мы подробнее рассмотрим причины, признаки и лечение медикаментозной аллергии.
Что такое лекарственная аллергия?
Лекарственная аллергия (ЛА) – это повышенная чувствительность восприимчивого организма к медикаментам (и их компонентам), которая основывается на иммунных механизмах гуморального (IgE, IgM, IgG) и клеточного типов. Однако сходную клинику можно получить и при псевдоаллергических реакциях, в развитии которых не принимают участие данные механизмы. Для лучшего понимания можно выделить следующие виды проявлений:
- Ожидаемые реакции на лекарственное средство: передозировка, цитотоксичность (способность повреждать клетки), несовместимость приема с другими препаратами, мутагенность и канцерогенность (участие в развитии онкологических новообразований).
- Непредсказуемые проявления:
- Неаллергическая врожденная непереносимость компонентов (идиосинкразия)
- Собственно лекарственная гиперчувствительность: аллергическая и псевдоаллергическая
Часто не представляется возможным определить фармакологические средства, вызвавшие аллергию. Причина может крыться не в действующем лекарственном веществе, а в консервантах или других компонентах препарата.
Симптомы
Аллергия от лекарств может проявляться системно (ангионевротический отек, анафилаксия), затрагивая весь организм, и с преобладающим поражением органов и тканей. Предугадать тяжесть состояния очень сложно, так как иногда для развития замедленной реакции гиперчувствительности требуется время и повторный контакт, чтобы возникла сенсибилизация (повышенная чувствительность). То есть клиника достаточно обширна и могут быть существенные различия у больных с аллергией на один и тот же медикамент.
| Органы и ткани | Клиническая симптоматика |
|---|---|
| Кожа и пжк (подкожная жировая клетчатка) |
|
| Дыхательная система |
|
| Органы кровообращения |
|
| ЖКТ |
|
| Гепатобилиарная система |
|
| Мочевыделительная система |
|
| ЦНС |
|
| Органы кроветворения |
|
| Системные проявления |
|
Предрасполагающие факторы
Чаще медикаментозная аллергия возникает, если фармакологический препарат содержит вещества белковой природы (ферменты, собственно белки плазмы, интерферон, антибиотики, гормоны) или макромолекулярные соединения (инсулинсодержащие средства, гетерологичные сыворотки, декстраны, салицилаты, анестетики, целлюлоза). В таких случаях более вероятен немедленный ответ организма по типу анафилактического.
Некоторые таблетированные формы лекарств покрываются специальными оболочками, чтобы регулировать скорость и место всасывание. Самые распространенные - целлюлозные и винильные полимеры – могут дать аллергическую реакцию у восприимчивых людей.
Внутривенное введение реже способствует развитию гиперчувствительности, но вызывает более тяжелые реакции и осложнения у ранее сенсибилизированных лиц. Это объясняется одномоментным поступлением в общий кровоток причинно-значимого средства, то есть весь организм в короткий промежуток времени подвергается иммунному ответу. Внутримышечный путь проявляется больше местно, а пероральный прием может дать почти весь симптоматический спектр в зависимости от самого медикамента.
Полипрагмазия
 Одновременное назначение нескольких препаратов (полипрагмазия) или комбинированных средств дает большую нагрузку на иммунную систему, к тому же это затрудняет диагностический поиск в случае возникновения аллергической реакции. Также нужно учитывать соблюдение назначенных схем лечения. Прерывистые курсы с короткими интервалами чаще провоцируют появление патологических реакций. Неадекватная дозировка показанных медикаментов искажает ожидаемый эффект лечения и может даже повлечь необратимые изменения вплоть до смертельного исхода.
Одновременное назначение нескольких препаратов (полипрагмазия) или комбинированных средств дает большую нагрузку на иммунную систему, к тому же это затрудняет диагностический поиск в случае возникновения аллергической реакции. Также нужно учитывать соблюдение назначенных схем лечения. Прерывистые курсы с короткими интервалами чаще провоцируют появление патологических реакций. Неадекватная дозировка показанных медикаментов искажает ожидаемый эффект лечения и может даже повлечь необратимые изменения вплоть до смертельного исхода.
Возраст и половая принадлежность
Дети мене склонны к развитию сенсибилизации из-за особенностей формирования иммунитета, но аллергические реакции у них протекают тяжелее. Клинически это зеркально сходно с протеканием атопии у лиц пожилого возраста, только у них это обусловлено процессами старения и инволюции.
Различные гормональные особенности женщин делают их более уязвимыми в отношении развития аллергии, поэтому у них она возникает чаще.
Наследственность
Наличие аллергических заболеваний у родителей повышает вероятность того, что потомство либо унаследует их, либо будет изначально иметь бо́льшую склонность к проявлению повышенной чувствительности к различным аллергенам. Выделяют определенные генетические маркеры, которые можно определить еще в раннем возрасте, которые могут свидетельствовать о склонности к атопии (HLA-DR4, HLA-B13) или врожденной защите от нее (HLA-DQW1, HLA-B12).
Сопутствующие заболевания
Наиболее частые проявления лекарственной аллергии возникают при следующих патологических состояниях:

На течение и тяжесть реакций влияют также такие кофакторы:
- Инфекционные заболевания (цитомегаловирус, ретровирусы, гепатиты)
- Прием глюкокортикостероидов, блокаторов Н 1 -гистаминовых рецепторов и других иммунодепрессивных средств
- Пищевая аллергия
- Активация хронических болезней или их очагов
- Биотрансформация медикаментозных препаратов в организме и их взаимодействие
Зависит ли реакция от лекарственной группы?
Преобладающее большинство медикаментозных средств подвергается метаболическому превращению в организме, в результате чего образуются соединения, которые могут связывать с собственными белками и провоцировать гиперпродукцию IgE (основные маркеры атопии), или активировать клеточное звено (Т-лимфоциты). И в зависимости от физико-химических свойств и строения лекарственного средства могут соответственно реализоваться разные реакции гиперчувствительности.
| Тип реакции | Название реакции | Сроки реализации | Основные лекарственные группы |
|---|---|---|---|
| I | Немедленного типа ГНТ (IgE-индуцированная) | От 2-3 минут до 1 часа (реже до 6 часов) после приема лекарственного средства |
|
| II | Цитотоксическая | От нескольких дней до двух недель после приема лекарственного средства |
|
| III | Иммунокомплексная | При сывороточной болезни или крапивнице в среднем 7 дней; 1-3 недели при васкулите |
|
| IV | Замедленного типа ГЗТ | Сроки варьируют от нескольких дней до 6 недель |
|
В реальной жизни нужно учитывать вероятность возникновения перекрестных аллергических реакций на средства, которые обладают схожими антигенными детерминантами, что играет большую роль при множественной лекарственной непереносимости.
Диагностика
Диагностический поиск при ЛА базируется на анамнестических данных, клинике, специфическом исследовании invivo(на самом организме)и invitro(в пробирке).
Специфическая аллергодиагностика проводится в условиях стационара или кабинета врача-аллерголога.
Этот метод более безопасен, так как у больного просто берут образцы крови, которые используют для лабораторных исследований, поэтому к нему нет противопоказаний. Главный недостаток его - высокая цена. Так как часто невозможно определить аллергогенное лекарственное средство, приходится проводить анализ основных групп препаратов, что также сказывается на итоговой стоимости. К тому же не все лаборатории оснащены оборудованием и реагентами для проведения такой высококачественной диагностики. Существуют следующие тесты:
- Определение IgE в сыворотке крови (для групп фармпрепаратов, дающих немедленные реакции). Стоит отметить, что отсутствие циркулирующих антител не исключает возможность ЛА.
- Определение генетических маркеров. Возможны ложноположительные результаты
- Тест реакции бласттрансформации лимфоцитов с определением маркеров раннего и позднего ответа
- Тест активации базофилов (CAST - Cellular allergen stimulation test) для реакций как замедленного, так и немедленного типов.

In vivo-тесты
Следует сказать, что достоверность подобного тестирования довольно низкая, так как аллергенные свойства препаратов постоянно меняются, а механизмы развития реакций на них также разные. Они дешевле, но более опасны развитием осложнений при проведении, поэтому существуют противопоказания: прием антигистаминных препаратов и глюкокортикостероидов, перенесенные анафилактические реакции в прошлом, беременность, острые фазы заболеваний и декомпенсация хронических болезней, тяжелые формы эндокринной патологии.
Кожные пробы ставят при подозрении на реакции ГНТ и ГЗТ. Постановка происходит с использованием специальных аллергенных частиц, а не самих медикаментозных средств (ЛА могут вызывать не сами лекарства, а их продукты или другие составляющие). Показано поочередное проведение капельной, скарификационной (prick-тест) и внутрикожной проб с контролем (р-р гистамина). Для определения реакций замедленной гиперчувствительности ставят аппликационный тест с помощью специальных пластырей (patch-тест).
Результаты кожного тестирования имеют значение лишь при сопоставлении с данными аллегроанамнеза.
Диагноз медикаментозной гиперчувствительности можно подтвердить следующими провокационными пробами только в период отсутствия обострений и выраженных клинических проявлений:
- Подъязычный тест. Начинают с восьмой части препарата; считают положительной при возникновении отека, покраснения или системного ответа (пульс участился на 10 уд/мин, артериальное давление снизилось на 15 мм рт.ст. и более) организма через 20-40 мин.
- Пероральная проба. Проводится больным бронхиальной астмой для определения гиперчувствительности к НПВС (обычно используют ацетилсалициловую кислоту) во время стойкой ремиссии с помощью спирометрии. Положителен, если ОФВ < 15% (объем форсированного выдоха).
Лабораторное исследование
 Аллергические реакции на лекарственные препараты можно верифицировать дополнительными лабораторными тестами. Выбор проводится на основе уже предполагаемого диагноза ЛА. Чаще всего применяют такие методы:
Аллергические реакции на лекарственные препараты можно верифицировать дополнительными лабораторными тестами. Выбор проводится на основе уже предполагаемого диагноза ЛА. Чаще всего применяют такие методы:
- Радиоиммунное определение специфических антител (иммуноглобулины E, G, M)
- Иммуноферментный анализ (ИФА)
- Тест торможения миграции лимфоцитов
- Выявление уровней гистамина и содержания цитокинов в сыворотке
Помимо прочего аллерголог-иммунолог может назначить общеклинические анализы (крови и мочи), биохимическое исследование (АЛТ, креатинин, щелочная фосфатаза) и любые другие специфические исследования, которые помогут провести дифференциальную диагностику (УЗИ щитовидной железы, определение вирусных маркеров и уровней гормонов)
Учитывая неспецифичность и многообразие проявлений лекарственной аллергии, официальный диагноз формируется по медицинскому коду заболевания по ныне действующей МКБ-10.
Лечение
Главные подходы в лечении аллергических реакций на лекарственные препараты включают в себя: медикаментозные средства, элиминационные мероприятия, диету и в отдельных ситуациях специфическую иммунотерапию.
Элиминация
Подразумевается своевременное прекращение контакта с аллегногенным веществом. Если развиваются осложненные формы при приеме нескольких препаратов, следует отменить их все, в редких случаях оставляя жизеннонеобходимые. Если появилась реакция на средства, которые принимают внутрь, нужно промыть желудок и очистить кишечник.
Фармацевтическая терапия
Лечение назначается амбулаторно (легкая степень) или на уровне стационара (средняя степень). Тяжелое течение является показанием к экстренной госпитализации больного в отделение интенсивной терапии. В список основных препаратов для лечения ЛА входят следующие группы:

В зависимости от симптомов и их степени проявления используют другие дополнительные средства по показанию, такие как:
- Бетта-2-адреномиметики (Сальбутамол) для купирования бронхоспазма
- М-холинолитики (Атропина сульфат)
- Антибиотики, противосудорожные и сердечные при развитии острый тяжелых осложнений
- Человеческий иммуноглобулин
Аллергенспецифическая иммунотерапия (Десенсибилизирующая)
Ее применяют достаточно редко, обычно в тех случаях, если необходим прием жизненноважного препарата: например, инсулин при Сахарном диабете или пенициллин содержащие антибиотики больным нейросифилисом. Суть метода в постепенном ведении аллергенного вещества в нарастающей дозе. Схема проведения и длительность назначается аллергологом-иммунологом индивидуально в каждом случае. Допустим, чаще всего инсулин вводят подкожно, начиная с 3р/сутки в малой дозе (0,00001 ЕД).
Немедикаментозное лечение
Всем пациентам независимо от тяжести и вида лекарственной гиперчувствительности назначается диета, исключающая высокоаллергенные продукты (цитрусовые, красная икра, яйца, сладости, газированные и алкогольные напитки, копчености и др.). В остром периоде она призвана уменьшить количество , соблюдается не менее 14 дней с потреблением жидкости до 2-2,5 л/сутки. В последующем рекомендуется придерживаться стола № 5 и придерживаться режимным мероприятиям, предписанных врачом.
Профилактика
Можно выделить 2 уровня показанных мероприятий.
Первичная профилактика заключается в адекватном назначении лекарственных препаратов и включает в себя следующие принципы:
- Избежание одновременного приема нескольких фармпрепаратов (полипрагмазии)
- Соответствие дозы и способа введения возрасту больного
- Отказ от антибактериальных препаратов в профилактических целях
- Вакцинироваться от инфекционных болезней строго по календарю прививок или только по эпидемиологическим показаниям
Вторичная профилактика основывается на предупреждении атопических реакций у пациентов уже страдающих аллергией и заключается в:
- Строгом указании факта наличия ЛА в медицинских документах, указывая непереносимость каких лекарственных препаратов имеется
- Максимальном ограничении внутривенного введения медикаментов
- Не назначении средств, способных вызвать перекрестную аллергию
- Лечении очагов хронической инфекции (тонзиллит, холецистит, туберкулез, гайморит)
Важнее всего помнить о том, что именно самолечение тоже может привести в нежелательным побочным эффектам. Поэтому любое применение медикаментозных средств следует согласовывать со специалистом.
Гиперчувствительность к определенным фармакологическим препаратам называется лекарственной (или медикаментозной) аллергией (ЛА). При повторном попадании препарата в организм формируется иммунный ответ. Он проявляется в виде поражения кожи, дыхательной системы, кровеносных сосудов, суставов и других органов.
Причины медикаментозной аллергии
Побочные эффекты медикаментозной терапии и аллергия на лекарства – разные состояния. Каждое из них имеет специфические причины возникновения и симптомы. Аллергическая реакция развивается после активации иммунной системы (сенсибилизации), вызванной основным действующим веществом медикамента или его вспомогательным компонентом. Риск ее появления повышают провоцирующие факторы, среди которых:
- генетическая предрасположенность;
- проявления любой формы аллергии в анамнезе;
- диагностированные глистные инвазии;
- профессиональный контакт с лекарствами;
- превышение рекомендованных доз препарата.
К основным причинам развития ЛА относятся:
- употребление в пищу мяса животных и птиц, выращенных на кормах с гормонами, антибиотиками;
- острые и хронические заболевания инфекционного характера, возбудители которых создают предпосылки для возникновения гиперчувствительности;
- слабый иммунитет;
- употребление лекарственных препаратов без назначений врача;
- недостаточная информированность населения об опасности самолечения;
- неблагоприятная экологическая ситуация.
Лекарства определенных фармакологических групп чаще других провоцируют острую иммунологическую реакцию организма. К ним относятся препараты:
- группы пенициллинов;
- сульфаниламиды;
- витамины;
- иммуноглобулины;
- вакцины и сыворотки;
- плазмозаменители;
- местные анестетики;
- нестероидные противовоспалительные;
- обезболивающие;
- жаропонижающие;
- спазмолитические;
- гормональные;
- гипотензивные;
- йодсодержащие;
- рентгеноконтрастные;
- противогрибковые;
- наркотические.

Симптомы аллергии на лекарства
ЛА отличает отсутствие специфических симптомов на определенный препарат. Одно и то же лекарство вызывает разные иммунные ответы, а медикаменты разного фармакологического действия провоцируют одинаковую аллергическую реакцию.
Все клинические проявления ЛА делятся на три группы реакций:
- Острого типа – возникают мгновенно или в течение 60 минут после введения лекарства. К ним относятся отек Квинке, гемолитическая анемия, анафилактический шок, острая крапивница, приступ бронхиальной астмы.
- Подострого типа – развиваются в течение 24 часов после поступления препарата в организм. Они вызывают патологические изменения крови.
- Затяжного типа – проявляются через несколько суток после применения лекарственного средства. Они провоцируют развитие сывороточной болезни, воспаления суставов и лимфатических узлов, дисфункции внутренних органов.
Поражения кожи и слизистых
Медикаментозная аллергия на коже и слизистых оболочках отличается множественными внешними проявлениями. Они напоминают симптомы экссудативного диатеза, экземы, розового лишая. Поражения имеют вид больших красных пятен, узелков, волдырей, пузырьков. Самыми распространенными кожными реакциями на лекарственное воздействие являются:
- крапивница;
- отек Квинке;
- токсидермия;
- синдром Лайелла.
Крапивница характеризуется высыпаниями, напоминающими укус насекомого или ожог крапивой. Вокруг основного элемента часто формируется красный венчик. Волдыри могут сливаться и менять локализацию. После стабилизации состояния пациента следов от высыпаний не остается, но медикаментозная аллергия такого типа может рецидивировать. Повторную реакцию вызывают не только лекарства, но и продукты, содержащие антибиотики.
Отек Квинке чаще развивается на лице. Он не сопровождается зудом и болями. Реакция возникает внезапно и развивается в коже, подкожной жировой клетчатке, слизистых. Опасны отеки гортани (приводят к удушью) и головного мозга. В последнем случае ЛА сопровождается судорогами, бредом, головной болью.
Эритема 9-го дня – одно из проявлений токсидермии. Патологическое состояние возникает на девятый день после приема лекарства. На коже появляются обширные покраснения и отдельные пятна. Другие симптомы токсидермии:
- мелкоточечные кровоизлияния;
- шелушение эпидермиса;
- волдыри;
- узелки.

Синдром Лайелла – самая тяжелая форма аллергического поражения кожи и слизистых оболочек. Развивается некроз (омертвение) тканей, происходит их отторжение, возникают болезненные эрозии. Состояние больного отягощается обезвоживанием, присоединением инфекции, вызывающей токсический шок. Аллергия возникает через несколько часов (недель). Статистика летальности составляет 30-70%. Риск смертельного исхода повышен у детей и пожилых пациентов.
Анафилактический шок
Повторное введение лекарства, которое единожды вызвало аллергию, может привести к возникновению анафилактического шока. У большинства пациентов она развивается уже через 1–2 минуты после поступления препарата в организм, в редких случаях спустя 15–30 минут. Без оказания неотложной медицинской помощи может наступить смерть. Основные симптомы анафилактического шока:
- резкое снижение артериального давления (АД);
- учащение пульса;
- нарушение зрительного восприятия;
- слабость;
- боли в животе, груди;
- появление крапивницы, отеков на коже;
- спутанность и потеря сознания;
- холодный липкий пот;
- бронхоспазм;
- непроизвольное мочеиспускание, дефекация.
Острая гемолитическая анемия
Среди аллергических реакций на медикаменты выделяются гематологические состояния (изменения состава крови, заболевания кроветворных органов). Острая гемолитическая анемия («малокровие») – одно из проявлений ЛА, которое вызвано разрушением эритроцитов.
Характерные симптомы аллергического состояния:
- головокружение;
- слабость;
- учащенное сердцебиение;
- боли под ребрами;
- желтушность склер и кожи;
- увеличение селезенки и печени.

Псевдоаллергическая реакция
По клиническим проявлениям псевдоаллергическая форма напоминает истинную аллергию. Ее отличительные особенности:
- Псевдоформа развивается при первом введении препарата, не требует периода сенсибилизации.
- Патологическое состояние связано с выделением большого количества гистамина (тканевого гормона) при введении лекарства.
- Комплекс антиген–антитело не образуется.
- Аллерготесты дают отрицательный результат.
- Развитие реакции провоцирует быстрое введение лекарственного средства.
Отсутствие аллергии в анамнезе – косвенное подтверждение псевдоформы. Ее возникновению способствуют нарушения обмена веществ, хронические инфекционные заболевания, необоснованное применение лекарственных средств, болезни печени и почек.
Диагностика аллергии на лекарства
В большинстве случаев аллергия на таблетки диагностируется на основе анамнеза. В личной беседе с пациентом врач выясняет наличие иммунологической реакции на лекарственные средства у его ближайших родственников. Если ЛА не удалось диагностировать на основе анамнеза, используют лабораторные методы, кожное тестирование, провокационные пробы. Критериями определения ЛА являются:
- наличие связи между возникновением клинических проявлений и приемом препарата;
- исчезновение, облегчение аллергической реакции после отмены лекарственного средства;
- отсутствие сходства симптомов аллергии и побочных эффектов лекарства;
- наличие скрытого периода сенсибилизации при первичном применении медикамента;
- сходство симптомов с аллергическими заболеваниями.
Лабораторные методы исследования крови:
- радиоаллергосорбентный, иммуноферментный метод для определения специфических иммуноглобулинов;
- реакция торможения миграции лейкоцитов;
- метод хемилюминесценции;
- аллергическая альтерация лейкоцитов;
- тест высвобождения ионов калия.
Кожное тестирование широко применяется для определения сенсибилизации организма на пыльцу растений, микроскопические грибки, бытовые аллергены. Для диагностики ЛА оно не нашло широкого применения. В отдельных случаях поэтапно проводятся капельные, аппликационные, скарификационные, внутрикожные пробы.
Провокационные тесты на больном проводятся редко. Они необходимы для выявления медикаментозной аллергии, когда изучение анамнеза и лабораторные исследования не дали результатов. Метод имеет противопоказания:
- острый период развития аллергии;
- перенесенный анафилактический шок;
- дисфункции сердца, печени, почек;
- тяжелые эндокринные нарушения;
- возраст до 6 лет;
- беременность.

Лечение лекарственной аллергии
При проявлениях ЛА необходимо вызвать неотложную помощь или обратиться к врачу. Тяжелое аллергическое состояние требует помещения больного в стационар, в отдельных случаях – проведения реанимационных мероприятий. Терапия начинается с отмены препаратов или их группы. Выбор медикаментозного лечения зависит от степени выраженности клинических проявлений и переносимости лекарств, которые назначались раньше.
Основная задача терапевтических мероприятий – это устранение воздействия лекарственного аллергена. Она реализуется следующим образом:
- отмена препарата;
- уменьшение скорости всасывания действующего вещества;
- снижение чувствительности организма к лекарству;
- выведение основных компонентов препарата с использованием инфузионной терапии, энтеросорбентов, путем клизм, промывания желудка.
При развитии аллергии важно придерживаться диетического питания. Рацион подбирается индивидуально и согласовывается с лечащим врачом. Диета выдерживается около недели (до улучшения состояния). Например, при аллергии на антибиотики из меню полностью исключаются:
- колбасные изделия;
- копчености;
- пряности;
- консервы;
- жирные продукты;
- жареные блюда;
- морепродукты;
- яйца;
- кондитерские изделия;
- цитрусовые;
- клубника;
- виноград.

В ограниченном количестве можно употреблять макаронные изделия, манку, цельное молоко, курицу, свеклу, морковь. С учетом индивидуальной переносимости разрешены следующие продукты:
- крупы;
- кисломолочные изделия (творог, йогурт, кефир);
- постное мясо (говядина, филе индейки);
- фрукты (яблоки, груши, смородина, сливы);
- овощи (капуста, кабачки, зелень);
- топленое сливочное масло;
- рафинированное растительное масло;
- хлеб из цельно-зерновой муки.
Неотложная помощь
Состояние пациента при отеке Квинке требует неотложной помощи и стабилизируется в условиях стационара. Основные лечебные мероприятия.
Или рецепту врача препарат не вызывает интоксикации и воздействует на положительным образом. Например, уменьшает боль, уничтожает инфекции и улучшает работу сердца. Кроме позитивной реакции медицинские препараты оказывают и другое воздействие, которое может негативным образом сказаться на работе органов человека – и аллергические реакции.
Симптомы лекарственной аллергии можно разделить на три группы. К симптомам 1 типа относятся острые реакции, которые возникают мгновенно или в промежутке не более часа после приема препарата. Среди них можно отметить анафилактический шок, отек Квинке, приступ бронхиальной астмы, острая крапивница . К 2 группе симптомов относятся реакции, которые появляются в течение суток после приема препарата. В данном случае изменения могут быть малозаметны для человека и могут только при проведении анализов крови. Затяжные аллергические реакции могут быть отнесены к 3 группе. Они развиваются несколько суток после приема препарата и являются наиболее комплексными. К 3 типу можно отнести сывороточную болезнь (сыпь, зуд, лихорадка, гипотония, лимфаденопатия и т.п.), аллергические заболевания крови, воспаления в суставах и лимфоузлах различных частей тела.
Особенности аллергии на лекарства
Лекарственная аллергия отличается своим приступообразным началом. При этом один и тот же препарат после каждого приема может вызывать различные аллергические реакции, которые отличаются не только своим типом, но и интенсивностью.
Кожные проявления аллергии являются одной из самых распространенных реакций. На коже могут образовываться пятнистые, узелковые, пузырчатые высыпания, которые могут быть похожи на , экзему или экссудативный диатез. Наиболее частыми симптомами выступают отек Квинке , которые зачастую являются единственными проявлениями аллергической реакции на тот или иной препарат. Чаще всего крапивница может появиться из-за приема .
При возникновении лекарственной аллергии больному следует обратиться к лечащему врачу для назначения альтернативного препарата. Перед проведением консультации следует прекратить прием лекарства. При серьезных симптомах аллергии можно воспользоваться антигистаминными препаратами (например, «Кларитин», «Зиртек», «Фликсоназе»). Если у больного проявились признаки анафилактического шока, необходимо в срочном порядке вызвать скорую помощь. Также следует обратиться к врачу при появлении масштабной сыпи и бронхиальной астмы.
Аллергия на лекарства может наблюдаться не только у людей, которые склонны к ней, но и у многих тяжелобольных людей. При этом женщины являются наиболее подверженными к проявлению лекарственной аллергии, чем представители мужского пола. Она может быть последствием абсолютной передозировки медицинских препаратов в таких случаях, когда назначается слишком большая дозировка.
Инструкция
Примите холодный душ и нанесите на воспаленную кожу холодный компресс.
Носите только ту одежду, которая не будет раздражать вашу кожу.
Успокойтесь и постарайтесь придерживаться низкой степени активности. Для того, чтобы уменьшить зуд на коже, используйте мазь или крем, предназначенный от солнечных . Также можете принять антигистамин.
Обратитесь к специалисту или вызовите скорую помощь, в особенности от тяжести симптомов. В том случае, если у вас проявляются анафилаксии (резкая аллергическая реакция, состояние организма начинает обладать повышенной чувствительностью, крапивница), тогда до прибытия врача, постарайтесь сохранить спокойствие. Если вы сможете глотать, примите антигистамин
Если у вас стало затруднено дыхание и вы хрипите, то примените адреналин или бронхолитическое средство. Эти препараты помогут расширить дыхательные пути.
Большое количество аллергических реакций на лекарства проходят сами по себе через несколько дней после того, как препараты, которые вызвали данную реакцию. Поэтому терапия, как правило, сводится к лечению зуда и боли.
Лекарственная аллергия представляет собой патологическую реакцию на фармакологические препараты, которые принимаются в обычной рекомендованной дозе. Это заболевание может быть вызванным не только активным веществом в лекарственном средстве, но и так называемыми вспомогательными агентами (лактозой, консервантами и пр.).
Как происходит развитие реакции? После первого введения (перорально, энтерально либо внутривенно) иммунная система «запоминает» аллерген и начинает создавать антитела против него. Сами симптомы развиваются после того, как препарат уже накопился в крови (это может произойти после второго, третьего или десятого приёма – все зависит от степени чувствительности организма).
Аллергия на лекарства является серьезной проблемой. В настоящее время на рынке существуют тысячи препаратов, которые можно без рецепта купить не только в аптеках, но и в магазине, киоске или автозаправочной станции. Легкий доступ к лекарствам и увеличение частоты их использования привело к тому, что таким видом аллергии страдает примерно 6-10 процентов населения.
- генетическая восприимчивость пациента;
- частая и продолжительная фармакотерапия (чем более часто вводится препарат, тем выше вероятность аллергии);
- хронические и иммунные заболевания;
- пол и возраст (обычно болеют взрослые пациенты женского пола);
- текущее состояние здоровья (аллергии часто возникают при острых инфекционных заболеваниях).
- крапивница — проявляется зудящими волдырями и отеком (если задействованы органы дыхания, это может привести к одышке или даже удушью). Такая аллергия чаще всего развивается на аспирин и ампициллин (но виновником может быть и другое лекарство);
- сыпь – возникает после приема ампициллина и сульфаниламидов;
- эритема (покраснения кожи) – одно из самых частых проявлений недуга. Красные высыпания хорошо разграничены от здоровой кожи, могут иметь различную форму, локализоваться на верхних и нижних конечностях, а также на лице. Виновники — пенициллин или сульфаниламиды;
- контактный дерматит — характеризуется наличием папул, прыщей и покраснений;
- экзема голени — развивается у пожилых людей, часто сопровождается язвой ноги. Сенсибилизирующие препараты: неомицин, бальзам Перу, эфирные масла, прополис, этакридинлактат, ланолин, бензокаин, детреомицин.
- Цветки красного клевера – 100 г;
- Цветки ромашки – 100 г;
- Трава ортосифона тычиночного – 50 г;
- Цветки бархатцев – 50 г;
- Семена тмина – 25 г.
- Цветки календулы – 50 г;
- Трава дымянки лекарственной – 50 г;
- Корень марены – 25 г;
- Семена укропа или фенхеля – 25 г;
- Семена льна – 25 г.
- Листья топинамбура – 20 г;
- Цветки бархатцев – 20 г;
- Цветки ромашки – 20 г.
Конечно же, лечение должно начаться с полной отмены агрессивного вещества. Далее необходимо принимать средства, которые блокируют производство гистамина. Лучше, чтобы это были натуральные снадобья – тогда вы точно будете уверены в том, что организм воспримет их хорошо, и болезнь не усугубиться. Прекращайте травить себя химией, ведь практически любой недуг можно устранить подручными методами и здоровым образом жизни!
Причины и факторы риска
 Причины сенсибилизации к лекарственным препаратам до сих пор плохо изучены. Известно, однако, что на это влияет ряд факторов:
Причины сенсибилизации к лекарственным препаратам до сих пор плохо изучены. Известно, однако, что на это влияет ряд факторов:
Лекарственную аллергию следует отличать от повышенной чувствительности к препарату, в ходе которой не задействуется иммунная система. Симптомы гиперчувствительности могут появиться после первого приема препарата, а вот аллергия развивается на лекарство, которое было принято не менее двух раз.
Какие лекарства вызывают аллергию?
Чаще всего аллергия возникает на белковое лекарство, например, антисыворотки, гормоны и антибиотики. Пенициллин, который вводится путем инъекции, у аллергика тоже может вызвать серьезные осложнения. К повышенной сенсибилизации приводят сульфаниламиды, салицилаты, соединения йода, анальгетики и препараты, которые наносятся на кожу в виде мазей или кремов.
Люди с аллергией более восприимчивы к аллергической реакции на лекарства. Стоит отметить, что некоторые препараты (например, тетрациклин, сульфаниламиды, тиазиды, и даже трава зверобоя) повышают чувствительность кожи к солнечному свету, вызывая сильную пигментацию, сыпь или волдыри на теле.
Симптомы
Аллергия на лекарства проявляется системными реакциями (анафилаксия, сывороточная болезнь, лихорадка) или реакциями со стороны одного органа (аллергическое воспаление сердца и кровеносных сосудов, приступ , воспаление печени, почек и кожи). Симптомы аллергии могут также влиять на кроветворную систему — возникает гемолитическая анемия (чрезмерное разрушение красных кровяных клеток), тромбоцитопения и гранулоцитопения.

Наиболее распространенные симптомы лекарственной аллергии – это кожные изменения:
В дополнение к этому часто развиваются такие симптомы, как понос, тошнота, боль в мышцах и увеличение лимфатических узлов.
Лечение
Аллергия на любое лекарство пройдет, если вы прекратите принимать агрессивный препарат. Тем не менее, в тяжелых случаях симптомы могут держаться достаточно долго. Чтобы облегчить свое состояние, воспользуйтесь проверенными народными средствами. Мы их разделили на несколько групп, в зависимости от лечебных свойств.
Средства от кожных симптомов
Как мы уже говорили выше, аллергия на лекарства обычно дает кожные симптомы. Их можно достаточно быстро устранить в домашних условиях. Только помните, что, если у вас на теле появились пузырьки (крапивница), их ни в коем случае нельзя сдирать, лопать или воздействовать другими механическими способами.
Компрессы от зуда, сыпи и экземы
 Чтобы восстановить кожу, вы должны делать компрессы на пораженные места. Для этого смешайте 6 столовых ложек овсяной муки с 3 столовыми ложками кукурузной муки. Размешайте все это в 1 литре теплой воды, полученной жидкостью пропитайте марлю и прикладывайте к коже. Теплые компрессы нужно делать несколько раз в день.
Чтобы восстановить кожу, вы должны делать компрессы на пораженные места. Для этого смешайте 6 столовых ложек овсяной муки с 3 столовыми ложками кукурузной муки. Размешайте все это в 1 литре теплой воды, полученной жидкостью пропитайте марлю и прикладывайте к коже. Теплые компрессы нужно делать несколько раз в день.
Целебные масла
Чтобы снять неприятные симптомы, проведите лечение аргановым, облепиховым или миндальным маслом. Просто смазывайте выбранным продуктом кожу, и она быстро вернет свое здоровое состояние.
Можете делать так: столовую ложку выбранного масла смешайте с чайной ложкой сока алоэ и хорошо взболтайте. Этой болтушкой смазывайте больную кожу и оставляйте до высыхания.
Масло чайного дерева принесет вам немедленное облегчение, когда у вас есть сыпь и зуд тела. Две капли неразбавленного эфирного масла нанесите на кожу и вотрите в зудящее место. Такое лечение нужно повторять 2 раза в день.
Компресс из коры дуба
Зуд кожи хорошо снимают компрессы из дубовой коры. 2 столовые ложки измельченного сырья проварите 10 минут в литре воды, затем процедите и оставьте остывать. Пропитайте марлю полученным отваром и положите на нужное место (держат компресс 15 минут). Эту процедуру нужно делать утром и вечером до полного выздоровления. Отвар дубовой коры можно также добавлять в ванну, если у вас чешется все тело. Дополнительно используйте лечение другими народными средствами.
Капуста
Натуральная медицина рекомендует лечить этот недуг свежими листьями капусты. Их нужно залить теплой водой, а затем немного надрезать ножом и помять в руках, чтобы из растения выделился сок. Приложите капусту к пораженному участку, оберните марлей и держите не менее получаса (а лучше – дольше). Неприятный зуд и другие кожные симптомы моментально пройдут.
Кора граната
 Попробуйте также лечение корой граната. Это растение не только успокаивает кожные аллергические проявления, но и нормализует уровень РН эпидермиса, заживляет раны, уничтожает бактерии.
Попробуйте также лечение корой граната. Это растение не только успокаивает кожные аллергические проявления, но и нормализует уровень РН эпидермиса, заживляет раны, уничтожает бактерии.
Кору одного среднего граната проварите в небольшом количестве воды (100-150 мл), чтобы получить концентрированное средство. Пропитайте им кусок ватки и смазывайте больные места несколько раз в день (чем чаще – тем лучше). Делать так нужно до полного выздоровления.
Средства от отеков, боли в мышцах и общей слабости
Аллергия на белковое лекарство приводит к отекам и ломоте во всем теле. Что же делать в таком случае? Конечно же, воспользоваться нашими рецептами.
Трава леспедецы головчатой
Эта трава выводит лишнюю жидкость, быстро снимает отек, помогает при аллергическом нефрите. Лучше всего принимать спиртовую настойку леспедецы (по 25 капель утром и вечером), но, если у вас нет готового средства, то придется делать холодный экстракт. Для этого горсть травы выстаивают ночь в литре холодной воды, а на следующих день пьют по 100 мл 4-5 раз в день.
Если отек быстро образуется, не нужно ждать – смешайте чайную ложку сухих листьев с чайной ложкой меда и скушайте на голодный желудок.
Сироп из черного тмина
Это средство поможет лечить общую слабость, боль в мышцах, отеки и повышенную температуру, — частые проблемы, сопровождающие лекарственную аллергию. Он готовится путем смешивания чайной ложки семян тмина с чайной ложкой меда и измельченным зубчиком чеснока. Принимайте средство 2 раза в день по 1 чайной ложке.
Кстати, черный тмин блокирует выработку гистамина, так что вы можете использовать его при любом виде аллергии.
Чай из фиалки трехцветной
 Лечение кожного воспаления, сыпи, отеков и плохого самочувствия проводят с помощью чая из фиалки трехцветной. Возьмите 1,5 чайной ложки травы, бросьте в стакан кипятка, накройте крышкой. Через 10 минут настой можно процедить. Его пьют 3 раза в день по стакану в подогретом виде.
Лечение кожного воспаления, сыпи, отеков и плохого самочувствия проводят с помощью чая из фиалки трехцветной. Возьмите 1,5 чайной ложки травы, бросьте в стакан кипятка, накройте крышкой. Через 10 минут настой можно процедить. Его пьют 3 раза в день по стакану в подогретом виде.
Листья черной ольхи
Черная ольха – мощное средство от лекарственной и любой другой аллергии, поэтому средства на ее основе нужно принимать только один раз в день. Вам понадобится чайная ложка измельченной коры или столовая ложка листьев растения. Заваривайте их в кружке с кипятком (200 мл) и пейте по утрам вместо чая. Лечение продолжайте до полного выздоровления.
Травяной сбор
Лучше всего укрепить организм с помощью травяного сбора. Мы рекомендуем следующий рецепт:
Для приготовления дневной нормы лекарства понадобится столовая ложка данного сбора. Проварите травы в литре воды (кипятить 3 минуты) и пейте днем по мере ощущения жажды. Продолжайте лечение не менее месяца, чтобы заметно укрепить организм и снизить чувствительность иммунной системы.
Средства от проблем с пищеварительной системой
Часто аллергики жалуются на проблемы с желудочно-кишечным трактом. Чтобы восстановить эту систему, необходимы специальные травы и продукты.
Котовник кошачий
 Это растение поможет лечить не только пищеварительную, но и нервную систему (а ведь стресс является частой причиной аллергии). Заваривайте 4-5 листиков в кружке кипятка и пейте вместо чая, добавляя туда малиновое или абрикосовое варенье. Мёдом можно подслащать только в том случае, ели у вас нет на него аллергии.
Это растение поможет лечить не только пищеварительную, но и нервную систему (а ведь стресс является частой причиной аллергии). Заваривайте 4-5 листиков в кружке кипятка и пейте вместо чая, добавляя туда малиновое или абрикосовое варенье. Мёдом можно подслащать только в том случае, ели у вас нет на него аллергии.
Голубика
Аллергический понос, метеоризм, тошноту или рвоту остановит свежая голубика. Перетрите ее с сахаром, и кушайте по чайной ложке несколько раз в день.
Овсянка
Позаботится о желудке и овсянка, поэтому вы обязательно должны включить ее в свой завтрак.
Семена укропа
Укропный чай принесет облегчение уже через 1-2 часа после приёма. Смешайте чайную ложку семян со стаканом воды, доведите до кипения (или почти до кипения), и сразу выключите огонь. Пейте укропную воду в теплом виде, не процеживая. Если несколько семян вы нечаянно проглотите – ничего страшного, это только ускорит лечение.
Молочнокислые продукты
Молочнокислые продукты содержат пробиотики, которые герметизируют кишечник, уменьшая его проницаемость к аллергенам. Также они помогут восстановить правильный баланс микрофлоры и иммунитет. Каждый день мы рекомендуем выпивать 2 стакана натуральной простокваши и съедать 200 г натурального творога, чтобы обеспечить организму такой эффект.
Травяные сборы
 Есть множество травяных сборов для устранения неприятных симптомов в желудке и кишечнике. Мы поделимся самыми эффективными их них:
Есть множество травяных сборов для устранения неприятных симптомов в желудке и кишечнике. Мы поделимся самыми эффективными их них:
Столовая ложка сбора выстаивается в термосе с литром кипятка (держать не менее 3 часов, но можно и целую ночь). Лекарство пьют перед едой в одинаковые промежутки времени (например, каждые три часа).
Хорошо помогает сбор из таких трав:
Из столовой ложки сбора можно приготовить 500 мл холодного настоя. Вымачивайте лекарство всю ночь, а на следующий день пейте по 100 мл в 5 приёмов.
Общедоступность лекарственных препаратов привела к частым случаям лекарственной аллергии. Такая аллергия отличается множественностью симптомов, может проявиться внезапно, может неделями никак себя не проявлять.
Лекарственная аллергия может проявиться у мужчины, женщины, подростка, грудного ребенка. Каждый препарат способен стать аллергеном, действие которого отражается на коже, зрительной системе, внутренних органах.
Что такое аллергия на лекарства?
– индивидуальная реакция организма на принятое перорально, введенное внутривенно или внутримышечно препарат.
Аллергические реакции на введенное лекарство могут проявиться у пациентов обоего пола и любой возрастной категории. При этом заболевание чаще встречается у женщин среднего и старшего возраста.
Развиваясь во время острого течения заболевания, лекарственная аллергия кратно усугубляет его течение, приводя к инвалидизации пациента и летальным исходам.
В клинической практике выделяются группы пациентов, у которых развитие аллергии на лекарства прогнозируется с наибольшей вероятностью:
- Сотрудники фармацевтических предприятий и аптек, врачи, медсестры — все те, кто находится в перманентном контакте с лекарственными препаратами;
- Лица, в анамнезе которых отмечены другие виды аллергии;
- Пациенты, имеющие генетически обусловленную предрасположенность к аллергии;
- Пациенты, страдающие любыми видами грибковых заболеваний;
- пациенты с заболеваниями печени, нарушениями в работе ферментной и обменной систем.
Лекарственная аллергия имеет ряд особенностей, позволяющих идентифицировать ее от псевдоаллергических реакций:
- Признаки аллергии на лекарства отличны от проявлений побочных эффектов препарата;
- Первый контакт с медикаментом проходит без реакции;
- В возникновении истинной аллергической реакции всегда задействованы нервная, лимфатическая и иммунная системы;
- Организму требуется время для сенсибилизации — медленному или быстротечному увеличению чувствительности организма к раздражителю. Полноценная реакция развивается при повторном контакте с медикаментом. Формирование сенсибилизации во временном исчислении занимает от нескольких суток до нескольких лет;
- Для лекарственной аллергической реакции достаточно микродозы препарата.
На уровень чувствительности влияет само лекарство, того способа, каким оно вводится в организм, длительность приема.
Риск развития аллергии на лекарства усиливается при одновременном применении нескольких медикаментов, при наличии хронических инфекционных процессов, при дисфункции эндокринной системы.
Для лечения прыщей, акне, угревой сыпи, черных точек и других дерматологических заболеваний, спровоцированных переходным возрастом, болезнями желудочно-кишечного тракта, наследственными факторами, стрессовыми состояниями и другими причинами, многие наши читатели успешно используют этод метод. Ознакомившись и внимательно изучив данный метод , мы решили предложить его и Вам!
Почему возникает лекарственная аллергия?
В настоящее время точно не установлена на лекарства.
Специалисты говорят о комплексе причинных факторов, провоцирующих болезненную реакцию организма:
- Фактор наследственности — достоверно установлено, что предрасположенность к аллергии передается по наследству. У аллергика всегда есть кровные родственники, страдающие каким-либо видом аллергии;
- Использование гормонов и антибиотиков в сельском хозяйстве — при употреблении таких продуктов повышается чувствительность организма человека к введенным животному препаратам;
- Общедоступность лекарственных средств — приводит к их неконтролируемому использованию, нарушению сроков хранения, передозировкам;
- Сопутствующие патологии — неадекватный иммунный ответ организма вызывают хронические заболевания, гельминтозы, нарушения в функционировании гормональной системы.
Аллергия – серьезная проблема современного общества. Более 93% людей хотя бы 1 раз в жизни сталкивались с ней: кашель, зуд, слезоточивость и другие. Чем раньше вы начнете лечение, тем лучше. Средство не просто снимает симптомы аллергических реакций, но и устраняет причину.
Как правило, проблема отступает через 15 минут после использования капель. Это природный растительный комплекс, созданный на основе натуральных трав. Своим пациентам я уверенно могу советовать препарат!
Этапы возникновения аллергии
Аллергия на лекарства в своем развитии проходит следующие этапы:
- Иммунологический — начальный этап контакта аллергена с организмом. Этап, на котором только повышается чувствительность организма к введенному лекарству; аллергические реакции при этом не проявляются;
- Патохимический — этап, на котором начинают выделяться биологически активные вещества, «шоковые яды». Одновременно дезактивируется механизм их подавления, снижается продуцирование ферментов, подавляющих действие медиаторов аллергии: гистамина, брадикинина, ацетилхолина;
- Патофизиологический — этап, на котором наблюдаются спастические явления в дыхательной и пищеварительной системах, нарушаются процессы кроветворения и свертываемости крови, изменяется ее сывороточный состав. На этом же этапе происходит раздражение окончаний нервных волокон, возникает ощущение зуда и боли, сопровождающее все виды аллергических реакций.
Симптомы аллергии на лекарства
Фактически установлено, что выраженность симптомов и клиническая картина лекарственной аллергии связана с формой применения медикамента:

Выделяют три группы реакций, характерных для аллергии на лекарства:
- Острые или немедленного типа
— характеризуются молниеносным течением. Время развития от нескольких минут до часа после контакта с аллергеном.
Как специфические проявления рассматриваются:- — появление бледно-розовых волдырей слегка приподнятых над поверхностью кожи, с прогрессированием процесса волдыри сливаются друг с другом в одно пятно;
- отек Квинке — тотальные отеки лица, ротовой полости, внутренних органов, головного мозга;
- бронхоспазм – нарушение проходимости бронхов;
- анафилактический шок ;
- Подострые реакции
— от времени контакта с аллергеном до появления первых признаков проходят сутки.
К наиболее ярким симптомам относятся:- лихорадочные состояния;
- макулопапулезная экзантема;
- Реакции замедленного типа
— временные границы развития растянуты. Первые признаки фиксируются как через несколько дней, так и через несколько недель после введения лекарства.
Характерными проявлениями являются:- полиартриты;
- артралгии;
- сывороточная болезнь;
- поражение или изменение функций внутренних органов и систем;
- воспаление сосудов, вен, артерий;
- нарушение функций кроветворения.
Для любых форм и видов аллергии на лекарства характерны поражения дермы, дыхательной, зрительной, пищеварительной систем.
К общим симптомам относятся:

Клиническая картина
Что говорят врачи о кожных заболеваниях


Работаю в частной клинике уже много лет и даю консультации по проблемам с кожей. Вы не представляете, на сколько с разными видами дерматологических заболеваний кожи ко мне обращаются, как правило это всевозможные высыпания, покраснения и загноения на различных частях тела.
Какие лекарства вызывают аллергическую реакцию?
Аллергическая реакция может быть спровоцирована самым привычным и безобидным лекарством.
С большей вероятностью аллергия на лекарства вызывается антибиотиками, жаропонижающими средствами, инсулином b анестетиками.
Аллергия на антибиотики
Самые яркие симптомы вызывает ингаляционное применение лекарств. Аллергический процесс развивается у 15% пациентов.
Существует более 2000 антибиотиков, разных по химическому составу и спектру действия.
Пенициллины
При аллергии на любой вид пенициллина исключаются все препараты этого ряда.
Наибольшей аллергенностью обладают:
- Пенициллин;
- Ампиокс;
- Ампициллин.
Аллергические реакции проявляются в виде:
- сыпи;
- расстройства ЖКТ;
- крапивницы.
При внутривенном и внутримышечном введении Ампиокса и Ампициллина существует вероятность развития анафилактического шока.
Цефалоспорины
При любых проявлениях аллергии на препараты пенициллинового ряда применение цефалоспоринов исключается по причине их структурной схожести и риска развития перекрестных реакций.
При этом возможность развития тяжелых аллергических процессов невелика. Аллергические проявления у взрослых и детей аналогичны, заключаются в появлении разнообразной сыпи, крапивницы, отеков тканей.
Наибольшее число аллергических реакций вызывают препараты первого и второго поколений:
- Кефзол;
- Цефалексин;
- Нацеф;
- Биодроксил.
Макролиды
 Препараты для применения при невозможности использования пенициллинов и цефалоспоринов.
Препараты для применения при невозможности использования пенициллинов и цефалоспоринов.
Наибольшее число аллергических реакций зафиксировано при применении Олететрина.
Тетрациклины
Характерные признаки лекарственной аллергии возникают при применении:
- Тетрациклина;
- Тетрациклиновой мази;
- Тигацила;
- Доксициклина.
Установлена возможность аллергических перекрестных реакций между представителями ряда. Аллергические реакции возникают редко, протекают по реагиновому типу, проявляются в виде сыпи и крапивницы.
Как специфическое проявление аллергии, при использовании Демеклоциклина, Доксициклина, Оксиетрациклина отмечены случаи повышения чувствительности кожи к солнечным лучам.
Аминогликозиды
Аллергические реакции развиваются преимущественно на сульфиты, входящие в состав препаратов этого ряда. С наибольшей частотой аллергические процессы развиваются при применении Неомицина и Стрептомицина.
При долговременном использовании препаратов отмечается:
- крапивница;
- лихорадочного состояния;
- дерматитов.
Аллергия на анестетики
У большей части пациентов аллергия возникает не сам анестетик, а на консерванты, латекс или стабилизаторы, входящие в их состав.
Наибольшее число появлений лекарственной аллергии отмечается при использовании Новокаина и Лидокаина. Ранее считалась возможной замена Новокаина Лидокаином, однако отмечены случаи развития анафилактических реакций на оба препарата.
Во избежание развития аллергии на анестетики проводятся аллергопробы. Пациенту вводят небольшое количество медикамента с отслеживанием реакции.
Аллергия на жаропонижающие

Первые случаи неадекватного ответа организма на аспирин отмечены в начале прошлого века.
В 1968 году аллергия на аспирин была выделена в отдельное респираторное заболевание.
Варианты клинических проявлений разнообразны – от небольшого покраснения кожи до тяжелых патологий дыхательных путей.
Клинические проявления усиливаются при наличии грибковых заболеваний, патологий печени, нарушениях обмен веществ.
Аллергическую реакцию может вызвать любое жаропонижающее средство, в составе которого имеется парацетамол:
- Ибупрофен;
- Парацетамол;
- Панадол;
- Нурофен.
Аллергия на сульфаниламиды
Достаточной степенью аллергенности обладают все препараты такого ряда.
Особо отмечаются:
- Бисептол;
- Сульфадиметоксин;
- Аргосульфан.
Аллергические реакции проявляются в виде нарушений работы кишечника, рвоты, тошноты. Со стороны кожных покровов отмечено появление генерализованной сыпи, крапивницы и отеков.
Развитие более серьезных симптомов происходит в исключительных случаях, и заключаются в развитии многоформной эритемы, лихорадки, нарушений в составе крови.
Мишенью для сульфаниламидов служит печень, нередко развивается желтуха, в медицинской практике известны случаи, когда аллергия на такие препараты приводила к дистрофии печени и летальным исходам.
Аллергия на йодсодержащие препараты
К характерным реакциям относится появление йодной сыпи или йододерматита. В местах контакта кожи и йодсодержащего препарата наблюдается эритема и эритематозная сыпь. При попадании вещества внутрь развивается йодная крапивница.
Ответ организма могут вызвать все препараты, в состав которых входит йод:
- Спиртовой настой йода;
- Раствор Люголя;
- Радиоактивный йод, используемый в лечении щитовидной железы;
- Антисептики, например Йодоформ;
- Препараты йода для лечения аритмий — Амидорон;
- Препараты йода, применяемые в рентгеноконтрастной диагностике, например, Урографин.
Как правило, йодные реакции не представляют опасности, после отмены препарата они быстро исчезают. К тяжелым последствиям приводит только применение рентгеноконтрастных препаратов.
Возможно отследить реакцию на йод в домашних условиях. Достаточно нанести йодную сетку и наблюдать реакцию пациента. При появлении воспалений, сыпи, отеков использование йодсодержащих препаратов прекращают.
Аллергия на инсулин
Развитие аллергического процесса возможно при введении любого вида инсулина. Развитие реакций обусловлено значительным количеством белка.
В большей или меньшей степени аллергия может проявиться при применении таких видов инсулина:
- Инсулин Лантус – реакция незначительная в виде сыпей, покраснения, небольших отеков;
- Инсулин НовоРапид – у некоторых пациентов развивается бронхоспазм, сильные отеки, гиперемия кожи;
- Инсулин Левемир
– симптомы похожи на проявления пищевой аллергии:
- шершавые локти и колени;
- краснота щек;
- зуд кожных покровов.
Для исключения развития лекарственной болезни пациенту первоначально вводят малое количество инсулина, и только при отсутствии симптомов аллергии назначают обычную дозировку.
Если симптомы лекарственной аллергии купировать не удается, инъекции инсулина делают при одновременном введении гидрокортизона. При этом оба лекарства набирают в один шприц.
Аллергия на туберкулин
Развитие аллергического процесса вызывают оба иммунологических теста:
- Реакция Пирке — когда препарат наносится на оцарапанную скарификатором кожу;
- Реакция Манту — когда проба ставится инъекционно.
Реакция возникает как на сам туберкулин, так и на фенол, входящий в состав вакцины.
Аллергические процессы проявляются в виде:

Аллергия на прививки
Аллергия на прививки развивается, как патологический ответ организма на какой-либо компонент вакцины:

Самыми опасными в аллергологии признаются:
- Прививка АКДС — проявляется тяжелыми дерматическими симптомами;
- Прививка против гепатита B — не используется в случае выявления реакции на пищевые дрожжи, входящие в состав вакцины;
- Вакцина против полиомиелита — реакция возникает на обе ее формы — инактивированную и оральную. Развитие аллергических процессов чаще всего замечется у пациентов с реакцией на канамицин и неонацин;
- Противостолбнячная вакцина — аллергические проявления серьезны, вплоть до отека Квинке.
 Истории наших читателей!
Истории наших читателей!
"У меня ежегодная сезонная аллергия. Живу в частном доме, вожусь в огороде, хотя страдаю от аллергической реакции на пыльцу многих растений. Одним словом, тяжело провожу летние дни с постоянным насморком, кашлем, зудом и отеками.
Начала принимать эти капли по совету подруги. Симптомы потихоньку угасли, я стала себя легче чувствовать, аллергический ринит и насморк перестали беспокоить. Хороший препарат от аллергии и сопутствующих ей болезней и недостатков, рекомендую!"
Диагностика
Диагностика включает:

Лабораторные методы обследования
К актуальным методам инструментальной диагностики относятся:
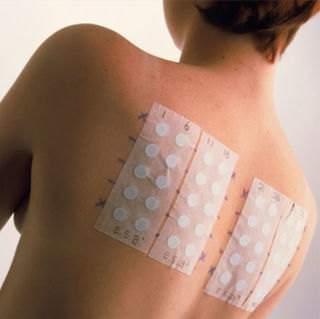
Провокационные пробы
В диагностике аллергии на лекарства провокационные пробы применяются редко, и только в случаях, когда связь между применением медикамента и развитием реакции установить нельзя, а препарат нужно продолжать использовать по жизненным показаниям.
Проводят такие пробы:
- Подъязычная проба — используется либо лекарство в таблетированной форме, либо его водный раствор. Таблетку или сахар с каплями препарата кладут под язык. Через несколько минут у пациента появляются первые признаки аллергии;
- Дозированная провокация — в очень малых дозах пациенту подкожно или внутримышечно вводят медикамент. Врачебное наблюдение после введения препарата составляет не менее получаса.
Существует ряд условных и безусловных противопоказаний к проведению такого рода проб:
- Острое течение любого вида аллергии;
- Перенесенный анафилактический шок;
- Болезни почек, печени, сердца в стадии декомпенсации;
- Тяжелые поражения желез внутренней секреции;
- Период гестации;
- Возраст ребенка младше шести лет.

Кто сказал, что избавиться от прыщей тяжело?
Вы когда-нибудь пытались избавиться от прыщей? Судя по тому, что вы читаете эту статью - победа была не на вашей стороне. И, конечно, вы не понаслышке знаете что такое: с грустью рассматривать себя в зеркале; необходимость "маскироваться" тональным кремом; постоянные эксперименты со скрабами, пилингами, прижиганиями йодом. А теперь ответьте на вопрос: вас это устраивает? Разве прыщи можно терпеть? Поэтому мы решили опубликовать интервью, где рассказывается как избавиться от прыщей, угрей и акне.
Первая помощь при аллергии с осложнением немедленного проявления
Значение своевременной помощи при отеке Квинке и анафилактическом шоке нельзя переоценить.
Счет идет на минуты, в течение которых можно спасти жизнь человеку:

Устали от дерматита?
Шелушение кожи, сыпь, зуд, гнойники и пузырьки, трещины – это все неприятные симптомы дерматита.
Без лечения болезнь прогрессирует, пораженная высыпаниями площадь кожи увеличивается.
Он обладает следующими свойствами:
- Избавляет от зуда уже после первого применения
- Восстанавливает, смягчает и увлажняет кожу
- Устраняет сыпь и шелушение кожи через 3-5 дней
- Через 19-21 день полностью устраняет бляшки и следы от них
- Предотвращает появление новых бляшек и увеличение их площади
Лечение лекарственной аллергии
При тяжелых формах необходима помощь аллерголога и лечение в стационаре. Первый шаг в лечении аллергии на лекарства – отмена лекарства, вызвавшего аллергию.
В случае, когда отмена лекарства невозможна по жизненным показаниям, его прием или введение осуществляется при одновременном использовании антигистаминных средств.
Терапевтическое лечение основано на приеме успокаивающих, сорбирующих, антигистаминных лекарств и заключается в следующем:
- Сорбирующие препараты — в случае перорального приема лекарства, вызвавшего аллергию, больному промывают желудок, и назначают сорбенты, такие как Полисорб, Энтеросгель или активированный уголь;
- Антигистаминные препараты перорального применения — обязательно назначаются такие препараты, как Тавегил, Супрастин;
- Препараты местного применения — для снятия местных реакций назначаются Фенистил гель при слабо выраженных симптомах, а также Адвантан, который является гормональным препаратом при сильно выраженных симптомах;
- — в случаях сохранения острых симптомов внутримышечно вводят Преднизолон. А также в таких случаях проводят внутривенную диффузию хлоридом натрия.
Анафилактический шок требуют противошоковой терапии. Лечение проводится в реанимационных палатах. Больному назначат антигистаминные и гормональные средства, проводят мероприятия, контролирующие работу внутренних органов и систем.
В стационарном лечении нуждаются больные:
- с отеком Квинке в области шеи;
- с выраженными нарушениями работы бронхов;
- с тяжелой формой буллезного дерматита;
- синдромом Стивена-Джонсона;
- с нарушениями функций внутренних органов.
Таким больным внутривенно вводятся растворы, восполняющие патологические потери организма, парентерально вводятся глюкокотикостероиды и антигистамины.
Чаще всего аллергия на лекарства у детей возникает на антибиотики, сульфаниламиды, жаропонижающие препараты.
Нередки случаи развития положительных реакций на йодсодержащие препараты, бромиды, новокаин, препараты группы B.
Опасность представляет, главным образом внутривенное и внутримышечное введение лекарства. Пероральный прием несет менее тяжкие последствия.
Ситуация обостряется на фоне заболеваний желудочно-кишечного тракта, дисбактериозов, пищевой аллергии.
Как симптомы аллергии на лекарства у детей, рассматриваются:

Аллергия на лекарства у ребенка может проявиться в виде тяжелых системных процессов или реакций немедленного типа, например, отека Квинке, анафилактического шока или синдромов Лайела и Стивена-Джонсона.
На фоне вышеперечисленных проявлений у ребенка ухудшается сон и аппетит, повышается температура, нарушается работа ЖКТ.
При первых признаках лекарственной аллергии ребенку промывают желудок, дают солевые растворы. Врач выписывает сорбенты и антигистаминные препараты в нужной дозировке, а также пробиотики для восстановления микрофлоры ребенка.
Более тяжелые случаи требуют незамедлительного врачебного вмешательства и лечения в стационаре.
Меры предосторожности при аллергии на лекарственные препараты
Существуют определенные меры предосторожности, позволяющие избежать последствий:
- Пациентам, страдающим аллергией на какое-либо лекарство, оно пожизненно запрещено к использованию;
- Отменяется не только лекарство-раздражитель, но и его аналоги, сходные по составу и вызывающие перекрестные реакции;
- Комплексные препараты не назначаются к применению, если их компоненты вызывают аллергию или перекрестную реакцию. Так, при аллергии на ацетилсалициловую кислоту провокатором реакции становится Цитрамон;
- Пациентам с диагностированной лекарственной аллергией следует избегать применения трех и более медикаментов;
- Если по показаниям необходимо использование большого количества лекарств, то принимают их с интервалом в 1,5-2 часа.
Профилактика появления аллергии на лекарственные препараты
Профилактика аллергии на лекарства строится на следующих принципах:

Заключение
И фармакология, и медицина не стоят на месте. Излечиваются заболевания, несколько лет назад считавшиеся смертельными. Но каждая таблетка – чужеродный агент для организма, реакция может быть непредсказуемой.
Внимательное отношение к своему здоровью, к лекарствам, соблюдение правил приема медикаментов поможет избежать развития аллергии на лекарства.
